Cette publication rend compte des différents travaux menés par l’Observatoire de l’emploi à domicile dans le cadre de l‘appel à projet du Plan d’investissement dans les compétences (PIC) 2018-2022 destiné à soutenir les démarches de gestion prévisionnelle de l’emploi et des compétences des branches professionnelles. Le projet a été porté par les branches assistants maternels et salariés du particulier employeur et Iperia, plateforme nationale de professionnalisation de l’emploi à domicile.
Un accord-cadre national d’engagement de développement de l’emploi et des compétences pour la branche des assistants maternels du particulier employeur et de la branche des salariés du particulier employeur a été signé le 10 octobre 2018 pour une durée de 2 ans, entre la FEPEM, les organisations syndicales de salariés et Iperia.
La réalisation du contrat d’études prospectives a été assurée par Iperia, avec les contributions de l’Observatoire de l’emploi à domicile, du groupe Ircem, EDIFIA, de BLG Consulting, ITINERE Conseil et du Cabinet Ambroise Bouteille.
Pour consulter le rapport final : Etude prospective des branches professionnelles des assistants maternels et salariés du particulier employeur : relever les défis de l’emploi, des métiers et des compétences d’ici 2030.
Préambule à l’axe 1
Les départs à la retraite de professionnel(le)s intervenant à domicile vont être très nombreux dans les 10 prochaines années. Si l’on veut maintenir un accompagnement des personnes âgées ou en situation de handicap et un accueil des jeunes enfants similaire à ce qu’il est aujourd’hui, c’est plus de 700 000 salarié(e)s qu’il faudra remplacer.
Les métiers les plus concernés par ces départs sont les assistant(e)s de vie (338 260 départs à la retraite), les employé(e)s familiaux(ales) (186 500) et les assistant(e)s maternel(le)s (151 800).
Les territoires les plus affectés sont souvent ruraux et se situent dans les régions Grand Est et Bourgogne-Franche-Comté, le centre de la France et la Martinique. À l’inverse, la grande couronne parisienne, la Gironde, la Haute-Garonne, l’Isère et l’Hérault le seront beaucoup moins (même si les volumes à recruter restent importants du fait des très nombreux salarié(e)s exerçant dans ces départements).
Les besoins de créations d’emplois d’assistant(e)s maternel(le)s vont être importants au niveau national au cours de la période 2030-2040 (+ 14 400 postes), sous l’effet d’un potentiel regain de natalité.
Pour les assistant(e)s de vie, les besoins de créations d’emplois devraient être importants dès 2017- 2030 (+29 300 emplois ETP), le vieillissement de la population s’étalant sur toute la période couverte. Cette forte dynamique se poursuivra entre 2030 et 2040 (+ 36 100 emplois ETP).
Au total c’est 65 420 emplois en équivalent temps plein d’assistant(e)s de vie supplémentaires qui seront nécessaires pour accompagner le vieillissement de la population à l’horizon 2040.
À court terme, les besoins seront localisés sur la façade atlantique entre le Morbihan et la Charente-Maritime, dans la grande couronne d’Île-de-France et certains des départements limitrophes, et dans le quart Sud-est y compris la Corse.
AXE 1 | Évolution de l’emploi : quels enjeux en termes de ressources humaines pour le secteur des particuliers employeurs et de l’emploi à domicile à l’horizon 2030 et 2040 ?
Introduction
Demain, quels seront les besoins en emplois pour accompagner les personnes employant un salarié à leur domicile ? Quels seront les métiers les plus confrontés à ces besoins d’emplois ? Quels seront les territoires les plus en tension ?
En 2017 1,4 million de personnes ont été salarié(e)s des 3,4 millions de particuliers employeurs, c’est à-dire employé(e)s dans un but non-lucratif au domicile d’un particulier (ou à proximité de celui-ci) afin de répondre à des besoins relevant de la sphère personnelle, notamment familiale. Il s’agit le plus souvent de salarié(e)s exerçant le métier d’assistant(e)s de vie, d’employé(e)s familiaux(ales), d’assistant(e)s maternel(le)s ou de gardes d’enfants.
Ces métiers répondent à des besoins importants pour les particuliers : accueillir des jeunes enfants, accompagner des personnes âgées ou en situation de handicap dans les gestes de la vie quotidienne ou encore faciliter la conciliation des vies familiales et professionnelles. Il est donc essentiel de s’assurer que les salarié(e)s seront suffisamment nombreux(ses) et formé(e)s pour satisfaire les besoins à venir. Pour répondre à cette problématique, les branches du particulier employeur1Les branches concernées sont celles des « salariés du particulier employeur » et « assistants maternels du particulier employeur ». se sont engagées en 2018 dans des travaux de gestion prévisionnelle des compétences (GPEC). Première étape de ces travaux, un état des lieux quantitatif des besoins d’emplois à l’horizon 2030 et 2040.
De précédents travaux ont déjà identifié le secteur comme étant un de ceux dont les besoins en recrutement et en création d’emplois seront importants. Une étude de France Stratégie et de la Dares publiée en 2014 indiquait que les assistant(e)s maternel(le)s et les aides à domicile seraient parmi les dix métiers, tous secteurs confondus, qui auraient le plus besoin de recruter entre 2012 et 2022 (les aides à domicile étant de très loin le premier, avec près de 160 000 recrutements nécessaires)2« Les métiers en 2022. Résultats et enseignements. », rapport d’étape du groupe Prospective des métiers et qualifications, France Stratégie et Dares, juillet 2014.. Deux phénomènes, en particulier, expliquaient ces besoins de recrutement : de nombreux départs à la retraite et d’importants besoins de créations d’emplois pour accompagner les évolutions démographiques (en particulier celle du vieillissement de la population).
Cinq ans après la publication de cette étude, ces deux axes d’analyse sont toujours d’actualité pour quantifier les besoins de recrutement dans le secteur. Après avoir analysé la démographie des différents métiers du secteur des particuliers employeurs et de l’emploi à domicile, une cartographie des besoins de renouvellement dans trois métiers sélectionnés a été effectuée. Certains métiers, plus que d’autres, vont en effet être fortement affectés par le vieillissement des salariés à l’horizon 2030. Pour compléter cette analyse, une évaluation des volumes d’emplois à prévoir pour répondre aux évolutions démographiques d’ici à 2040 (vieillissement de la population et nombre de jeunes enfants à accueillir) a été réalisée. Enfin, une typologie des départements est présentée à partir du croisement des besoins de renouvellement des salarié(e)s et des créations d’emplois.
Chaque approche est complétée par la prise en compte des spécificités locales. Selon les territoires, la répartition et l’évolution par âge tant des salarié(e)s du secteur que de la population dans son ensemble peuvent en effet être très différentes. Afin de disposer d’une vision prospective fine, le niveau départemental a été privilégié.
I. Cartographie de l’emploi et des besoins à l’horizon 2030 : quels seront les besoins de renouvellement d’emplois pour compenser les départs à la retraite ?
A | État des lieux des profils démographiques des différents métiers
À l’exception des gardes d’enfants à domicile, les salarié(e)s des particuliers employeurs sont souvent âgé(e)s
Graphique 1 : Pyramide des âges des salarié(e)s exerçant auprès des particuliers employeurs en 2017 (en %).

Dans le secteur des particuliers employeurs et de l’emploi à domicile, la structure par âge des salarié(e)s varie selon le métier exercé. Si l‘âge moyen s’établit à 36 ans pour les gardes d’enfants à domicile, il est de 48 ans pour les autres salarié(e)s. Ainsi, parmi les 118 500 gardes d’enfants à domicile exerçant en 2017, près de la moitié a moins de 30 ans. Cette proportion très importante s’explique par le fait qu’il s’agit, pour une partie de ces salarié(e)s, d’une activité exercée à temps partiel et à titre secondaire, pour répondre à des besoins de courte durée et parfois ponctuels (baby-sitter étudiant(e) assurant les sorties d’écoles et les soirées par exemple).
À l’inverse, le profil de la pyramide des âges des 982 300 employé(e)s familiaux(ales) et assistant(e)s de vie montre une forte proportion de salarié(e)s âgé(e)s de 50 ans et plus : un(e) salarié(e) sur deux se situe dans cette tranche d’âge. Une part importante de ces salarié(e)s entre dans le secteur après avoir exercé d’autres activités, dans d’autres secteurs de l’économie.
Nombre d’entre eux (elles) ont connu des périodes de chômage et/ou d’inactivité avant d’occuper un métier au domicile des particuliers employeurs. Ces postes permettent à ces salarié(e)s en situation de déclassement ou d’instabilité professionnelle de se réinsérer dans l’emploi.
Si le profil de la pyramide des âges des assistant(e)s maternel(le)s 3Dans le cadre de ce travail, par « assistant(e)s maternel(le)s », nous désignerons les assistant(e)s maternel(le)s en exercice et non les assistant(e)s maternel(le)s agréé(e)s. En 2016, 28 % des assistant(e)s maternel(le)s agréé(e)s n’ont pas exercés. s’approche de celui des employé(e)s familiaux(ales) et des assistant(e)s de vie, avec une forte proportion de salarié(e)s de 50 ans et plus (45 % des 317 000 professionnel(le)s), il se différencie cependant par des effectifs proportionnellement plus importants entre 30 et 45 ans. L’emploi d’assistant(e) maternel(le) constitue en effet pour beaucoup de femmes une étape du cycle de vie qui leur permet d’exercer une activité professionnelle compatible avec leurs contraintes familiales. Cela contribue à expliquer que les assistant(e)s maternel(le)s commencent à exercer ce métier plus tôt que les employé(e)s familiaux(ales) et assistant(e)s de vie, à 34 ans en moyenne.
Un vieillissement non compensé par des entrées durables de salarié(e)s de moins de 50 ans
Au-delà de cette analyse, qui renseigne sur le vieillissement des salarié(e)s à un instant t, les métiers du secteur de l’emploi à domicile peinent à attirer et à fidéliser de nouveaux(lles) salarié(e)s.
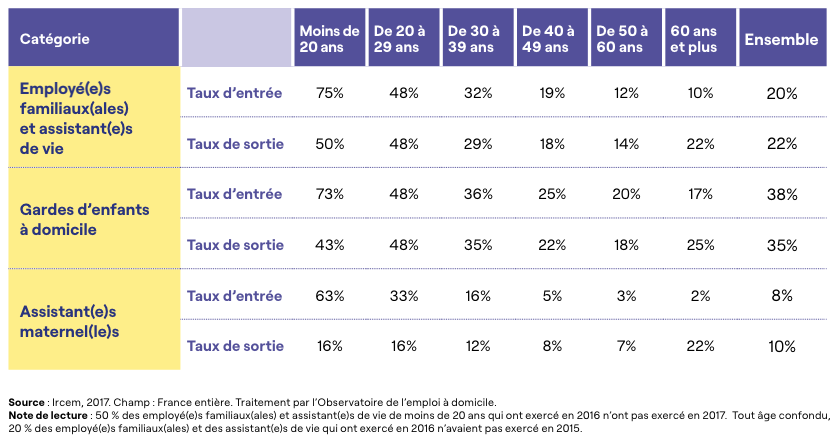
Ainsi, parmi les trois catégories d’emplois, la garde d’enfants à domicile est la seule activité à enregistrer une croissance du nombre de salarié(e)s en 2016 : le taux d’entrée est en effet supérieur au taux de sortie tout âge confondu. Dans les autres professions, le nombre de salarié(e)s décroît.
Si les jeunes sont plus nombreux à entrer qu’à sortir de ces métiers, ils peinent à fidéliser les salarié(e)s aux âges les plus avancés. Ainsi, parmi les moins de 40 ans, il y a davantage d’entrées que de sorties quelle que soit la profession.
À partir de la classe d’âge de 40 à 49 ans, les assistant(e)s maternel(le)s enregistrent plus de départs que d’entrées. Ce solde négatif provient notamment de taux d’entrée dans la profession très faible à partir de 40 ans (5 % des assistant(e)s maternel(le)s de 40 à 49 ans exerçant en 2016, contre 16 % chez les 30 à 39 ans). Autrement dit, à partir de 40 ans très peu de nouveaux(lles) salarié(e)s exercent le métier d’assistant(e) maternel(le), et à l’inverse les salarié(e)s sont plus nombreux à quitter cet emploi. Ce qui n’est pas le cas dans les autres professions. Un solde négatif n’est observé chez les employé(e)s familiaux(ales) et les assistant(e)s de vie qu’à partir des classes d’âge de 50 à 60 ans et seulement chez les 60 ans et plus au sein des gardes d’enfants à domicile.
Tableau 1 : Taux d’entrée et de sortie (en %) des salarié(e)s par âge et catégorie d’emploi en 2016
B | Plus de 700 000 départs à la retraite sont à prévoir d’ici 2030 dans l’ensemble des métiers
Tous types d’emploi confondus, c’est la moitié des salarié(e)s des particuliers employeurs ayant exercé en 2017 qui devrait partir à la retraite d’ici 20304Les données pour 2040 ne sont pas disponibles., soit 708 400 départs (en supposant que l’âge de départ à la retraite s’effectue à 62 ans).
Comme le montre l’analyse démographique des métiers, les salarié(e)s les plus concerné(e)s par ces forts contingents de départs à la retraite seront les employé(e)s familiaux(ales) et les assistant(e)s de vie : plus de la moitié d’entre eux/elles (55 %) partiraient à la retraite d’ici 2030, soit 524 750 salarié(e)s. De leur côté, 48 % des assistant(e)s maternel(le)s seraient amené(e)s à partir à la retraite d’ici 2030, soit 151 800 personnes. À noter que ces prévisions de départs à la retraite ne prennent pas en compte les salariés ayant dépassé en 2017 l’âge légal minimum de départ à la retraite. Le nombre de salariés qui cesseront leur activité est ainsi sous-estimé.
Compte tenu du faible taux de départ à la retraite anticipé chez les gardes d’enfants, l’analyse départementale se concentrera uniquement sur les trois métiers suivants : les assistant(e)s de vie, les employé(e)s familiaux(ales) et les assistant(e)s maternel(le)s.
6 assistant(e)s de vie sur 10 partiront à la retraite d’ici 2030
Distinction des employé(e)s familiaux(ales) et des assistant(e)s de vie :
Les données administratives de l’Acoss et de l’Ircem, ne permettent pas de distinguer au sein des employé(e)s familiaux(ales), les salarié(e)s exerçant une activité d’assistant(e)s de vie, c’est-à-dire intervenant spécifiquement auprès des personnes en situation de perte d’autonomie (liée à l’âge ou à un handicap). Compte tenu des forts besoins d ’accompagnement à domicile des personnes âgées identifiés dans de précédents travaux5V. Lagandré, M. Le Berre, « Vieillissement de la population : une estimation des particuliers employeurs âgés et des besoins d’emplois à domicile à l’horizon 2040 », Baromètre des emplois de la famille, Observatoire de l’emploi à domicile par l’Observatoire de l’emploi à domicile, cette distinction dans les métiers est importante à prendre en compte.
Pour cela, l’approche choisie a été d’identifier parmi les employé(e)s familiaux(ales), ceux ou celles travaillant auprès de particuliers employeurs bénéficiaires de l’exonération « 70 ans et plus ». Ils (elles) sont désigné(e)s dans ce livrable sous le terme « assistant(e) de vie », même si tous (toutes) ne possèdent pas le titre.
Profession la plus concernée par les départs à la retraite, les assistant(e)s de vie, qu’ils (elles) exercent aussi en tant qu’employé(e)s familiaux(ales) ou non, seront extrêmement nombreux(ses) à partir à la retraite d’ici 2030 : plus de 6 sur 10 (63 %), soit 338 260 salarié(e)s sur l’ensemble du territoire national.
Dans tous les départements sans exception, plus de la moitié des assistant(e)s de vie (54 %) exerçant en 2017 sur leur territoire partiraient à la retraite d’ici 2030. Dans 7 départements, ce serait au moins 7 assistant(e)s de vie sur 10 qui seraient à remplacer pour maintenir un accompagnement auprès de personnes âgées ou en situation de handicap tel qu’actuellement. Les départements les plus affectés sont situés dans le quart Nord-Est, mais aussi sur un croissant s’étalant de la Mayenne au Doubs. Les départements ultra-marins de la Martinique et de la Guadeloupe enregistreraient aussi plus de 70 % de départs à la retraite des assistant(e)s de vie.
En volume, les territoires les plus concernés seraient des départements très peuplés comme le Nord et la Gironde (au moins 9 000 salariés à remplacer d’ici 2030 dans chacun de ces départements). De même, en Île-de-France 46 570 assistant(e)s de vie devraient être remplacé(e)s.
Carte 1 : Proportion d’assistant(e)s de vie qui partira à la retraite d’ici 2030 selon les départements

Des employé(e)s familiaux(ales) moins nombreux(ses) à partir à la retraite d’ici 2030
Le nombre de départs sera un peu plus modeste (tout en restant très important) parmi les salarié(e)s exerçant uniquement en tant qu’employé(e)s familiaux(ales) : 45 % d’entre eux(elles) seront concerné(e)s, soit 186 500 personnes.
Pour les employé(e)s familiaux(ales), 75 départements devraient connaître une proportion de départs à la retraite plus importante qu’au niveau national d’ici 2030.
Ce serait en particulier le cas des Antilles et du Cantal. Dans les départements les moins concernés, en proportion, au moins un tiers des employé(e)s familiaux(ales) partiront à la retraite.
D’un point de vue numérique, les départs à la retraite seront très importants à la Réunion (près de 10 000 employé(e)s familiaux(ales) partiront à la retraite), mais aussi à Paris, dans le Nord et les Bouches-du-Rhône.
Carte 2 : Proportion d’employé(e)s familiaux(ales) qui partira à la retraite d’ici 2030 selon les départements

Près d’un(e) assistant(e) maternel(le) sur deux à remplacer d’ici 2030
Au sein des assistant(e)s maternel(le)s, 48 % des professionnel(le)s partiront à la retraite d’ici 2030, soit 151 800 personnes. La proportion sera beaucoup plus faible chez les gardes d’enfants à domicile (27 %, 31 800 gardes d’enfants) en raison de la moyenne d’âge relativement peu élevée des salarié(e)s.
Dans 57 départements, la part de départs à la retraite des assistant(e)s maternel(le)s serait supérieure à la moyenne nationale (48 %). À Paris, 65 % des assistant(e)s maternel(le)s exerçant en 2017 seraient concerné(e)s. Les départements dans lesquels les départs à la retraite seraient proportionnellement les plus nombreux se concentreraient de la Dordogne à la Moselle, ainsi que l’Indre, l’Aveyron et le Cantal. À l’inverse, les territoires de la grande couronne parisienne seront moins concernés. 10 700 assistant(e)s maternel(le)s devront tout de même être remplacé(e)s d’ici 2030 dans la grande couronne parisienne (Yvelines, Seine-et-Marne, Val-d’Oise et Essonne), de même qu’au moins 5 000 professionnelles dans le Nord, le Rhône et la Loire-Atlantique.
Carte 3 : Proportion d’assistant(e)s maternel(le)s qui partira à la retraite d’ici 2030 selon les départements

En synthèse
Les départs à la retraite de professionnel(le)s intervenant à domicile vont être très nombreux dans les 10 prochaines années. Si l’on veut maintenir un accompagnement des personnes âgées ou en situation de handicap et un accueil des jeunes enfants similaire à ce qu’il est aujourd’hui, c’est plus de 700 000 salarié(e)s qu’il faudra remplacer.
Les métiers les plus concernés par ces départs sont les assistant(e)s de vie (338 300 départs à la retraite), les employé(e)s familiaux(ales) (186 500) et les assistant(e)s maternel(le)s (151 800).
Les territoires les plus affectés sont souvent ruraux et se situent dans les régions Grand Est (15 800 départs à la retraite d’assistant(e)s maternel(le)s, 11 900 d’assistant(e)s de vie, 14 300 d’employé(e)s familiaux) et Bourgogne-Franche-Comté (9 000 départs à la retraite d’assistant(e)s maternel(le)s, 7 800 d’assistant(e)s de vie, 6 500 d’employé(e)s familiaux), le centre de la France et la Martinique. À l’inverse, la grande couronne parisienne, la Gironde, la Haute-Garonne, l’Isère et l’Hérault le seront beaucoup moins (même si les volumes à recruter restent importants du fait des très nombreux salarié(e)s exerçant dans ces départements).
II. Étude prospective à l’échelle locale des tensions en emploi des assistant(e)s de vie et des assistant(e)s maternel(le)s : estimation des besoins de la population et des créations de postes pour accompagner les évolutions démographiques ?
Deux évolutions démographiques principales devraient concerner les métiers du secteur des particuliers employeurs et de l’emploi à domicile : le nombre d’enfants âgés de moins de 3 ans qui influence les besoins d’accueil des assistant(e)s maternel(le)s et le nombre de personnes âgées à accompagner à leur domicile, qui affecte le métier d’assistant(e) de vie. Si les autres métiers, comme employé familial et garde d’enfants peuvent être concernés par ces évolutions démographiques, ils le seront moins directement en raison dans le 1er cas de l’étendue du public d’intervention, et dans le 2e cas en raison du relativement faible recours à la garde d’enfants à domicile.
A | 14 500 assistant(e)s maternel(le)s supplémentaires entre 2030 et 2040 en France pour accueillir les enfants de moins de 3 ans
L’évolution du nombre d’enfants entre 2016 et 2040 : deux périodes distinctes
L’évolution du nombre d’enfants de moins de 3 ans sur la période étudiée (2016 à 2040) est un élément clé des projections concernant les assistant(e)s maternel(le)s. En effet, les besoins en emplois de ce métier dépendent, entre autres facteurs, du nombre d’enfants potentiels à accueillir.
D’après le scénario central d’OMPHALE 20176Pour plus d’informations sur les projections OMPHALE 2017, se reporter à l’encadré « Omphale 2017 »., le nombre d’enfants de moins de 3 ans en France devrait diminuer de 26 580 d’ici 2030 (- 1,2 %), puis augmenter de près de 101 100 enfants entre 2030 et 2040 (+ 4,5 %). Cette évolution contrastée entre les deux périodes s’explique par un creux générationnel du nombre de femmes en âge d’avoir des enfants entre 2016 et 2030. La tendance devrait s’inverser ensuite, lorsque les nombreux enfants nés lors des années 2000-2010 seront en âge d’avoir eux-mêmes des enfants.
Cette évolution en deux temps se retrouverait sur les territoires. Entre 2016 et 2030, seuls 41 départements devraient voir le nombre d’enfants de moins de 3 ans progresser (+ 5,9 % en moyenne, soit + 55 400 enfants supplémentaires de moins de 3 ans). Ces départements avec une natalité dynamique seraient situés en Bretagne, dans les Pays de la Loire (à l’exception de la Vendée), le long d’un arc Bordeaux-Toulouse-Montpellier et dans de nombreux départements de la région Auvergne-Rhône-Alpes. Ces territoires sont souvent dynamiques d’un point de vue migratoire, en particulier auprès de jeunes actifs en âge d’avoir des enfants.
Au cours de la période 2030-2040, en revanche, 91 départements verraient leur nombre d’enfants de moins de 3 ans progresser. Les territoires les plus dynamiques seraient souvent les mêmes que lors de la période 2016-2030, à savoir : le Sud-Ouest de la France, l’ouest de la région Auvergne-Rhône-Alpes ainsi que dans les régions de Nantes et de Rennes. La région Île-de-France se caractériserait par une natalité de nouveau dynamique (contrairement à la période 2016-2030). Les quelques départements où le nombre de jeunes enfants continuerait de diminuer se trouveraient principalement dans les DROM et dans le Nord-Est de la France.
Carte 4 : Évolution anticipée du nombre d’enfants de moins de 3 ans entre 2016 et 2030 (en %)

Carte 5 : Évolution anticipée du nombre d’enfants de moins de 3 ans entre 2030 et 2040 (en %)

Les besoins supplémentaires d’assistant(e)s maternel(le)s se concentrent entre 2030 et 2040
L’exercice de projections des besoins d’assistant(e)s maternel(le)s 7Pour plus de détails sur la méthode de projections, voir l’encadré « Méthodes de projection ». a consisté à quantifier les besoins sur le territoire à l’horizon 2030 et 2040, en posant comme hypothèse une stabilité de la capacité d’accueil des enfants de moins de 3 ans et du nombre d’agréments par assistant(e) maternel(le) sur la période considérée. Le nombre d’enfants âgés de moins de 3 ans évolue lui selon le scénario central des projections Omphale 2017 de l’Insee8Pour plus d’informations sur les projections OMPHALE 2017, se reporter à l’encadré « Omphale 2017 »..
Ces projections prennent en compte les départs à la retraite des assistant(e)s maternel(le)s ou les sorties d’exercice de manière indirecte, dans la mesure où la capacité d’accueil des assistant(e)s maternel(le)s reste constante sur chaque département. En revanche, l’accueil d’enfants dans le cadre périscolaire (enfants de 3 à 6 ans) que peuvent proposer certain(e)s professionnel(le)s n’est pas comptabilisé.
Avec 316 000 assistant(e)s maternel(le)s en 2017, ce mode de garde constitue le principal mode d’accueil formel des jeunes enfants en France.
En moyenne en France, 33,4 places pour 100 enfants de moins de 3 ans étaient proposées en 2017 par les assistant(e)s maternel(le)s, contre 19,5 dans les établissements d’accueil des jeunes enfants (crèches, haltes-garderie)9« La Lettre ONAPE », La Lettre de l’Observatoire national de la petite enfance, CNAF (Caisse nationale des allocations familiales), novembre 2019.. Les assistant(e)s maternel(le)s sont cependant réparties de manière inégale sur le territoire : si l’offre est abondante au regard du nombre de jeunes enfants dans le Grand-Ouest et dans plusieurs départements de l’Est de la France, elle est faible en outre-mer, le long de la mer Méditerranée et dans la petite couronne parisienne (Paris inclus).
Conformément à l’évolution de la natalité entre 2016 et 2030, les besoins supplémentaires d’assistantes maternelles seraient limités à certains territoires (Bretagne, Pays de la Loire, axe Bordeaux-Toulouse-Montpellier, Auvergne-Rhône-Alpes). Au total, 8 900 assistantes maternelles supplémentaires seraient nécessaires pour couvrir l’augmentation des besoins dans ces départements. Sur certains territoires avec des métropoles dynamiques, c’est entre 600 et 1 000 assistant(e)s maternel(le)s qui seraient à recruter d’ici à 2030 pour maintenir le niveau d’accueil d‘enfants de moins de 3 ans identique à celui actuellement.
Carte 6 : Évolution anticipée du nombre d’assistant(e)s maternel(le)s entre 2017 et 2030 (en %)

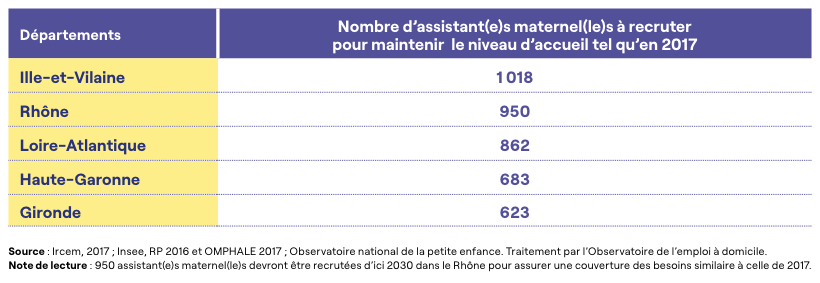
Sur la période 2030-2040, les besoins d’assistant(e)s maternel(le)s concerneraient la quasi-totalité des départements. Il faudrait recruter sur l’ensemble du territoire national 14 400 assistant(e)s maternel(le)s supplémentaires (+ 4,5 %) pour prendre en compte le nouveau dynamisme des naissances. Les besoins de professionnel(le)s seraient particulièrement importants dans les départements de l’ancienne région Rhône-Alpes, en Île-de-France, tout le Sud-Ouest ainsi qu’une partie importante de la Bretagne, des Pays de la Loire et du Poitou.
Dans les DROM10Hors Mayotte., seule la Guyane devrait voir les besoins d’assistant(e)s maternel(le)s fortement augmenter au cours des deux périodes.
Contrairement à la période précédente, les évolutions les plus notables ne concerneraient pas que certains départements parmi les plus peuplés, mais la quasi-totalité des territoires. En revanche, les volumes de professionnel(le)s à recruter seraient moins importants dans chaque département.
Carte 7 : Évolution anticipée du nombre d’assistant(e)s maternel(le)s entre 2030 et 2040 (en %)


B | 65 400 emplois en équivalents temps plein nécessaires d’ici 2040 pour accompagner les particuliers employeurs âgés de 80 ans et plus
20 % des ménages âgés de 80 ans et plus recourent à l’emploi à domicile en 2017
Les particuliers employeurs âgés forment une part importante du contingent de particuliers employeurs : 60 % des 2,2 millions de particuliers employeurs (hors garde d’enfant) ont 60 ans ou plus en 2017, et près de 3 sur 10 ont 80 ans et plus. Cette part importante dans les effectifs des particuliers employeurs s’explique par le taux de recours qui augmente avec l’âge : 10 % des ménages âgés de 60 ans et plus recourent à l’emploi à domicile, et 20 % de ceux âgés de 80 ans et plus. L’avancée en âge accroit le risque de perte d’autonomie et donc les besoins d’accompagnement à domicile. 9 % des 65 à 74 ans vivant à domicile ont des restrictions d’activité sévères en France en 2015, contre 39 % des 85 ans et plus11A. Carrère, C-L. Dubost, « État de santé et dépendance des séniors », in « France, portrait social – édition 2018 », Insee Références, novembre 2018..
En raison de ces besoins d’accompagnement à domicile plus élevés chez les personnes de 80 ans et plus, c’est sur cette population que les projections de besoins de création d’emploi ont été réalisées.
Graphique 2 : Taux de recours à l’emploi à domicile des personnes âgées par tranche d’âge en 2017

29 300 emplois en équivalents temps plein nécessaires dès 2030 pour accompagner les plus âgés
L’exercice de projections permet de quantifier les besoins supplémentaires d’accompagnement à domicile des particuliers employeurs âgés de 80 ans et plus aux horizons 2030 et 2040, en partant de l’hypothèse que le recours à l’emploi à domicile de ces personnes serait similaire à celui observé en 201712Pour en savoir plus sur la méthode employée pour estimer les besoins d’accompagnement à domicile, voir l’encadré « Méthodes de projection ».. Le nombre de personnes de 80 ans et plus évolue selon le scénario central des projections Omphale 2017 de l’Insee13Voir l’encadré « Omphale 2017 »..
Le vieillissement de la population dans les années à venir va fortement affecter les besoins d’accompagnement à domicile des personnes âgées. Entre 2016 et 2030, le nombre de personnes de 80 ans et plus devrait augmenter de 1,3 million (+ 33 %) en France puis de 1,6 million entre 2030 et 2040 (+ 31 %). Leur part dans la population passerait ainsi de 6 % en 2016 à près de 10 % en 2040, sous l’effet notamment du vieillissement de la génération du baby-boom des années 1945-1975 et de l’allongement de l’espérance de vie14D. Blanchet, F. Le Gallo, « Baby-boom et allongement de la durée de vie : quelles contributions au vieillissement ? », Insee Analyses, n°12, septembre 2013..
Graphique 3 : Pyramide des âges en 2016 et 2040 (en millions de personnes)

Source : Insee, RP2016 et OMPHALE 2017 (scénario central). Champ : France entière. Traitement par l’Observatoire de l’emploi à domicile.
Note de lecture : en 2040, il y aurait 5,2 millions de femmes de 75 à 89 ans, contre 3,2 millions en 2016.
Entre 2017 et 2030, les besoins d’accompagnement à domicile des particuliers employeurs âgés de 80 ans et plus seront en forte hausse en France (+ 33,6 %). Près de 30 000 emplois supplémentaires en équivalents temps plein seront nécessaires pour permettre un accompagnement des particuliers employeurs âgés similaire à celui observé en 2017 (+ 29 320 ETP). Entre 2030 et 2040, cette croissance du volume d’emplois supplémentaires devrait se poursuivre à un rythme très proche (+ 31 %, + 36 100 ETP).
Si les deux périodes pourraient aboutir à une croissance des besoins d’accompagnement des particuliers employeurs de 80 ans et plus assez similaire au niveau national, les évolutions départementales métropolitaines seraient beaucoup plus contrastées durant la première période (2017-2030) que dans la seconde (2030-2040).
Entre 2017 et 2030, 24 départements métropolitains verraient leurs besoins d’accompagnement à domicile des particuliers employeurs âgés de 80 ans et plus augmenter d’au moins 40 %. Ces départements sont principalement situés sur la façade Atlantique entre le Morbihan et la Charente-Maritime, dans le Sud-Est et dans la grande couronne parisienne.
Carte 8 : Évolution des besoins d’accompagnement des particuliers employeurs de 80 ans et plus entre 2017 et 2030

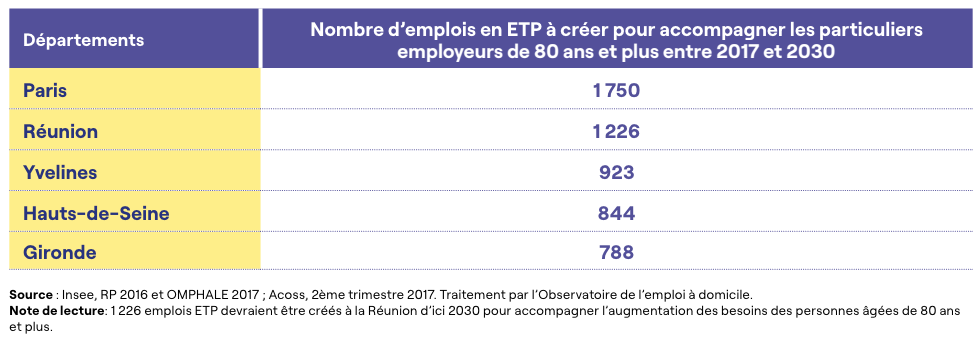
Entre 2030 et 2040, un seul département métropolitain devrait voir ses besoins d’accompagnement des 80 ans et plus augmenter de plus de 40 % (le Bas-Rhin), soit 690 emplois ETP supplémentaires. Les évolutions relatives sont moins élevées, mais les départements concernés par une hausse des besoins d’accompagnement sont plus nombreux qu’entre 2017 et 2030. Le nombre moyen d’emplois ETP à créer par département pour accompagner l’évolution des besoins devrait ainsi passer de 290 entre 2017-2030 à 357 entre 2030-2040.
Les départements et régions d’Outre-Mer (DROM) se distingueraient au cours de ces deux périodes par de fortes augmentations des besoins d’accompagnement à domicile des particuliers employeurs âgés de 80 ans et plus (au moins 40 % d’augmentation pour chaque DROM au cours des deux périodes, environ + 2 600 ETP au total pour chacune des deux périodes). Il s’agit en effet des départements parmi ceux les plus affectés par le vieillissement de la population. Entre 2016 et 2040, la part des personnes âgées de 80 ans et plus devrait ainsi passer de 6 % à 15 % en Martinique, de 5 % à 13 % en Guadeloupe et de 2 % à 6 % à la Réunion (contre de 6 % à 10 % au niveau national). Ces évolutions importantes seraient accentuées par la très forte prévalence de la dépendance dans ces territoires15M. Brunet et A. Carrère, « La perte d’autonomie des personnes âgées à domicile – Quelles disparités entre départements ? », Les dossiers de la Drees, n°34, avril 2019..
Carte 9 : Évolution des besoins d’accompagnement des particuliers employeurs de 80 ans et plus entre 2030 et 2040


En synthèse
Les besoins de créations d’emplois d’assistant(e)s maternel(le)s vont être importants au niveau national au cours de la période 2030-2040 (+ 14 400 postes), sous l’effet d’un potentiel regain de natalité. Entre 2017 et 2030, les besoins se concentreront sur certains territoires, notamment dans les départements bénéficiant de la présence d’une métropole : le Rhône, le Puy de Dôme, la Haute-Garonne, la Gironde, la Loire-Atlantique et l’Ille et Vilaine.
À l’inverse, pour les assistant(e)s de vie, les besoins de créations d’emplois devraient être importants dès 2017-2030 (+ 29 300 emplois ETP), le vieillissement de la population s’étalant sur toute la période couverte. Cette forte dynamique se poursuivra entre 2030 et 2040 (+ 36 100 emplois ETP). A court terme, les besoins seront localisés sur la façade atlantique entre le Morbihan et la Charente-Maritime (Morbihan : + 480 emplois ETP entre 2017 et 2030, Loire-Atlantique : + 500, Vendée : + 380, Charente-Maritime : + 600), dans la grande couronne d’Île-de-France (Seine-et-Marne : + 460 emplois ETP, Essonne : + 480, Yvelines : + 920 et Val d’Oise : + 410) et certains des départements limitrophes, et dans le quart Sud-Est y compris la Corse (+ 320 emplois ETP entre 2017 et 2030).
Un contexte spécifique dans les départements et régions d’outre-mer (DROM)
Le cadre socio-fiscal de l’emploi à domicile dans les DROM est très instable en 2019 et incertain pour 2020. La suppression des assiettes forfaitaires en 2020 devrait notamment fortement renchérir le coût de l’emploi pour les particuliers employeurs âgés.
Les éléments présentés sur les cartes mobilisant un taux de recours à l’emploi à domicile constant pour les DROM sont donc à prendre avec précaution. Ils sont en effet bien moins susceptibles d’avoir un taux de recours constant entre 2017 et 2030/2040 que les départements de France métropolitaine.
III. L’Est et le Centre de la France seront fortement affectés par les besoins de recrutement tant d’assistant(e)s maternel(le)s que d’assistant(e)s de vie
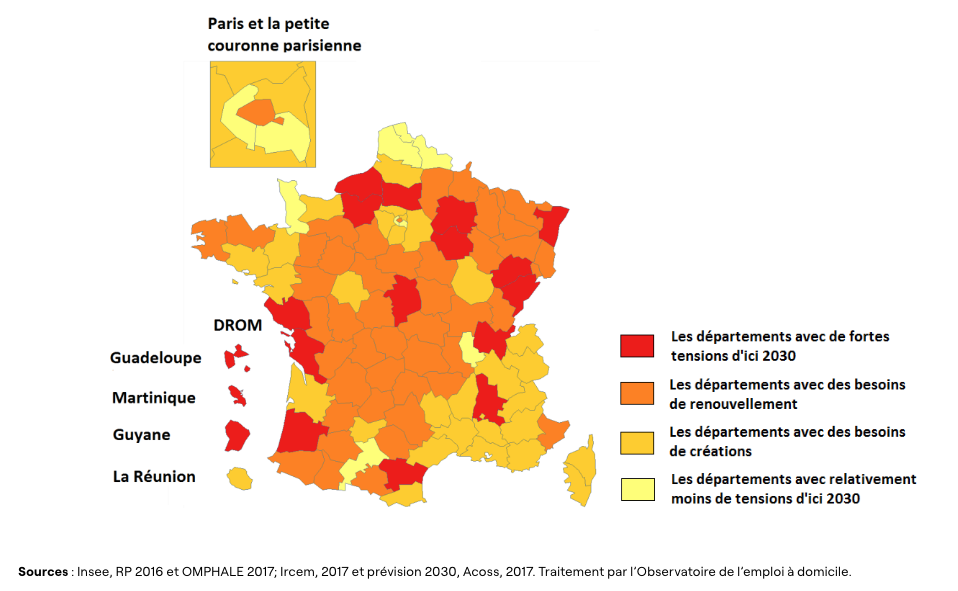
Afin de disposer d’une vision d’ensemble sur les territoires, les besoins de renouvellement pour compenser les départs à la retraite d’ici 2030 ont été croisés avec les besoins de créations de postes compte tenu des évolutions démographiques. L’objectif est d’identifier les départements les plus en tension à l’horizon 2030 sur le métier d’assistant(e)s maternel(le)s et sur celui d’assistant(e)s de vie.
Pour cela, une typologie des départements a été réalisée faisant ressortir 4 profils valables pour l’un ou l’autre métier :
- Les départements avec de fortes tensions d’ici 2030 : les besoins de renouvellement et de création de postes y sont supérieurs à la moyenne nationale.
- Les départements avec des besoins de renouvellement liés aux départs à la retraite des salarié(e)s mais dans lesquels les créations d’emplois pour répondre à l’évolution démographique sont inférieures à la moyenne nationale
- Les départements avec des besoins de créations d’emplois pour répondre aux évolutions démographiques mais dans lesquels le renouvellement des salarié(e)s lié aux départs à la retraite est moins important.
- Les départements avec relativement moins de tension d’ici 2030 : les départs à la retraite y sont proportionnellement moins nombreux qu’au national et les besoins de créations d’emplois inférieurs au niveau national.
Des territoires en tension assez peu nombreux mais des besoins de créations d’emplois d’assistant(e)s maternel(le)s répandus
À l’horizon 2030, douze départements connaîtraient des tensions, cumulant à la fois de forts besoins de renouvellement de professionnelles et des besoins de créations d’emplois pour répondre aux besoins d’accueil. Ils se répartissent de façon dispersée dans toute la France : de l’Île-de-France avec Paris et les Hauts-de-Seine, au Morbihan, la Sarthe, les Deux-Sèvres, la Côte-D’Or, la Meurthe-et-Moselle ou le Bas-Rhin.
La majorité des départements connaissent avant tout sur la période 2017-2030 des besoins de renouvellement de professionnel(le)s liés aux départs à la retraite, notamment dans les départements se situant le long d’une diagonale allant de la Dordogne à la Moselle. Si la croissance du nombre d’enfants de moins de 3 ans intervient davantage sur la période 2030-2040, l’augmentation des besoins sera importante dans les dix prochaines années dans l’Ouest de la France et dans les départements de l’ancienne région Rhône-Alpes.
Au total, 150 880 assistant(e)s maternel(le)s devraient être recruté(e)s d’ici 2030 soit pour compenser les départs à la retraite, soit pour couvrir l’augmentation des besoins.
Carte 10 : Typologie des départements en fonction de l’intensité des départs à la retraite des assistant(e)s maternel(le)s et de l’évolution des besoins d’accueil des jeunes enfants d’ici 2030

Dix-huit départements connaîtraient des tensions d’ici 2030 quant aux emplois d’assistant(e) de vie
338 260 assistant(e)s de vie devraient être recruté(e)s pour compenser les départs en retraite d’ici 2030, tandis que 65 400 emplois en équivalents temps plein devraient être créés pour accompagner l’évolution du nombre de particuliers employeurs âgés à la même échéance.
Les départements les plus en tension concernant le métier d’assistant(e) de vie se ventilent sur tout le territoire national, mais en particulier dans les départements d’outre-mer et dans certains territoires au nord de l’Île-de-France, comme l’Eure, l’Oise, la Seine-Maritime, et plus à l’est, la Marne et l’Aube. Les besoins liés au renouvellement des salarié(e)s en raison des départs à la retraite seraient particulièrement importants sur l’ensemble du territoire à l’exception de certaines zones comme le Nord-Pas-de-Calais, le Sud-Est et l’Île-de-France.
L’augmentation des besoins en lien avec la démographie des personnes âgées de 80 ans et plus serait à l’inverse forte dans le Sud-Est, l’Île-de-France et sur la façade Atlantique. Très peu de départements rencontreraient peu de tension sur ce métier.
Carte 11 : Typologie des départements en fonction de l’intensité des départs à la retraite des assistant(e)s de vie et de l’évolution des besoins d’accueils des particuliers employeurs âgés de 80 ans et plus d’ici 2030
En synthèse générale
Dans l’ensemble du secteur de l’emploi à domicile les besoins de remplacement et de création d’emplois vont s’élever à :
- 708 400 départs à la retraite de salariés tous types d’emploi confondus à l’horizon 2030.
- 65 420 assistant(e)s de vie supplémentaires pour accompagner le vieillissement de la population à l’horizon 2040.
- 3 500 assistant(e)s maternel(le)s supplémentaires pour accueillir les enfants de moins de 3 ans à l’horizon 2040.
Les trois métiers les plus concernés par les départs à la retraite à venir sont :
- les assistant(e)s de vie : 338 260 départs,
- les assistant(e)s maternel(le)s : 151 800 départs,
- les employé(e)s familiaux : 186 500 départs.
IV. Méthodologie
Méthodes de projections
Pour les assistant(e)s maternel(le)s :
A partir du nombre d’enfants de moins de 3 ans disponible dans les projections Omphale de l’Insee pour les horizons 2030 et 2040, l’objectif est d’estimer le nombre d’assistant(e)s maternel(le)s nécessaires pour les accueillir si le taux de recours à ce mode d’accueil reste constant sur l’ensemble de la période.
Pour cela, le ratio « nombre de places offertes par les assistant(e)s maternel(le)s pour 100 enfants de moins de 3 ans » a été utilisé. Il se calcule en multipliant le nombre d’assistant(e)s maternel(le)s en exercice avec le nombre moyen d’agréments par assistant(e) maternel(le), le tout rapporté au nombre d’enfants de moins de 3 ans vivant sur le territoire. Le ratio « nombre de places offertes par les assistantes maternel(le)s pour 100 enfants » ainsi calculé s’inspire fortement du ratio du même nom proposé par l’Observatoire national de la petite enfance.
Il a ensuite été possible d’estimer le nombre d’assistant(e)s maternel(le)s aux différents horizons en faisant varier le nombre d’enfants de moins de 3 ans en 2030 et 2040 (grâce aux données d’Omphale 2017), tout en maintenant constant par rapport à 2016 les autres variables (le nombre moyen d’agrément par assistant(e) maternel(le) et le ratio «nombre de places offertes par les assistant(e)s maternel(le)s pour 100 enfants de moins de 3 ans »).
Pour les assistant(e)s de vie (ou accompagnement à domicile des personnes âgées de 80 ans et plus) :
Une méthode similaire a été appliquée, sur la base du « taux de recours à l’emploi à domicile des personnes âgées de 80 ans et plus en 2017 » (qui est fonction du nombre de particuliers employeurs en 2017 et du nombre de personnes âgées de 80 ans et plus en 2016). Tout en maintenant constant ce ratio, le nombre de personnes âgées de 80 ans et plus à l’horizon 2030 puis 2040 a été utilisé (avec OMPHALE 2017) de façon à déterminer le nombre de particuliers employeurs à ces deux horizons.
Ensuite le volume horaire déclaré en 2030 et 2040 a été estimé (en partant du volume horaire moyen par particulier employeur en 2016) et traduit en emplois en équivalents temps plein.
Les besoins d’assistant(e)s maternel(le)s sont exprimés en nombre de salarié(e)s, tandis que les besoins d’accompagnement à domicile des personnes âgées de 80 ans et plus sont exprimés en emplois en équivalents temps plein.
OMPHALE 2017
Omphale 201716Projections de population 2013-2050 pour les départements et les régions, Insee. https://www.insee.fr/fr/statistiques/2859843#consulter. est un modèle de projections démographiques développé par l’Insee (Institut national pour les statistiques et les études économiques). Comme toute projection, ce modèle ne constitue pas une prévision mais une simulation de l’avenir dans le cadre théorique des hypothèses formulées. Toutes ces projections sont issues d’un scénario standardisé pour l’ensemble des territoires français qui ne tient compte ni des spécificités locales (en particulier les flux avec l’étranger) ni des ruptures de tendances les plus récentes.
Dans le cadre ce travail, le scénario central d’OMPHALE 2017 a été utilisé. Il est basé sur les hypothèses suivantes :
- L’indicateur conjoncturel de fécondité baisse légèrement, de 0,04 par rapport à 2013, jusqu’en 2016 (soit un taux de fécondité d’environ 1,95 enfant par femme), puis il est maintenu constant jusqu’en 2050.
- L’espérance de vie augmenterait peu à peu et atteindrait 86,8 ans pour les hommes et 90,3 ans pour les femmes en 2050 (respectivement 79,4 et 85,3 en 2018)17Espérance de vie à divers âges en 2018, Insee. https://www.insee.fr/fr/statistiques/2416631..
- Maintien des tendances migratoires intérieures à la France observées entre 2012 et 2013.
L’Insee recommande de prendre avec précautions les projections de population d’OMPHALE 2017 pour les DROM, car elles ne prennent pas en compte les flux migratoires avec l’étranger, nombreux sur ces territoires.
Préambule à l’axe 2
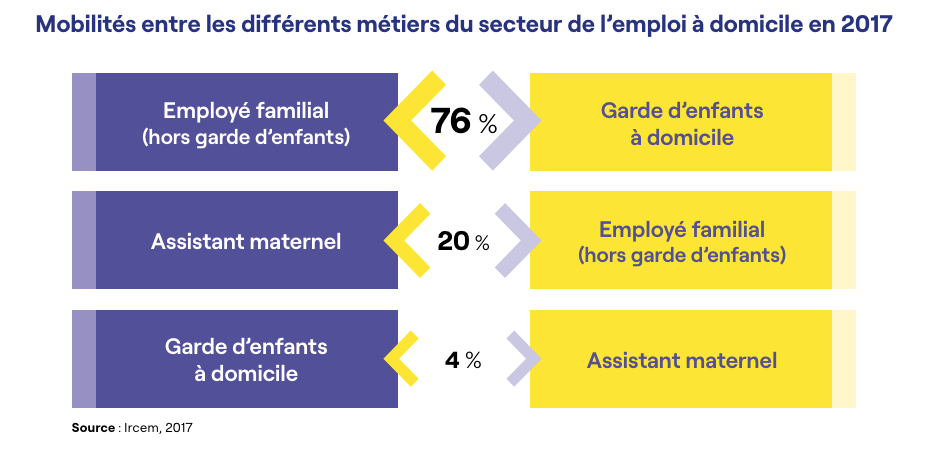
Parmi les 1,4 million de salarié(e)s exerçant auprès des particuliers employeurs, près de 40 900 d’entre eux/elles ont réalisé en 2017 une mobilité intrasectorielle18Selon les chiffres de l’Ircem. (un changement de métier au sein du secteur des particuliers employeurs et de l’emploi à domicile), soit près de 3 % de la population salariée.
Pour les trois quarts, il s’agit d’une mobilité intrasectorielle qui s’est opérée entre les métiers d’employé familial et de garde d’enfants à domicile, quel que soit le sens de la mobilité.
Les conditions de réalisation de la mobilité intrasectorielle, étudiées au travers de quatre monographies réalisées auprès de salariées ayant connu un changement de métier, ont montré l’importance d’acteurs extérieurs, que ce soit Pôle emploi ou le réseau professionnel. Ces acteurs ont joué un rôle fondamental dans la mobilité professionnelle des salariées et l’obtention du titre professionnel qui formalise ce changement de métier.
Peu diplômées, le titre professionnel est souvent un défi personnel pour ces personnes (notamment organisationnel, financier, d’apprentissage ou encore une situation vécue comme une obligation de réussite) mais, une fois acquis, il leur permet surtout d’être reconnues et de se positionner comme de véritables professionnelles dans leur domaine d’exercice.
De plus, le métier est appréhendé dans ces multiples facettes (techniques, relationnelles) et les salariées disposent plus facilement d’une vision globale de leur activité professionnelle.
Pour les salariées interrogées, cette mobilité intrasectorielle s’inscrit sans conteste dans une trajectoire professionnelle ascendante et a modifié leur rapport avec l’avenir en leur permettant la construction d’un projet professionnel.
AXE 2 | Les trajectoires professionnelles face aux enjeux de l’attractivité du secteur des particuliers employeurs et de l’emploi à domicile
Introduction
En France, en 2015, 13 % des personnes en emploi19Lhommeau ; C.Michel, « Changer de métier : quelles personnes et quels emplois sont concernés ? », Dares analyses, n°49, Dares, novembre 2018. Entre 2010 et 2015, ce sont 22 % personnes en emploi qui ont changé de métier. ont souhaité changer de métier. Différentes configurations sont possibles pour opérer ce changement. En effet, la mobilité professionnelle peut s’effectuer dans un secteur d’activité différent, auprès d’un nouvel employeur ou dans la même entreprise. Elle peut s’apparenter à une reconversion, une promotion ou au contraire à un déclassement professionnel. S’il s’agit d’un changement de métier qui s’effectue à l’intérieur d’un même secteur d’activité, il s’agit d’une mobilité professionnelle intra-sectorielle.
En 2017, près de 3 % de la population salariée du secteur des particuliers employeurs et de l’emploi à domicile ont réalisé une mobilité intra-sectorielle, c’est-à-dire ont changé de métier tout en continuant d’exercer auprès de particuliers employeurs20Soit près de 40 900 salarié(e)s travaillant auprès de particuliers employeurs. Source : Ircem.. Cette mobilité constitue un sujet d’investigation qui demeure peu étudié. En outre, elle soulève de nombreuses questions qui seront abordées dans le cadre de cette étude : quelles sont les trajectoires professionnelles des salarié(e)s des particuliers employeurs qui ont effectué une mobilité intra-sectorielle ? Dans quelles conditions s’est réalisée cette mobilité ? Quelles sont les principales raisons et motivations évoquées par les salarié(e)s ? Quels types de compétences ont été mobilisés pour effectuer cette évolution professionnelle ?
L’intérêt porté à la mobilité intra-sectorielle s’avère essentiel car elle pourrait constituer un important vecteur d’attractivité dans un secteur confronté d’ores et déjà à des enjeux de renouvellement des salarié(e)s et de créations d’emplois21Cf. les travaux réalisés dans l’axe 1 intitulé « Évolution de l’emploi : quels enjeux en termes de ressources humaines pour le secteur des particuliers employeurs et de l’emploi à domicile à l’horizon 2030 et 2040 ? » du projet de gestion des emplois et des compétences mis en œuvre par les branches des « salariés du particulier employeur » et « assistants maternels du particulier employeur ».. Rendre visible la mobilité intra-sectorielle peut permettre de proposer des perspectives d’évolution professionnelle aux salarié(e)s, et d’envisager des reconversions vers des métiers/domaines plus ou moins éloignés du métier d’entrée (par exemple : garde d’enfants puis assistant(e) de vie) ou travailler en complémentarité de celui-ci (par exemple : employé(e) familial(e) et assistant(e) de vie).
Pour répondre à cette problématique, les branches du particulier employeur se sont engagées en 2018 dans des travaux de gestion prévisionnelle des emplois et des compétences (GPEC). Le présent livrable propose une étude qualitative mettant en perspective quatre trajectoires professionnelles de salariées ayant effectué récemment (entre les 3 et 5 dernières années) une mobilité intra-sectorielle.
Après avoir évoqué rapidement les objectifs de l’étude, la mobilité intra-sectorielle est abordée sous l’angle des facteurs qui l’ont déclenchée. Puis, la mise en perspective de quatre trajectoires professionnelles permet d’inscrire la mobilité intra-sectorielle dans une dimension longitudinale (depuis l’entrée sur le marché du travail). Parallèlement, la mobilité intra-sectorielle a été plus spécifiquement appréhendée sous l’angle des compétences mobilisées.
I. La mobilité intra-sectorielle, les premiers enseignements
A | Objectifs de l’étude et profils de salarié(e)s retenus
En 2017, 1,4 million de personnes ont été salarié(e) s de 3,4 millions de particuliers employeurs, c’est à-dire employé(e)s dans un but non-lucratif au domicile d’un particulier (ou à proximité de celui-ci) afin de répondre à des besoins relevant de la sphère personnelle, notamment familiale. Il s’agit le plus souvent de salarié(e)s exerçant le métier d’assistant(e)s de vie, d’employé(e)s familiaux(ales), d’assistant(e)s maternel(le)s ou de gardes d’enfants.
Parmi ces salarié(e)s, selon les chiffres de l’Ircem22Ircem : groupe de protection sociale des emplois de la famille., près de 40 900 d’entre eux/elles ont réalisé en 2017 une mobilité intra-sectorielle, soit près de 3 % de la population salariée exerçant auprès des particuliers employeurs. Pour les trois quart, il s’agit d’une mobilité intra-sectorielle qui s’est opérée entre les métiers d’employé familial et de garde d’enfants à domicile, quel que soit le sens de la mobilité.
L’objectif de cet axe 2 est de comprendre les processus qui s’opèrent lorsque les salarié(e)s des particuliers employeurs effectuent une mobilité intra-sectorielle. L’étude s’est attachée à reconstituer leurs trajectoires professionnelles (depuis leur entrée sur le marché du travail) à la fois dans leurs dimensions objective (grandes étapes, bifurcations, difficultés repérées…) et subjective (intégration du point de vue du salarié(e), motivations, raisons, difficultés invoquées…). De plus, la question des compétences et celle de la formation professionnelle ont été abordées afin de cerner comment ces dimensions ont été mobilisées dans le cadre du changement de métier.
Afin de comprendre les mécanismes de la mobilité et d’apporter des premières pistes d’éclairage, quatre entretiens approfondis ont été réalisés auprès de salariées ayant effectué une mobilité intra-sectorielle entre les 3 et 5 dernières années suite à une formation certifiante. Le choix des salariées interrogées a répondu à un souci de diversification des différents parcours afin d’illustrer au mieux les différentes mobilités.
Quatre types de mobilités ont ainsi été analysés23Pour en savoir davantage sur la sélection des quatre profils interrogés et les thématiques abordées au cours des entretiens, cf. encart méthodologique. :
- Une assistante de vie ayant exercé auparavant le métier d’employée familiale,
- Une garde d’enfants ayant exercé auparavant le métier d’employée familiale,
- Une assistante maternelle ayant exercé auparavant en tant que garde d’enfants à domicile,
- Une garde d’enfants ayant exercé également en tant qu’employée familiale en cours de mobilité.
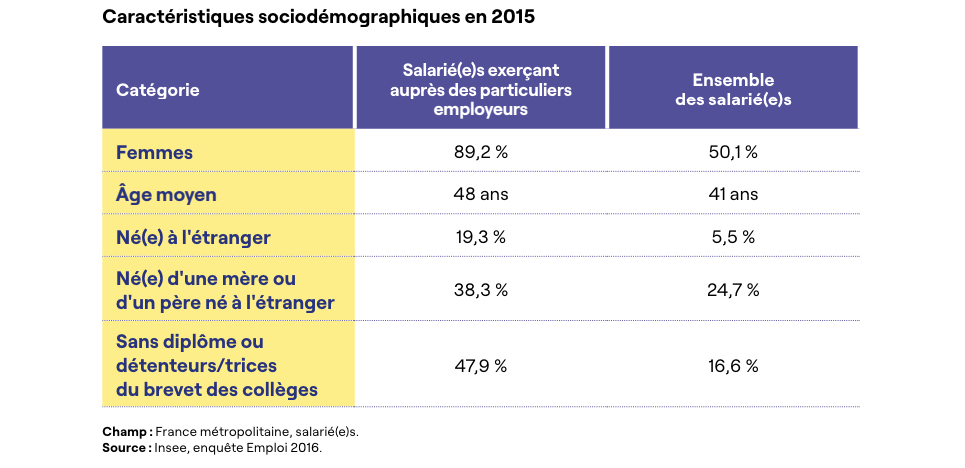
Le profil des quatre salariées interrogées est conforme au profil de celles et de ceux exerçant auprès des particuliers employeurs (cf. tableau ci-dessous) : il s’agit de quatre femmes âgées de 41 ans à 56 ans, peu diplômées et parmi elles, deux sont d’origine ou de nationalité étrangère.
Il est important de mentionner que les salariées ayant participé à cette étude ont obtenu un titre professionnel de branche qui a formalisé la mobilité intra-sectorielle.
Méthodologie
Les salariées interrogées dans le cadre de cette étude ont été sélectionnées sur la base de leur inscription à Ipéria l’Institut. En effet, il était possible d’avoir accès au type de mobilité intra-sectorielle puisque la situation antérieure était connue. Les entretiens ont eu lieu soit au domicile en face à face, soit par téléphone. Les salarié(e)s ayant déclaré une mobilité intra-sectorielle et une multi-activité (au sens où les deux métiers sont exercés au moment de l’entretien) n’ont pas été retenu(e)s.
Afin de reconstituer l’intégralité des trajectoires professionnelles et de les appréhender dans leurs dimensions objective et subjective, les entretiens ont porté sur les points suivants :
- Le profil des salariées,
- La description de la trajectoire professionnelle depuis l’entrée sur le marché du travail jusqu’à la situation actuelle,
- L’entrée dans le secteur des particuliers employeurs,
- La mobilité intra-sectorielle avec un focus sur les compétences mobilisées,
- Le regard réflexif sur la mobilité effectuée,
- Le regard porté sur l’avenir.
Focus sur l’analyse des compétences : précisions
L’analyse des compétences professionnelles produite dans le cadre de cette étude ne se confond pas avec une évaluation de celles-ci. Plus précisément, il s’agit d’apporter des éléments d’éclairage sur les compétences qui ont pu être mobilisées lorsque les salariées ont effectué leur mobilité intra-sectorielle : soit en prenant directement appui sur leurs déclarations, soit par une analyse de leurs pratiques et discours professionnels.
Toutefois, cette dernière s’est heurtée à deux principales difficultés rencontrées lors des entretiens. La première difficulté renvoie à la question des compétences dites incorporées, vécues comme naturelles par les principales intéressées (qualités féminines notamment dans la gestion des tâches domestiques et familiales) et il n’est pas évident pour elles d’en rendre compte car cela va de soi.
La citation d’Anne, assistante de vie, en témoigne :
« J’ai été embauchée par le monsieur mais la dame, je m’en occupe aussi, je lui coupe les cheveux, des brushing, des mises en plis, je lui lave la tête, je lui coupe les ongles. Ce sont des choses que je fais en plus et je suis pas rémunérée en plus. Parce que je me dis voilà quoi, je sais le faire donc je le fais ! […] des massages mais qui ne sait pas le faire en fait hein ».
La deuxième difficulté est celle de la verbalisation difficile par les salariées des compétences mobilisées pour effectuer leur mobilité intra-sectorielle car se raconter ou avoir un regard réflexif à ce sujet ne va pas de soi.
B | La mobilité intra-sectorielle, quels éléments déclencheurs ?
Pour les quatre salariées interrogées, la mobilité intra-sectorielle n’a pas été un choix réfléchi qui pourrait s’inscrire dans un parcours professionnel raisonné et n’a pas relevé non plus d’une décision purement individuelle. La notion même de parcours professionnel est très éloignée des salariées interrogées dans cette étude. Ce parcours, lorsqu’il existe, résulte essentiellement d’un choix orienté par des acteurs extérieurs (Pôle emploi, réseau professionnel) et se combine avec des circonstances particulières : à la suite d’une opportunité professionnelle, d’une inscription au chômage ou d’une fin de contrat, en raison d’une situation professionnelle jugée insatisfaisante ou encore de l’état de santé ne permettant pas l’exercice de certains métiers.
Les acteurs extérieurs ont joué un rôle majeur dans la mobilité des salariées. En tant qu’agent prescripteur, Pôle emploi a orienté formellement certaines salariées dans un parcours de formation délivrant un titre professionnel dans le secteur des particuliers employeurs.
Pour d’autres, c’est plutôt le réseau professionnel (salarié(e)s du secteur formé(e)s ou disposant d’un titre professionnel, bouche-à-oreille) qui a déclenché la mobilité intra-sectorielle. Ces deux types d’acteurs peuvent également intervenir de façon complémentaire pour permettre la mobilité.
« En fait, je faisais du baby-sitting et à la suite du baby-sitting, j’ai pu être garde d’enfants à domicile en parlant avec le conseiller Pôle emploi. […] J’ai une amie, c’est elle qui m’a parlé de l’institut Ipéria, elle aussi elle a eu son titre de garde d’enfants/assistant maternel ».
Priscilla, garde d’enfants à domicile
« J’ai eu une collègue, on s’est connues au parc depuis 2008. Elle travaille à la crèche et elle est assistante maternelle depuis 10 ans. Comme elle m’a vu dans le métier depuis 10 ans, elle m’a dit «Marie-Françoise, pourquoi tu changes pas de métier ? Pourquoi tu ne veux pas travailler chez toi, ça va te changer un peu ?» […] Donc c’est la collègue qui m’a beaucoup motivé et en 2017 [travaillant dans une entreprise prestataire] j’ai commencé aussi à faire les dépannages et les remplacements, le temps qu’ils me trouvent un CDI et j’allais beaucoup dans les familles, les nounous qui étaient malades. J’étais un mois là, une semaine ou 2,3 semaines par-ci par-là. J’allais un peu partout. Et ça m’a fatiguée car je n’avais pas l’habitude de travailler comme cela ! Et je me sentais épuisée et je me suis dit pourquoi pas ».
Marie-Françoise, assistante maternelle
La formation professionnelle a également contribué à façonner les mobilités intra-sectorielles et les trajectoires professionnelles des salariées interrogées.
C | Le titre professionnel, un défi et une reconnaissance
L’obtention du titre professionnel à un âge relativement avancé (entre 40 et 55 ans) formalise la mobilité intra-sectorielle pour ces quatre salariées qui ne possédaient pas de diplôme spécifique pour exercer auprès des particuliers employeurs.
Peu diplômées, le titre professionnel est souvent un défi personnel (notamment organisationnel, financier, d’apprentissage ou encore une situation vécue comme une obligation de réussite) mais, une fois acquis, il leur permet surtout d’être reconnues et de se positionner comme de véritables professionnelles dans leur domaine d’exercice. De plus, le métier est appréhendé dans ces multiples facettes (techniques, relationnelles) et les salariées disposent plus facilement d’une vision globale de leur activité professionnelle24Ces éléments ont également été mis en avant dans une précédente étude menée par la FEPEM et IPERIA l’Institut : C. Bédel, A. Touahria-Gaillard, M. Tocqueville, Étude sur les assistantes de vie formées au module de formation « Aidant familial auprès d’un parent âgé » de la branche professionnelle des salariés du particulier employeur, FEPEM-IPERIA l’Institut, avril 2016..
« Cela n’a pas été évident pour moi à 46 ans et demi de reprendre les cours hein ! On se doit de réussir sinon on se dit qu’on est une merde et c’est pas facile en fait, psychologiquement, on se doit de réussir, on n’a pas le choix quoi et puis ça la fout mal en fait, il y a aussi une question d’ego quoi […] Comme je suis partie longtemps [période d’inactivité], je voulais que les personnes chez qui j’allais intervenir aient un support en fait. Qu’ils ne se disent pas «ouais elle veut travailler mais elle y connait que dalle quoi». Et le fait d’avoir un petit diplôme, c’est rassurant pour les personnes ».
Anne, assistante de vie
Même si les salariées ont opéré un changement de métier avec le titre professionnel, elles ont pris conscience de certaines lacunes qui pouvaient auparavant les mettre dans des situations délicates ou inconfortables avec les particuliers employeurs (gestion des émotions, dimension relationnelle, administrative ou contractuelle).
« Alors tout ce qui est administratif alors là déjà, le CESU, j’ai eu un 18/20 alors que j’étais à la ramasse ! C’est vraiment le côté que j’aime pas du tout, du tout. Donc oui, j’ai beaucoup appris, et le fait de se remettre à l’ordre du jour car tout change, tout évolue ».
Anne, assistante de vie
En plus des gestes purement « techniques », la formation professionnelle dispense des connaissances et des compétences qui viennent modifier sensiblement le rapport avec les particuliers employeurs. Parmi elles, la capacité à se vendre et à négocier, la connaissance d’éléments juridiques et administratifs qui viennent, en quelque sorte, rééquilibrer le rapport entre le particulier employeur et la salariée. Le fait de savoir « ce que l’on vaut », d’obtenir une reconnaissance salariale et, parfois, de pouvoir être en mesure de négocier son salaire (ou des arrangements spécifiques) avec le particulier employeur ont souvent été cités spontanément par les salariées.
« Et je sais dire les choses, j’explique les choses. Même quand les parents ne savent pas trop comment se déclarer, je leur explique toujours. Je dis bien que je ne peux pas déclarer à leur place, on ne peut pas aller sur le site de la CAF pour le faire à leur place mais tout ce que je demande c’est ma fiche de paie. Et quand je vois des erreurs, je leur dis ce qu’il faut faire […] avec mes employeurs, je négocie mon salaire, je négocie mon repas le midi. Et j’ai appris cela lors de la formation. On nous a dit « Ce n’est pas obligé que le parent nous paye le repas mais tentez vos chances ! » Et moi je tente toujours la chance (rires) ! »
Marie-Françoise, assistante maternelle
« Faut être sincère parce que vis à vis des employeurs, c’est plus payé ! Et on connait les lois. J’ai appris beaucoup sur les lois ».
Elyse, garde d’enfants à domicile
Les formations professionnelles constituent des lieux d’échanges, de rencontres, des espaces de socialisation professionnelle et de construction identitaire25C. Bédel, A. Touahria-Gaillard, M. Tocqueville, ibid.. Elles offrent souvent une parenthèse bienvenue dans les parcours et les quotidiens professionnels et constituent des moments vécus positivement.
« C’est aussi un peu récréatif, on sort du cadre routinier, on rencontre des gens, à un moment donné, j’avais l’impression d’avoir 16 ans car on se mettait à rire pour des broutilles quoi. C’était sympa quoi et tout ça, ben faut le vivre. Et moi si je réussis, ben les autres peuvent réussir aussi quoi […] Il n’y a pas d’âge en fait ! ».
Anne, assistante de vie
Autre élément fondamental, la formation professionnelle a également ouvert le champ des possibles en matière de perspectives d’évolution professionnelle qu’elles soient dans l’approfondissement des connaissances (perfectionnement ou spécialisation professionnels, mise à jour des connaissances…) ou dans la constitution de nouveaux projets professionnels (inscription à des concours, projet de validation des acquis par l’expérience, de changement d’univers professionnel…). Les salariées font toutefois preuve d’une certaine réserve quant à ces nouveaux projets car elles ne souhaitent pas laisser « en plan » les particuliers employeurs actuels.
« Après je dis pas, si je travaille en structure, passer mes modules pour devenir aide soignante, je ne sais pas ! Franchement pourquoi pas, je ne sais pas ! Là j’aurais droit à des stages mais c’est compliqué, là, je ne peux pas les planter [les particuliers employeurs] parce que c’est assez compliqué pour eux. Mais en structure, oui, je sauterai sur l’occasion ! Ça sert toujours d’être en formation et de ne jamais se satisfaire de ce que l’on est quoi. Faut toujours essayer d’évoluer en fait ».
Anne, assistante de vie
« Si je continuais les formations, j’aimerais bien avoir le CAP mais avec le travail, vraiment je pense que mes employeurs sont des bonnes personnes alors je ne vais pas laisser le travail tomber pour commencer une formation maintenant ».
Elyse, garde d’enfants à domicile
La mobilité intra-sectorielle s’inscrit dans une trajectoire professionnelle. De facto, l’analyse de ces trajectoires constitue un paramètre essentiel pour comprendre plus finement les conditions de mise en œuvre de la mobilité. Ainsi, la partie suivante propose de mettre en perspective les quatre trajectoires professionnelles réalisées par les salariées depuis leur entrée sur le marché du travail jusqu’à leur situation actuelle. Parallèlement, pour chaque trajectoire, un regard a été porté sur les compétences qui ont été mobilisées par les salariées pour réaliser leur changement de métier.
II. Quatre trajectoires professionnelles et mobilités intra-sectorielles
A | Anne, une assistante de vie ayant exercé auparavant le métier d’employée familiale
Profil d’Anne
- 47 ans, mariée, 4 enfants.
- Assistante de vie, titre professionnel « Assistante de vie-dépendance » obtenu en mai 2018 à l’âge de 46 ans.
- Diplôme : niveau BEPC sanitaire & social, niveau CAP horticulture.
- A obtenu le brevet de secourisme.
- A tenté le concours d’aide soignante, non obtenu.
- Titulaire du permis de conduire.
- Réside dans le département de la Dordogne, environnement rural.
Trajectoire professionnelle et parcours de vie
En formation initiale, Anne prépare un BEPC sanitaire & social où elle effectue des stages en milieu professionnel essentiellement en EHPAD et dans le secteur du transport sanitaire. À la suite d’un accident de voiture qui la marque profondément, elle ne peut obtenir son diplôme.
Âgée de 16 ans, elle enchaîne alors de nombreux emplois saisonniers ou des contrats de courte durée notamment dans le secteur viticole et la cueillette de fruits. Pendant la période estivale, elle réalise également sa première expérience professionnelle auprès de particuliers employeurs en tant qu’employée familiale, plus précisément dans un manoir appartenant à un vicomte. À 18 ans, elle quitte le département de la Gironde pour s’installer à Paris où elle exerce plusieurs métiers et connaît quelques épisodes de chômage :
« Le jour de mes 18 ans je suis montée à Paris parce que j’avais une offre d’emploi. Je suis partie de Sainte-Foy-la-Grande et le lendemain, j’étais concierge, j’enquille mon boulot de concierge. Faut être assez débrouillarde, polyvalente. J’ai été cantinière, vous savez, j’ai baroudé quand même ! ».
Les évènements familiaux s’enchaînent (notamment un déménagement en Corse), Anne continue d’exercer divers emplois dans les secteurs du tourisme, du commerce (habillement) et travaille auprès de particuliers employeurs et dans une entreprise prestataire de services à domicile en tant qu’employée familiale.
Elle indique avoir tenté le concours d’aide-soignante et un CAP horticulture :
« Alors c’est vrai, je suis quelqu’un qui a un peu trop d’empathie mais j’ai pris du recul ! C’est pour ça à un moment donné, j’ai arrêté de travailler dans le secteur [du sanitaire et social, des services à la personne], je me suis rapprochée de l’horticulture. Le problème, c’est que le monsieur en question me prenait plus pour une nounou, une maîtresse de maison en fait ! Donc je vivais chez eux, j’étais en couple. Et donc les études par rapport à l’horticulture, ben le latin, le grec, c’était compliqué pour moi, même si c’est la base de la langue française. Et étant donné que je faisais que du ménage et de la popote et m’occuper du petit… donc je me suis dit, je ne suis pas là pour ça et donc j’ai démissionné. Par contre, grâce à ce monsieur, j’ai eu mon permis ».
Avec la mutation professionnelle de son mari (gendarme), Anne et sa famille quittent la Corse pour s’installer en Outre-mer pendant quelques années. Durant cette période, Anne n’exerce pas d’activité professionnelle privilégiant sa vie de famille.
En 2017, de retour en Métropole, elle s’inscrit à Pôle emploi. C’est sa conseillère qui lui propose la formation d’Assistant de vie-Dépendance lors de son premier entretien individuel, ce qu’Anne accepte « sans se poser de question ». Âgée de 46 ans, elle obtient son titre professionnel « Assistant de vie-Dépendance » en mai 2018.
Pendant sa formation, les stages en milieu professionnel s’effectuent au sein d’une entreprise prestataire, celle-ci lui propose une embauche à l’issue de la formation, emploi qu’elle refuse préférant exercer auprès des particuliers employeurs :
« En fait, l’entreprise m’a embauchée mais je n’ai pas voulu ! Je voulais travailler auprès des particuliers. L’entreprise était déjà un peu loin de la maison et travailler 1 heure chez quelqu’un puis aller 1 heure chez quelqu’un d’autre, on n’a pas le temps, on n’a pas le temps ! On est vraiment robotisé ! Il en faut hein ! Comme je vous dis, je leur tire leur chapeau mais ce n’était pas pour moi parce que je pense que … arrivé à un âge, j’ai 47 ans, j’ai plus envie, je laisse la place aux autres quoi. Si eux veulent et que moi je peux trouver autre chose, ben c’est bien ! Et ça été le cas, je vous dis, je n’ai même pas cherché ! ».
À l’occasion de soins infirmiers à son domicile, Anne se renseigne directement auprès des infirmières pour connaître les possibilités d’embauche auprès de particuliers employeurs et elle trouve très rapidement après sa formation un emploi d’assistante de vie :
« J’ai même pas eu à chercher … J’ai eu des soucis de dos et mon mari s’est fait opérer du genou, deux infirmières sont venues à la maison, je leur ai juste dit : «Si toutefois vous entendez parler de personnes qui cherchent quelqu’un au domicile, je suis OK». […] Si mes souvenirs sont bons, la formation s’est terminée en mars et du coup, le soir même de la finalité de la formation, je travaillais ! ».
Sa première expérience en tant qu’assistante de vie est réalisée auprès d’un couple de personnes âgées. Au décès de l’un deux, Anne cherche à compléter son temps de travail auprès d’un second particulier employeur. Ainsi, pendant quatre mois, elle exerce auprès de deux particuliers employeurs.
Actuellement, elle travaille auprès d’un particulier employeur très dépendant (4 jours par semaine à raison de 5 heures par jour avec un salaire variant entre 780 à 1 000 euros selon l’intervention ou non d’une proche aidante).
En l’interrogeant sur ses perspectives d’avenir, Anne ne fait pas trop « de plan sur la comète », elle souhaite avant tout continuer à exercer auprès des particuliers employeurs âgés. Ceci est renforcé par le fait qu’elle n’a pas connu de difficulté pour trouver des employeurs avec un nombre d’heures travaillées qu’elle juge plutôt satisfaisant. Elle fait toutefois part d’une autre éventualité, celle d’exercer dans une institution sanitaire et médico-sociale protestante à but non lucratif qui se trouve proche de son domicile et dans ce cadre, elle évoque la possibilité de devenir aide-soignante :
« Je ne peux pas prévoir l’avenir en fait. Je sais très bien que la personne que je m’occupe, elle finira par s’éteindre un jour aussi et ça aussi c’est un cap. Mais si je peux aider quelqu’un d’autre, c’est bien aussi quoi ! Il y a des passages hein et si le pas est sage, c’est mieux ! […] Et si cette personne un jour, elle part, peut-être par praticité, pour les congés, les horaires, que cela soit vraiment régulier etc. J’irais peut-être postuler sur la fondation John Bost […] Après, je dis pas, si je travaille en structure, passer mes modules pour devenir aide-soignante, je ne sais pas ! Franchement pourquoi pas ! Je ne sais pas ! ».
Mobilité intra-sectorielle et compétences mobilisées
La mobilité intra-sectorielle d’employée familiale à assistante de vie réalisée par Anne a été initiée par Pôle emploi. Cette mobilité ne constitue donc pas un projet professionnel émis par Anne elle-même. Son conseiller Pôle emploi lui a proposé deux orientations professionnelles pour réintégrer le marché du travail après sa période d’inactivité : le secteur des particuliers employeurs ou le commerce vestimentaire. Pour ce dernier, Anne a préféré décliner la proposition (« ce n’est pas trop mon truc l’apparence en fait »).
En matière de compétences, avant de réaliser cette mobilité, les nombreuses expériences professionnelles effectuées dans divers secteurs économiques révèlent la capacité à côtoyer et à s’adapter à différents publics, son aisance relationnelle, sa capacité à se vendre, le sens du service mais également sa profonde empathie et son sens du dévouement pour autrui.
De plus, lors des stages effectués dans le cadre du BEPC sanitaire & social et la préparation de son concours d’aide soignante, Anne acquiert également de nombreuses compétences indissociables du secteur de l’aide humaine. Ainsi, Anne se dit résolument être à l’aise avec les personnes : « le courant passe bien » ; « j’ai tout le temps été baignée là dedans » ; « n’importe comment, j’ai toujours été attirée par la personne ». Anne déclare également avoir la « tchatche facile » comme en témoignent ses expériences dans la vente de vêtements.
Deux éléments ont profondément marqué le parcours et les aptitudes professionnelles d’Anne : son environnement familial et une première expérience auprès des particuliers employeurs à l’âge de 16 ans. En effet, la socialisation professionnelle d’Anne dans le secteur des particuliers employeurs débute très tôt. Sa mère étant aide-ménagère, c’est dans le cadre du cercle familial qu’Anne apprend et développe certaines de ses compétences et savoir-être.
Elle se forge d’ailleurs une certaine conception du rapport à autrui :
« Maman était aide-ménagère, moi je connaissais la majorité des personnes chez qui elle intervenait, et puis ben, c’était un peu des grands-mères et grands-pères. Bon, elle en faisait trop, sur son temps libre, elle faisait des commissions. Et le lien… bon après il faut se protéger aussi, mais le lien ben ça commence par : on donne sans rien attendre en retour quoi ! ».
Son expérience en tant qu’employée familiale se façonne également très jeune, à l’occasion d’un emploi exercé dans un manoir durant la période d’été, elle apprend notamment les activités liées au ménage, la cuisine, le service et la réception :
« Alors là, j’ai appris le service, le ménage, le respect parce que c’était des nobles ! Donc c’était quand on sert, on présente le plat à la plus vieille des convives et on va vers la maîtresse de maison par la suite. Pareil, pour les messieurs. La main derrière le dos, on ne se penche pas trop, on est toujours en jupe, on sent bon, enfin bref quoi ! Et là, j’ai appris à cuisiner en fait. Et à être organisée et même si je fais un bourguignon, des nems ou des choses qui demandent beaucoup de préparation, la cuisine faut toujours qu’elle soit pas … impeccable mais … voilà, au fur et à mesure, je range quoi […] Et ils recevaient beaucoup de monde, il fallait que tout brille du sol au plafond ! Que la piscine soit toujours propre […] J’ai appris beaucoup ».
L’expérience professionnelle s’étant tout de même forgée en grande partie en exerçant directement auprès des particuliers employeurs, sans formation, certaines situations de travail se sont révélées problématiques pour Anne, notamment sa gestion de l’empathie envers les personnes accompagnées :
« Je pense que je donnais tellement en fait. D’ailleurs tout le monde me disait : « tu es excellente mais tu vas durer 2-3 ans quoi. Tu vas te bouffer ta vie » […] donc après je pense qu’il faut prendre du recul, il faut relativiser. Et si l’aide, elle est là, elle ne doit pas être que matérielle, hein. Mais faut savoir la donner en se respectant car si on ne va pas bien, on ne peut pas donner de bonnes choses quoi. Et on ne peut pas durer en fait ».
B | Elyse, une garde d’enfants ayant exercé auparavant le métier d’employée familiale
Profil d’Elyse
- 56 ans, mariée, pas d’enfant.
- Nationalité colombienne.
- Garde d’enfants à domicile, titre professionnel obtenu en mars 2018 à l’âge de 55 ans.
- Diplôme de secrétaire comptable obtenu en Colombie.
- A tenté le CAP petite enfance, non obtenu.
- Non titulaire du permis de conduire.
- Réside dans le département de la Seine-Saint-Denis.
Trajectoire professionnelle et parcours de vie
D’origine colombienne, Elyse est secrétaire comptable de profession et travaille pendant quelque temps dans deux magasins situés dans un village colombien. Étant de confession chrétienne évangélique, elle quitte son métier pour effectuer des missions d’abord au Pérou puis en France :
« Je suis chrétienne évangélique et pour Dieu, je suis censée faire des missions. J’ai quitté mon travail pour aller au Pérou, j’ai fait des formations en théologie, c’était pour aider différentes personnes dans différents coins du Pérou. Et mon but, c’était de ne jamais venir ici [en France] vraiment ! Ce n’était pas dans mes projets. J’ai travaillé un peu au Pérou, je voulais retourner en Colombie et rester en Colombie ».
En 2004, un pasteur sollicite Elyse pour effectuer une mission de quelques mois en France. À la suite d’événements personnels et face à la situation politique et sociale en Colombie, Elyse décide finalement de rester en France :
« Je devais rester ici [en France] quelques mois en tant que missionnaire et après j’allais repartir. C’était ça le projet au départ. Et quand je suis arrivée là, je suis tombée amoureuse (rires) et j’ai beaucoup aimé le pays ! En Colombie, il y avait beaucoup de problèmes de drogues et de terrorisme. Et donc j’ai été déçue de tous les problèmes de mon pays et j’ai voulu rester un peu en France quelques mois, puis je me suis dit l’année … et les années ont passé comme ça ! Et il y a 15 ans que je suis là, j’ai appris la langue, enfin appris non, je parle plutôt ! ».
Sa mission terminée et ne parlant pas la langue, Elyse connaît une période de chômage de quelques mois, puis elle débute un travail auprès d’un particulier employeur en tant qu’employée familiale grâce à une relation amicale, emploi qu’elle conserve jusqu’à l’obtention de son titre « Assistant maternel/garde d’enfants à domicile » en mars 2018 :
« L’amie est tombée enceinte, elle a laissé le travail et elle a parlé avec la dame et c’est comme ça que cela s’est fait. Je suis donc allée chez cette personne pour faire du ménage et simplement le ménage, c’était pas autre chose. Et c’était mon premier travail. C’était 8 heures par semaine. Et petit à petit, j’ai trouvé des heures de travail pour faire la même chose chez plusieurs employeurs. Petit à petit, toujours par du bouche à oreille, c’était du travail déclaré ».
Employée familiale, Elyse trouve en 2010 un emploi auprès d’une personne âgée afin d’augmenter son temps de travail. Ce nouvel emploi s’apparente à celui d’une assistante de vie, métier qu’elle apprend directement au contact de cette personne :
« Quelqu’un m’a dit qu’une dame cherchait quelqu’un pour l’aider pour les tâches ménagères, préparer les repas, pour l’aider à se changer, se laver tout ça. Et en même temps, je continuais avec mon premier travail. Prendre soin de la personne âgée, ce n’était pas facile au début mais, petit à petit, j’ai appris ce qu’il fallait faire. Et le plus compliqué, c’était le caractère de la personne âgée parce que bon … elle avait un caractère ! Mais heureusement, je suis une personne calme, ça m’a aidée, je crois ».
Cet emploi d’assistante de vie, elle l’exerce durant 18 mois environ au domicile de la personne âgée, la santé de celle-ci s’étant subitement détériorée, sa famille décide alors de l’installer dans une maison de retraite médicalisée en 2012. Elyse continue alors d’exercer quelques contrats auprès de particuliers employeurs en tant qu’employée familiale.
Ressentant progressivement des douleurs articulaires, elle songe alors à changer de métier. De plus, son mari se révèle frileux de la voir retravailler auprès de particuliers employeurs âgés, métier qui peut nécessiter des horaires de nuit, ce qu’il désapprouve.
Ainsi, en 2013, Elyse trouve un emploi de garde d’enfants à domicile par bouche à oreille, métier qu’elle découvre là-aussi entièrement, de ce fait, elle commence sa mobilité intra-sectorielle :
« À l’époque, je n’avais pas encore fait de formation mais quelqu’un avait besoin de quelqu’un pour garder les enfants, les récupérer à l’école, les garder certains après-midis jusqu’à que la maman arrive de son travail. Et voilà ! Cela s’est bien passé et j’ai bien aimé le travail ! Les enfants, ils étaient bien avec moi, ils étaient contents donc bon tout le monde est content (rires). Et c’est là que j’ai commencé à apprécier le travail avec les enfants ».
En 2015, la baisse du nombre d’heures travaillées (de 4 heures à 2 heures par jour) engendrées par l’avancée en âge des enfants et les temps de transport domicile-travail relativement longs obligent Elyse à trouver un accord avec la famille particulier employeur pour mettre fin à son emploi.
En 2017, son conseiller Pôle emploi lui propose une formation pour obtenir le titre d’assistant maternel/garde d’enfants à domicile. Elyse indique également avoir tenté sans succès le CAP petite enfance avant de débuter sa formation.
Exerçant toujours en tant qu’employée familiale auprès de son premier particulier employeur, elle obtient son accord pour suivre la formation avant de le quitter lorsqu’elle trouve son deuxième emploi en tant que garde d’enfants à domicile :
« C’était un peu difficile financièrement car je recevais seulement 600 euros de Pôle emploi mais j’ai pu suivre la formation. J’ai fini la formation en mars et au mois de mai, j’ai trouvé le travail ! ».
Ainsi, âgée de 55 ans et son titre obtenu en mars 2018, Elyse débute en mai 2018 un contrat auprès d’un particulier employeur pour garder un enfant âgé de 2 ans. Puis, rapidement, son particulier employeur lui propose de travailler en garde partagée avec un autre particulier employeur dont l’enfant est âgé de 3 mois. Les deux parents employeurs d’Elyse ont la particularité d’être deux sœurs.
Actuellement, Elyse travaille toujours auprès de ces particuliers employeurs à temps plein (45 heures par semaine, soit 1 700 euros par mois) pour garder deux enfants âgés environ d’1 an et un autre de 6 mois.
Concernant ses perspectives d’avenir professionnel, Elyse est satisfaite d’être garde d’enfants à domicile et souhaite poursuivre dans ce métier :
« Alors oui ce métier me plait, et il n’y a pas longtemps elles [les particuliers employeurs] me disent : « ben tu resteras avec nous jusqu’à ta retraite !» (rires) Donc j’ai dit : « on verra ce qui va se passer» car elles ne vont pas avoir des enfants tout le temps hein ! (rires) Donc je vais attendre qu’ils grandissent mais je pense que je vais continuer dans le même métier ».
Mobilité intra-sectorielle et compétences mobilisées
La mobilité intra-sectorielle effectuée par Elyse est singulière. Secrétaire-comptable formée en Colombie, ne parlant pas la langue française à son arrivée, Elyse a pourtant exercé 3 métiers du secteur des particuliers employeurs : employée familiale, assistante de vie, garde d’enfants à domicile avant d’obtenir le titre d’« assistant maternel/garde d’enfants ». C’est par l’intermédiaire de son réseau (via la communauté colombienne notamment religieuse implantée à Paris) qu’elle a pu trouver et exercer ces différents emplois. N’étant pas formée à ces métiers, Elyse a appris directement en exerçant auprès des particuliers employeurs et s’y est progressivement spécialisée. En effet, elle n’a pas exercé dans d’autres secteurs d’activité une fois installée en France.
Bien que cela n’a pas été clairement évoqué par Elyse au cours de l’entretien, son engagement religieux (missionnaire) a certainement joué un rôle important au niveau des aptitudes (ou savoir-être) et des compétences mobilisées par Elyse lorsqu’elle a commencé à travailler dans le secteur. Cet engagement religieux renvoie à certaines postures relationnelles comme l’écoute, l’empathie, l’ouverture d’esprit, le sens du dévouement ou du service (voire du don de soi) et un intérêt profond pour l’altérité :
« J’ai quitté mon travail pour aller au Pérou, j’ai fait des formations qui ont à voir avec la théologie, c’était pour aider différentes personnes dans différents coins du Pérou ».
Son acculturation à la société française (notamment l’apprentissage de la langue française) et le fait d’avoir tenté le CAP petite enfance témoignent également de certaines facultés d’apprentissage et d’adaptation.
Avec un apprentissage réalisé uniquement par l’expérience, certaines situations de travail ont été sources d’inconfort et d’anxiété pour Elyse. Ce fut le cas lorsqu’elle travaillait auprès d’une personne âgée ou encore auprès d’enfants et qu’elle devait gérer leurs – forts – caractères :
« Et le plus compliqué, c’était le caractère de la personne âgée parce que bon … elle avait un caractère ! ».
« Au début, j’étais un peu inquiète, face à une crise d’un enfant, maintenant [avec la formation] je sais comment agir ».
Pour faire face à ces situations inconfortables, elle a fait appel à certaines qualités que l’on peut qualifier de féminines :
« Heureusement, je suis une personne calme, ça m’a aidée, je crois » ;
« Je ne suis pas maman, je n’ai pas d’enfant mais mon instinct maternel a fait « bonne impression » ».
Pour Elyse, la mobilité intra-sectorielle d’employée familiale à garde d’enfants à domicile résulte à la fois d’un choix et d’une opportunité professionnelle repérée grâce à son réseau. Le choix d’Elyse est lié à une question de préférence pour le métier de garde d’enfants. D’ailleurs, au cours de l’entretien, elle a souvent décrit son activité d’employée familiale comme étant « seulement du ménage ». De plus, la constitution physique d’Elyse et ses problèmes de santé (mal de dos, douleurs articulaires) l’ont également incité à s’orienter vers ce nouveau métier. Finalement, cette mobilité a été confortée par Pôle Emploi qui lui a proposé la formation pour obtenir le titre professionnel.
« Oui j’ai parlé avec mon ancien patron [de la formation] car je continuais à aller chez mon employeur 8 heures par semaine pour les tâches ménagères, et il m’a dit « c’est pas grave » car c’était simplement le nettoyage de la maison […] Garde d’enfants oui, m’occuper des enfants, oui, ça me plait beaucoup, je me sens à l’aise. Et je vois que les enfants sont bien avec moi […] C’est un métier que j’aime bien et mon désir, c’est que les parents soient tranquilles, qu’ils sachent que les enfants sont bien gardés, je vois que les parents sont bien, ils sont en confiance et c’est important avec mon travail et les enfants, je vois qu’ils sont bien et je me sens bien ».
C | Marie-Françoise, une assistante maternelle ayant exercé auparavant en tant que garde d’enfants à domicile
Profil de Marie-Françoise
- 50 ans, séparée, 2 enfants.
- Formation de garde d’enfants à domicile suivie en 2007.
- Assistante maternelle, titre professionnel obtenu en octobre 2018 à l’âge de 49 ans.
- Non titulaire du permis de conduire.
- Réside dans le département de Paris.
Trajectoire professionnelle et parcours de vie
Agée de 37 ans et désirant garder des enfants après la naissance de ses deux filles, Marie-Françoise suit les conseils d’une association locale et effectue une formation en 2006-2007 pour être garde d’enfants à domicile. Une fois la formation effectuée, Marie-Françoise se met en quête de ses premiers particuliers employeurs. Si les entretiens et les propositions d’embauche se succèdent, Marie-Françoise ne peut exercer en raison d’une absence de place en crèche pour sa deuxième fille. C’est à force de persévérance qu’elle obtient une place lui permettant de débuter son activité au cours de l’année 2008 :
« J’ai essayé de convaincre l’adjoint au maire pour lui dire «Non, je n’en peux plus» et comme j’avais un carnet avec toute une liste d’entretiens avec les parents, au moins une vingtaine de noms avec les adresses et numéros des parents. Je lui ai dit : « Vous pouvez les appeler pour vous rassurer, ce sont des entretiens que j’ai passés, j’ai laissé mes enfants à table après manger pour courir pour passer mes entretiens le soir et quand le lendemain, on m’appelle pour me dire « On est très content de pouvoir travailler avec vous » et à chaque fois pour ma fille « c’est non il n’y a pas de places ». Du coup, ils ont fini par me trouver une place à la crèche et donc c’est à ce moment là que j’ai commencé le travail en 2008 ».
Ainsi de 2008 à 2015, Marie-Françoise exerce en tant que garde d’enfants à domicile auprès de nombreux particuliers employeurs sans avoir de difficulté pour trouver des offres d’emploi et à être recrutée. Elle indique en 2015 une rupture de sa période d’essai avec une famille parent employeur parce qu’elle se sent « trop stressée » et également en raison des horaires de travail qui ne lui conviennent pas :
« La maman était là tous les jours et le petit garçon de 2 ans était toujours derrière elle, il fallait que je sois toujours en train de tirailler l’enfant, je disais à l’enfant de venir jouer donc tout ça… bon ça m’embêtait trop… parce que je n’avais pas l’habitude de travailler avec les parents à la maison donc bon j’étais vraiment un peu frustrée et j’étais pas bien. Et quand je partais le matin de chez moi, je savais à quelle heure je commençais le matin mais je ne savais pas quand je finissais le soir parce que les parents étaient toujours en retard et j’avais aussi mes filles donc voilà on a rompu le contrat du jour au lendemain ».
En février 2015, Marie-Françoise débute alors une courte période de chômage. En effet, une entreprise prestataire remarque son profil sur un site en ligne et lui propose un entretien pour une éventuelle collaboration. Le profil de Marie-Françoise et sa localisation géographique retiennent l’attention de l’agence qui l’intègre dans son réseau. Elle travaille avec cette entreprise à partir de mars 2015 jusqu’en mai 2018.
En 2017, Marie-Françoise décide de déposer un dossier pour obtenir un agrément en tant qu’assistante maternelle. Cette décision de changer de métier résulte de plusieurs facteurs, notamment les conseils d’une collègue et amie assistante maternelle exerçant en crèche familiale, rencontrée dans un parc et qu’elle côtoie depuis 2008. Une famille parent employeur lui évoque aussi cette possibilité et lui propose même de l’aider dans les démarches administratives mais Marie-Françoise ne sent pas prête à ce moment là. L’élément déclencheur arrive plus récemment, l’entreprise prestataire lui propose essentiellement des remplacements de gardes d’enfants, elle enchaîne de nombreux contrats de courte durée et la fatigue s’accumule :
« J’ai commencé aussi à faire les dépannages et les remplacements, le temps qu’ils [l’entreprise prestataire] me trouvent un CDI et j’allais beaucoup dans les familles, les nounous qui étaient malades. J’étais un mois là, une semaine ou 2-3 semaines par-ci, par-là. J’allais un peu partout. Et ça m’a fatiguée car je n’avais pas l’habitude de travailler comme cela ! Et je me sentais épuisée et je me suis dit pourquoi pas ».
À l’âge de 49 ans, son titre d’assistante maternelle/garde d’enfants à domicile et son agrément pour garder 2 enfants obtenus, Marie-Françoise débute son activité à domicile en juin 2018.
« Et j’étais tellement excité de travailler à la maison ! Bon au début, c’était un peu dur mais après j’ai fini par m’habituer parce que je n’avais pas l’habitude de travailler chez moi. Je sortais pour aller chez les parents depuis plus de 10 ans donc du coup…du jour au lendemain, j’ai changé … après j’ai pris goût ! ».
Cependant, elle se heurte rapidement à une difficulté inhabituelle pour elle, la rupture de contrat des parents qui privilégient l’accueil collectif lorsqu’une place se libère pour leurs enfants. Aussi, dès la rupture avec son premier particulier employeur, situation jugée inconfortable et anxiogène pour Marie-Françoise, elle décide de se renseigner et de déposer un dossier pour exercer dans une crèche familiale située à proximité de chez elle.
Au moment de l’entretien, en septembre 2019, Marie-Françoise explique qu’elle a dû faire face à une rupture de contrat en juin qui l’a fortement contrariée :
« La famille m’a dit qu’elle avait une place en crèche un mois avant [la rupture de contrat], donc je n’ai pas trop digéré cela. Parce que j’ai eu des appels de parents au mois de mai et j’ai refusé car je n’avais plus de place, j’avais déjà deux enfants. Ça m’a beaucoup mis dans la colère tout et tout. Je suis gentille mais j’ai dit de prévenir avant car j’avais eu des appels en mai donc bon… ça c’est compliqué. Et ce qui est bien avec moi, c’est que quand quelque chose me plaît pas, je vous le dis et j’ai dit que je n’étais du tout contente ! ».
Malheureusement pour Marie-Françoise, son contat actuel se termine également au cours du mois de septembre, là aussi pour le même motif. La perspective d’une inscription au chômage constitue pour elle une certaine désillusion. Sa décision concernant son avenir professionnel semble radicale :
« Mon seul but, c’est de travailler à la crèche [familiale], je n’ai pas d’autres solutions. C’est mon souhait. Parce que ça m’embête beaucoup, travailler, arrêter etc. Parce que en tant que garde d’enfants, je n’ai jamais eu d’arrêt. J’ai toujours travaillé non-stop et ça me plaisait et là du jour au lendemain, le travail peut s’arrêter [en tant qu’assistante maternelle]. J’avais pas l’idée au départ d’aller à la crèche, mais quand j’ai vu comment ça dandine. Du coup, je me suis dis, c’est la crèche […] Si du jour au lendemain, le Seigneur est grand comme on dit et que je rentre à la crèche, ça sera mieux pour moi. Parce que le chômage, c’est pas évident…».
Elle développe alors une démarche pro-active auprès de la directrice de la crèche familiale : appels, entretien et visites régulières afin de prouver que sa motivation à intégrer la crèche familiale est réelle et réfléchie.
Mobilité intra-sectorielle et compétences mobilisées
Formée préalablement au métier de garde d’enfants à domicile (sans toutefois avoir un titre professionnel) et obtenant 10 ans plus tard le titre professionnel d’« assistant maternel/garde d’enfants à domicile » Marie-Françoise se distingue des 2 profils précédents par son recours à la formation professionnelle.
En devenant assistante maternelle, Marie-Françoise a su transposer facilement ses aptitudes et compétences professionnelles propres à la garde d’enfants à domicile. Elle fait d’ailleurs preuve d’une certaine assurance professionnelle lorsqu’elle évoque son changement de situation et se positionne en tant que véritable professionnelle de la petite enfance :
« Ce qui change c’est juste le domicile. Le travail, il est le même qu’il soit chez les parents ou au domicile donc comme je le connais […] ce qui change, c’est qu’on est pris pour des professionnelles. Car quand je regarde ce que je fais chez les parents ou à mon domicile, il n’y a pas grand chose qui change, il n’y a pas grande différence ».
Parmi les compétences mobilisées qui ont facilité sa mobilité professionnelle, il est possible de citer son aisance relationnelle, sa capacité à se vendre, à convaincre et à défendre un point de vue. Elle sait également faire preuve d’autonomie dans la recherche d’emploi ou dans la recherche d’informations. Par ailleurs, elle a su constituer un réseau professionnel composé de parents employeurs, de professionnel(le)s de la petite enfance qu’elle peut mobiliser pour faciliter certaines de ses démarches, pour s’informer ou encore pour débloquer une situation particulière. Le fait d’avoir suivi une formation professionnelle avant de débuter son activité de garde d’enfants à domicile explique sûrement ces différents aspects, ce qu’elle explique d’ailleurs spontanément à plusieurs reprises lors de l’entretien :
« Faire la formation, moi j’ai commencé par là, avant de commencer à être active, pour passer les entretiens, on est plus à l’aise. Je passe toujours l’entretien la tête haute sachant que voilà qu’on me prenne ou pas, je sais ce que j’ai fait et ce que je sais faire. Et même là, en tant qu’assistante maternelle, je passe l’entretien, et je dis : «vous verrez d’autres assistantes maternelles», j’anticipe ! Je leur dis que ça me dérange pas : «vous faites vos entretiens et la maison qui vous plait, vous allez la choisir ! Donc je vous laisse choisir»… car on est nombreuses. Il faut que le parent se sente à l’aise où il rentre, quand il se sent à l’aise, il va revenir ! ».
Tout au long de sa trajectoire professionnelle, et encore actuellement, Marie-Françoise fait – et a su faire – preuve d’anticipation pour gérer certaines transitions professionnelles : la fin d’une période d’essai lors d’un contrat avec un particulier employeur, le passage d’une activité en entreprise prestataire à sa prise de fonction en tant qu’assistante maternelle ou encore l’anticipation d’une période de chômage ou la construction d’un nouveau projet professionnel :
« J’aime bien anticiper les choses quoi ! Quand j’ai eu la coupure en octobre 2018, tout de suite, j’ai fait le dossier [pour être assistante maternelle en crèche]. Ça va mettre le temps qu’il faut mais un jour elle [la directrice] va m’appeler ! Un jour, elle m’a dit « non je pense à vous, je ne vous ai pas oublié » ! ».
D | Priscilla, une garde d’enfants ayant exercé également en tant qu’employée familiale
Profil de Priscilla
- 41 ans, 3 enfants.
- Origine étrangère.
- Garde d’enfants à domicile, titre professionnel obtenu en septembre 2018 à l’âge de 40 ans.
- Pas de diplôme.
- Tente actuellement le CAP petite enfance en VAE.
- Non titulaire du permis de conduire.
- Réside dans le département des Yvelines.
Trajectoire professionnelle et parcours de vie
Issue d’une famille nombreuse, Priscilla indique s’être occupée de ses frères et sœurs et qu’elle « aime beaucoup être avec les enfants ». En 2006, à l’âge de 28 ans, Priscilla fait son entrée sur le marché du travail en faisant essentiellement du baby-sitting et des sorties de classe auprès d’une famille avec 2 enfants. Ce premier contrat auprès de cette famille particulier employeur prend fin en 2010 à la séparation du couple, notamment en raison des deux nouvelles adresses familiales difficiles à gérer pour Priscilla non titulaire du permis de conduire.
Entre 2010 et 2011, elle trouve un emploi de garde d’enfants à domicile à mi-temps auprès d’une famille avec 3 enfants âgés de 9 mois, de 7 et 9 ans. Sur les conseils d’une amie, également garde d’enfants à domicile, Priscilla indique avoir suivi une formation de 3 jours « Comment s’occuper des bébés» à Paris avant de débuter ce nouvel emploi.
Puis, enceinte de son premier enfant et ayant déménagé, il devient difficile pour Priscilla de conserver ce travail. Elle connaît alors une période de chômage où elle exerce en tant qu’employée familiale ou femme de ménage de manière occasionnelle et sans grande conviction :
« Quand j’ai eu mes enfants et que j’avais du mal à trouver d’autres gardes, on m’avait dit que je ferais des remplacements pour 1 mois, 2 mois, 3 mois en tant que femme de ménage. Mais moi, j’ai toujours dit que je voulais garder des enfants et puis après j’ai eu une proposition de garde d’enfants à domicile donc voilà j’ai pris ! »
C’est par l’intermédiaire d’une amie en 2012 qu’elle retrouve un emploi à temps partiel (à sa demande) auprès d’une famille avec 3 enfants (2 ans, 5 ans et 8 ans) dans la commune où elle réside :
« C’est moi qui a demandé le temps partiel parce que j’étais maman, je n’avais pas eu de place en crèche. Je m’étais arrangée avec une autre maman : quand elle ne travaillait pas, elle gardait ma fille et quand elle travaillait je gardais sa fille quand je n’avais pas les autres enfants avec moi. Et puis après [quelques mois] j’ai arrêté avec cette famille parce que les enfants sont tous rentrés à l’école maternelle ».
En mars 2014, via la plateforme de mise en relation entre parents et gardes d’enfants de sa commune de résidence, Priscilla trouve un emploi à temps plein pour une garde d’un enfant âgé de 4 mois pendant plus d’un an. Puis, elle retrouve une garde d’enfants partagée grâce à ce dispositif.
En septembre 2018, à l’âge de 40 ans, Priscilla obtient son titre professionnel d’assistante maternelle/garde d’enfants à domicile, elle indique avoir suivi plusieurs formations tout au long de son parcours professionnel, c’est son amie formée au métier de garde d’enfant à domicile qui lui a recommandé de suivre des formations professionnelles :
« J’ai une amie, c’est elle qui m’a parlé de l’Institut Ipéria, elle aussi, elle a eu son titre garde d’enfant/assistant maternel. Et donc là, j’hésite entre le CAP petite enfance et la garde d’enfants. C’est un choix à faire, par rapport à mon projet de VAE ».
En effet, Priscilla exerce actuellement en tant que garde d’enfants à domicile mais s’inscrit également dans une perspective d’évolution professionnelle, elle est encadrée par le Dispositif Académique de Validation des Acquis (DAVA) de Paris afin de préparer le CAP petite enfance :
« Une fois le titre obtenu, j’ai voulu continuer pour être plus professionnelle. Parce que, parfois, on ne peut pas être reconnue comme professionnelle si on n’a pas de diplôme puis c’était important pour moi d’évoluer […] je pense qu’à mon âge, à un moment, je pense qu’on a envie d’apprendre autre chose… J’ai envie de voir d’autre chose. Donc personnellement je me suis inscrite en VAE voilà et j’ai envie de travailler en crèche ».
Ayant effectué récemment un stage dans une crèche, Priscilla apprécie le fait de travailler en équipe, d’être encadrée, de pouvoir également échanger des idées avec des collègues ou avec le personnel encadrant :
« C’est un échange, le fait d’être accompagnée, d’avoir accès aux informations, enfin on les avait [en tant que garde d’enfants à domicile] mais on ne savait pas comment les développer ! C’est enrichissant, c’est très enrichissant d’être en équipe ».
Priscilla indique que ce projet de VAE lui demande actuellement beaucoup de travail et d’investissement personnel.
Concernant ces perspectives d’avenir, Priscilla émet ainsi deux souhaits professionnels : soit exercer dans une crèche, soit exercer auprès de particuliers employeurs mais en se spécialisant vers la garde d’enfants en situation de handicap. Pour cette dernière option, ce sont ses observations en tant que garde d’enfants à domicile qui l’ont amenée à vouloir éventuellement se spécialiser dans le handicap. Un projet qui apparaît à ce stade toutefois mûrement réfléchi :
« La famille pour laquelle je travaille actuellement, ils ont des voisins qui ont des enfants dont un en situation de handicap et le truc qui m’a beaucoup frappé, c’est que l’été son petit frère va jouer dans le petit jardin avec d’autres enfants, et lui, il est à la fenêtre de sa chambre en train de les observer […] ça m’a beaucoup touché ça. […] Il y a aussi un petit garçon qui est atteint d’autisme, d’autres enfants disaient qu’il était toc-toc, qu’il ne comprenait rien […]. Il faut expliquer aux enfants pourquoi il agit comme cela et donc j’ai expliqué […]. Puis ça dépend de chaque enfant, de son cadre de vie, de l’accompagnement qu’il a, puis parfois, le handicap pour l’enfant, ben… ce n’est pas un handicap pour lui ! Donc il doit pouvoir faire toutes les activités et être avec d’autres enfants. Je trouve que ça c’est important, ils ne doivent pas être séparés des autres enfants ».
Mobilité intra-sectorielle et compétences mobilisées
Garde d’enfants à domicile et ayant travaillé en tant qu’employée familiale de façon très occasionnelle, Priscilla n’a pas encore effectué sa mobilité intra-sectorielle. Celle-ci semble en effet en cours de réalisation et elle pourrait s’orienter vers deux voies bien distinctes. Étant inscrite en VAE pour obtenir le CAP petite enfance, son choix pourrait s’orienter vers une structure d’accueil collective. Mais Priscilla pourrait également poursuivre son activité dans le secteur des particuliers employeurs en se spécialisant vers la garde d’enfants en situation de handicap. Son choix n’est pas encore définitif mais l’une ou l’autre option ont été mûrement réfléchies.
Bien que débutant son activité sans diplôme en 2006 et sans expérience professionnelle particulière26Priscilla n’a pas souhaité évoquer sa situation antérieure à 2006., Priscilla suit une première formation assez rapidement, dès 2010, sur les conseils d’une collègue et amie formée au métier de garde d’enfants à domicile. Pendant de nombreuses années, l’activité professionnelle de Priscilla se heurte à des impératifs d’ordre personnel et familial (naissance de ses 3 enfants, déménagement, absence de mode de garde ou de permis de conduire) et son activité alterne entre contrats (à temps partiel) et périodes de chômage.
Sa capacité d’adaptation, son autonomie dans la recherche de contrats (notamment sur les sites en ligne) et dans la gestion de ses contrats (aménagements liés à sa vie de famille) ainsi que la constitution d’un réseau professionnel pour s’informer et se former font partie des compétences phares mobilisées durant sa trajectoire par Priscilla.
Priscilla fait preuve d’une certaine appétence pour la formation professionnelle afin de se forger une identité professionnelle et obtenir une reconnaissance dans l’exercice de sa profession :
« Les parents sont contents quand on se forme, c’est la preuve qu’on est professionnel quoi. Et puis c’est plus de considération pour les personnes qui sont gardes d’enfants. Parce que ce n’est pas que garder des enfants c’est autre chose quoi […] J’ai voulu être professionnelle après la question du temps complet et du salaire est arrivé après dans mon choix d’évoluer ».
« Malheureusement il y a plein de gardes d’enfants qui ne sont pas informées donc c’est important de faire des formations. Et donc certaines se font avoir et font le ménage de toute la famille ».
Tout au long de l’entretien, Priscilla s’est montrée toujours très factuelle, il ne fut pas aisé de la faire parler d’elle.
Il apparaît clairement que l’obtention de son titre professionnel lui a permis d’ouvrir plus largement ses perspectives d’évolution professionnelle et de définir deux projets professionnels dans un avenir proche, son inscription en VAE présuppose certaines facultés d’apprentissage.
III. Schémas des trajectoires professionnelles
Trajectoire professionnelle d’Anne : vers une voie de stabilisation professionnelle
« Vous savez, j’ai baroudé quand même ! ».
- Une trajectoire professionnelle marquée par de nombreux emplois exercés dans différents secteurs et par un attrait particulier pour l’aide humaine.
- Une mobilité intra-sectorielle qui permet d’exercer en tant que professionnelle et d’envisager une stabilisation professionnelle.
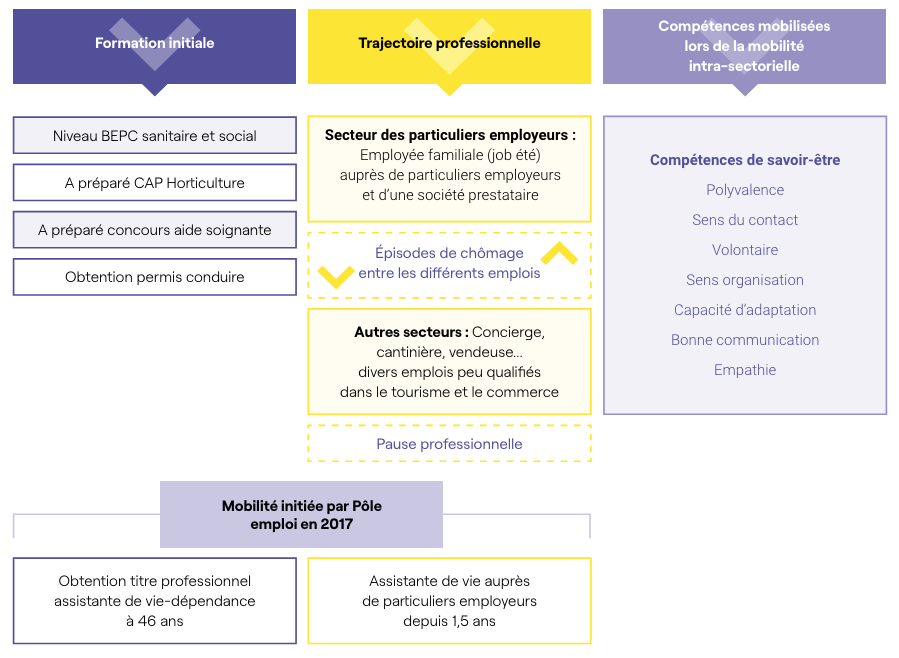
Trajectoire professionnelle d’Elyse : une reconversion réussie dans le secteur des particuliers employeurs et de l’emploi à domicile
« Garde d’enfants, c’est un métier que j’aime bien ».
- Une trajectoire professionnelle marquée par une reconversion dans le secteur des particuliers employeurs en ayant exercé dans trois métiers phares du secteur.
- Une mobilité intra-sectorielle qui formalise la réussite de sa reconversion professionnelle par l’obtention d’un titre professionnel
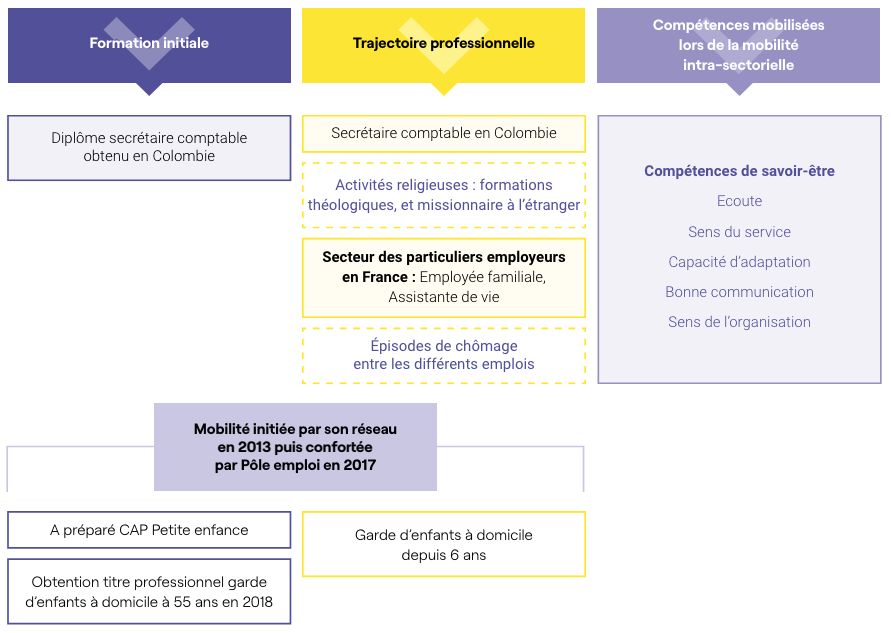
Trajectoire professionnelle de Marie-Françoise : l’accueil individuel sous différentes facettes
« Ce qui change, c’est qu’on est pris pour des professionnelles ».
- Une trajectoire professionnelle marquée par une expérience et une professionnalisation réussies dans l’accueil individuel.
- Une mobilité intra-sectorielle réussie mais génératrice d’une instabilité professionnelle.
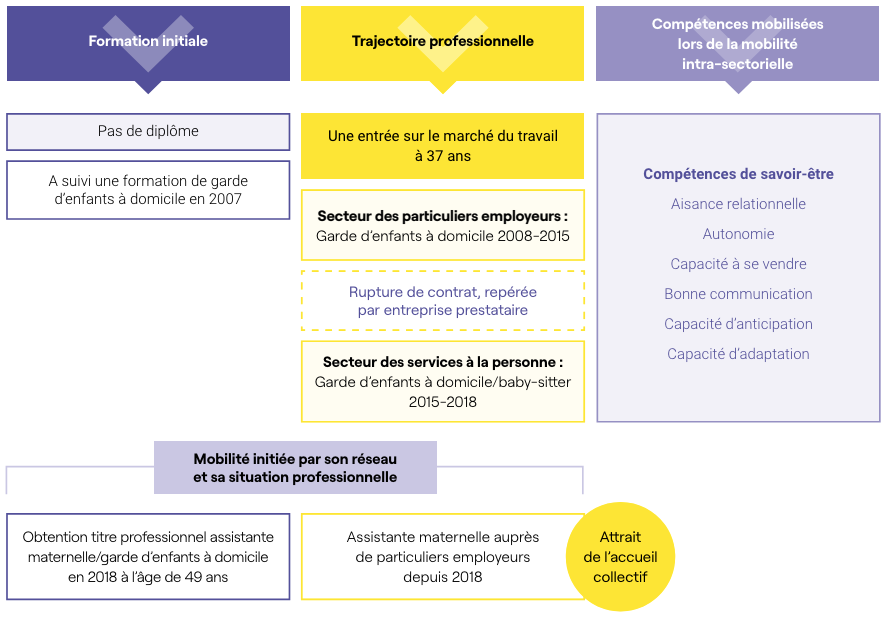
Trajectoire professionnelle de Priscilla : vers des nouveaux projets professionnels en voie de concrétisation
« C’était important pour moi d’évoluer ».
- Une trajectoire professionnelle marquée par de nombreuses contraintes personnelles et par une appétence pour la formation professionnelle.
- Une mobilité intra-sectorielle en voie de concrétisation.

IV. Perspectives
De premiers éléments d’éclairage sur les conditions de réalisation de la mobilité intra-sectorielle ont été révélés par cette étude : l’importance d’acteurs extérieurs, que ce soit Pôle emploi ou le réseau professionnel, qui ont joué un rôle fondamental dans la mobilité professionnelle des salariées et l’obtention du titre professionnel qui formalise ce changement de métier. Pour celles qui ont suivi des formations professionnelles antérieures à la mobilité, le changement de métier a aussi été facilité par la mobilisation de certaines compétences. La mise en perspective des trajectoires professionnelles a pu inscrire la mobilité dans une dimension plus longitudinale. Ainsi, la diversité des parcours et des profils mis au jour, permet de comprendre plus finement les conditions de réalisation de la mobilité. Pour les salariées interrogées, cette mobilité intra-sectorielle s’inscrit sans conteste dans une trajectoire professionnelle ascendante et a modifié leur rapport avec l’avenir (construction de projet professionnel).
Cependant certaines limites sont apparues. En effet, l’étude avait pour objectif de cerner les aires de mobilité intra-sectorielles en identifiant notamment les compétences techniques mobilisées par les salariées pour passer d’un métier à un autre. La spécificité des métiers exercés dans le secteur de l’emploi à domicile, souvent perçus comme relevant de savoir-faire féminins ou maternels, et pour lesquels il n’existe pas toujours de qualification requise, rend difficile la prise de conscience et la verbalisation des compétences techniques possédées par les salariées elles-mêmes.
Ainsi parmi les quatre salariées, aucune n’était diplômée à l’entrée dans l’emploi dans le secteur des services à la personne (excepté Elyse qui avait un diplôme de secrétaire comptable obtenu en Colombie) et ne possédait de titre professionnel. L’interrogation des salariées lors des entretiens sur ces compétences techniques s’est révélée dans ces conditions délicate à mener. En revanche, les compétences de savoir-être, tout aussi importantes dans l’exercice des métiers, ont pu être identifiées et notamment celles mobilisées lors de la mobilité intra-sectorielle.
Néanmoins, il s’avère d’ores et déjà possible d’évoquer certains leviers qui pourraient être actionnés afin de faciliter la mobilité intra-sectorielle pour les salarié(e)s du secteur. En effet, il semble important de multiplier les canaux pour informer les salarié(e)s qu’il existe des voies de mobilité professionnelle en fonction de leurs expériences, de leurs trajectoires professionnelles ou encore tenant compte de leurs préférences ou impératifs spécifiques.
Il s’agit d’informer les salarié(é)s des perspectives d’évolution professionnelle dès leur entrée dans le secteur des particuliers employeurs et de l’emploi à domicile notamment par :
- Des campagnes médiatiques ciblées,
- Une structuration d’un réseau professionnel représentant les métiers phares du secteur à une échelle locale,
- Des rencontres ou évènements locaux à destination des salarié(e)s abordant la thématique de la mobilité intra-sectorielle,
- Des ambassadeurs métiers pour échanger sur leurs expériences de mobilité intra-sectorielle et trajectoires professionnelles,
- Une information délivrée par les particuliers employeurs, Lors d’entrée en formation présenter systématiquement les types de mobilité intra-sectorielle possible.
Enfin, pour gagner en profondeur, il serait intéressant d’augmenter le nombre d’entretiens pour tenter de définir des profils typiques de salariés mettant en œuvre des trajectoires professionnelles et des mobilités intra-sectorielles spécifiques.
Préambule à l’axe 3
La mise en place d’un atelier prospectif réunissant autour de trois tables rondes des chercheurs, des particuliers employeurs, des professionnels de la santé, du vieillissement ou de l’accompagnement à domicile, a permis de faire ressortir plusieurs pistes d’évolution du métier et des compétences attendues des assistants de vie pour les années à venir.
- Des assistants de vie qui s’inscrivent dans un environnement global : prise en charge de la personne accompagnée dans son environnement familial, social, médical, aboutissant à une personnalisation de l’accompagnement ; valorisation des compétences de savoir-être au même titre que les compétences techniques ; mise en place de nouvelles formes d’organisation du travail afin de favoriser la relation humaine entre l’intervenant et la personne accompagnée.
- Une pratique professionnelle qui intègre les nouvelles technologies : pour favoriser la relation humaine en optimisant certaines tâches voire en délestant les assistants de vie des tâches les plus répétitives ; pour permettre un meilleur accès aux nouvelles technologies des personnes accompagnées en étant un facilitateur d’accès.
- Adaptation de la formation et des compétences tout au long du parcours professionnel : pour que l’évolution des compétences et des missions des intervenants à domicile, face à l’évolution des attentes et des besoins des personnes accompagnées, soit reconnue et formalisée tout au long du parcours ; pour partager un socle commun de connaissances entre les salariés et les particuliers employeurs.
- Des métiers et formation décloisonnés : des passerelles de formation entre les professionnelles du domicile et ceux des EHPAD ; des EHPAD considérés comme un centre ressource pour tous les intervenants à domicile.
AXE 3 | Développer la vision prospective des métiers et des compétences
Introduction
S’engager dans une démarche de prospective des métiers et des compétences permet d’anticiper les transformations de l’emploi et des compétences liées aux mutations économiques, sociologiques, technologiques, etc. Un des objectifs de ces exercices est d’adapter l’offre de formation initiale et continue aux besoins de l’économie, afin de sécuriser les parcours professionnels des actifs. Mais c’est aussi pour le secteur des particuliers employeurs et de l’emploi à domicile, offrir de nouvelles perspectives de carrière aux professionnels, leur permettre une montée en compétences, favoriser la mobilité au sein du secteur de l’emploi à domicile et attirer de nouveaux salariés.
L’Observatoire de l’emploi à domicile a été chargé de mener une réflexion prospective sur l’évolution du métier d’assistant de vie. L’assistant de vie accompagne au quotidien, à leur domicile, les individus dépendants, fragilisés ou ayant de nouveaux besoins à cause de leur handicap, de leur maladie ou de leur âge. Il les accompagne ainsi dans les actes de la vie au quotidien, souvent aux côtés des proches aidants.
Afin de mener à bien ce travail prospectif, l’Observatoire de l’emploi à domicile a invité des experts et des acteurs de divers horizons à participer à un atelier prospectif sur l’évolution du métier et des compétences des intervenants à domicile à l’horizon 2030.
Cet atelier s’est tenu le 25 mars 2019 à Paris, dans les locaux de la FEPEM, de 14h à 17h30.
L’objectif de l’atelier était d’échanger et de débattre sur les tendances lourdes qui modifient ou vont modifier le contenu du travail et les compétences des intervenants au domicile des personnes vieillissantes, en perte d’autonomie et en situation de handicap.
Pour favoriser et faciliter ces échanges, l’après-midi a été organisé en trois ateliers qui se sont déroulés en simultané, réunissant une dizaine de personnes par thématique. Au total, 30 experts d’horizons divers ont par ticipé (cf. liste des participants en annexe 3) à trois tables-rondes :
Table ronde 1 : L’évolution des attentes des personnes âgées et handicapées à domicile
Table ronde 2 : L’impact des nouvelles technologies pour la santé et l’autonomie des personnes âgées et handicapées
Table ronde 3 : Soins et accompagnement à domicile
Les trois thématiques ont été définies à l’issue d’une recherche bibliographique (cf. partie 4) et de la rédaction de fiches repères (cf. annexe 1).
Chaque participant a reçu quelques semaines précédant l’atelier, un document présentant les questionnements pour chacune des tables-rondes et précisant le déroulé de l’après-midi (cf. annexe 2).
Après avoir rappelé le contexte général dans lequel s’inscrit cette démarche prospective, les actes de l’atelier sont présentés dans la deuxième partie du document.
Une synthèse des échanges qui ont eu lieu au cours de l’atelier prospectif fait l’objet d’une troisième partie, sans préfigurer des actions qui pourront être proposées par Iperia et les branches professionnelles.
La bibliographie est présentée dans la dernière partie de ce livrable.
I. Contexte général
Des personnes âgées et/ou en situation de handicap de plus en plus nombreuses et vivant majoritairement à domicile
En 2018, 13,1 millions de personnes sont âgées de 65 ans ou plus en France, soit près de 20 % de la population. En 2070, cette part devrait s’établir à 29 % selon le scénario central des projections de population de l’Insee. Ce sont les plus âgés qui devraient contribuer le plus fortement au vieillissement démographique : la part des 75-84 ans devrait s’accroître à partir de 2021 et celle des 85 ans et plus à partir de 2031. Les personnes âgées de 85 ans et plus représenteront 2,6 millions de personnes en 2030 et 3,9 millions en 2040, contre 2,1 millions en 2018.
La vie à domicile représente le mode de vie le plus répandu en France, y compris aux âges les plus avancés. Elle concerne 96 % des personnes de moins de 80 ans et les trois quarts des nonagénaires. Seuls les centenaires vivent majoritairement en institution.
À domicile, les seniors vivent plus longtemps sans incapacité. La perte d’autonomie survient de plus en plus tardivement et les durées moyennes des situations de perte d’autonomie sont de plus en plus nombreuses.
À l’avenir, plusieurs facteurs démographiques et socio-économiques devraient contribuer à favoriser un peu plus le maintien à domicile : le recul du veuvage lié à la progression de l’espérance de vie et à la réduction des écarts entre hommes et femmes (en 2070, elle pourrait atteindre 93 ans pour les femmes et 90 ans pour les hommes contre respectivement 85 et 79 ans aujourd’hui) – la vie de couple favorise en effet le maintien à domicile ; des pensions de retraite et un patrimoine plus élevés qui permettront, lorsqu’un problème de santé survient ou quand la situation de perte d’autonomie s’installe, de faciliter le recours à une aide professionnelle extérieure ou à des aides techniques ; un désir accru d’indépendance comme l’illustre par exemple le recul des situations de cohabitation des parents âgés avec leurs enfants.
Concernant les personnes en situation de handicap, il est difficile de disposer de données statistiques fiables27Le chiffrage du nombre de personnes handicapées varie beaucoup selon la définition que l’on retient : de 150 000 bénéficiaires âgés de 60 ans et plus de l’AAH fin 2017, plus 86 250 bénéficiaires de l’ACTP et de la PCH âgés de 60 ans et plus en 2016 (données administratives), ce qui semble peu par rapport à d’autres estimations parmi les personnes âgées de 20 à 59 ans où sont comptabilisées 4,6 millions de personnes qui auraient une des trois formes de handicap suivantes : reconnaissance administrative, limitation fonctionnelle, sentiment de handicap (Source : « Les chiffre de l’autonomie 2018 », CNSA)., notamment par âge. L’espérance de vie des personnes en situation de handicap se rapprochant de plus en plus de celle de la population générale, il est fort probable que le nombre de personnes handicapées âgées augmente fortement dans les années à venir. Le vieillissement des personnes en situation de handicap pourrait aussi être renforcé par le fait que les symptômes du vieillissement surviennent plus précocement que pour le reste de la population, au moins pour certains handicaps. En outre, le renforcement de la tendance à la désinstitutionalisation des personnes handicapées devrait lui aussi contribuer à faire augmenter le nombre de personnes âgées en situation de handicap vivant à domicile.
Une grande diversité de situations des personnes à prendre en compte dans l’accompagnement à domicile
Les personnes âgées et en situation de handicap ne constituent pas une population homogène. Trois types d’éléments sont à prendre en compte, tous affectant de près ou de loin les possibilités et modalités d’accompagnement à domicile :
- Les composantes sociodémographiques de la population accompagnée sont plurielles en termes d’âge (ou de génération), de sexe, de nationalité, de lieu de vie (zone géographique, type de logement), de situation conjugale, de cohabitation ou d’isolement (couple, veuvage, formes de cohabitation spécifiques…) et de soutien relationnels de proximité (liens familiaux, amicaux, de voisinage).
- La population âgée et en situation de handicap présente également des différences au niveau des modes de vie et des aspirations. Les modes de vie dépendent notamment du niveau de revenu, de la CSP d’origine voire des parcours professionnels antérieurs et de l’accès aux services de proximité. Les aspirations et les besoins renvoient plus globalement au niveau d’intégration à la vie citoyenne et posent de nombreuses questions comme l’accès et les usages face au numérique.
- L’état de santé des personnes accompagnées varie également fortement en fonction des situations : des personnes âgées autonomes ou dépendantes en passant par celles qui sont en situation de fragilité ou de handicap, l’étendue des situations au domicile est relativement large.
Ces évolutions démographiques et sociétales devraient se traduire par une croissance des besoins d’accompagnement des personnes âgées et handicapées, sur lesquelles il convient de s’interroger au regard des défis posés par le vieillissement de la population à domicile, en termes de prévention de la perte d’autonomie et d’accompagnement de situations de dépendance hétérogènes.
Ces enjeux amènent à s’interroger sur l’évolution du contenu des métiers et des compétences professionnelles liés à l’accompagnement de ces publics à domicile dans un double objectif : répondre à la croissance des besoins d’accompagnement à domicile et développer l’attractivité de ces métiers, dans un secteur confronté à des difficultés de recrutement et à un déficit d’image.
II. Les actes de l’atelier participatif
Accompagner demain le vieillissement et le handicap à domicile : quelles attentes, quels métiers, quelles compétences ?
Les propos recueillis sont issus des interventions des participants à l’atelier prospectif de l’Observatoire de l’emploi à domicile organisé le 25 mars 2019 à la FEPEM, à Paris.
Table ronde 1 : L’évolution des attentes des personnes âgées et handicapées à domicile
Animée par Stéphanie Queval, chargée d’étude senior à l’Observatoire de l’emploi à domicile.

La table-ronde n°1 met en discussion les incidences sur les métiers liés à l’accompagnement du vieillissement à domicile, de l’évolution des attentes des personnes âgées et handicapées et de leurs proches à l’égard des intervenants à domicile. Ces attentes sont plurielles du fait de la grande hétérogénéité des caractéristiques socio-démographiques des personnes vivant à domicile, de leur état de santé, de leurs aspirations, de leur niveau de vie… Au-delà de ces différences, quel pourrait être le profil-type du salarié à domicile qui accompagnera à l’horizon 2030 les personnes âgées à domicile ? Comment évoluera le contenu de son travail, notamment sur les plans organisationnel et émotionnel ? Quelles seront les compétences attendues ? Dans quels types de domiciles et au sein de quelles configurations d’aide travaillera-t-il ?
Personnes présentes autour de la table ronde :
- Aurélia Bire : architecte d’intérieur, designer et mère d’une jeune fille porteuse de la Trisomie 21.
- Leïla Boudra : Chercheure en ergonomie, enseignante à l’Université Paris 8, anciennement collaboratrice de l’Observatoire de l’emploi à domicile.
- Assia Diallo : Auxiliaire de vie de Mme Lesage.
- Bernard Jouandin : Association Hal’âge.
- Anne Lesage : Membre de la Commission handicap de la FEPEM.
- Estelle Marchand : Cheffe de projets Innovation sociale à la Compagnie des Aidants.
- Natalie Orange : Responsable de développement de formation, Maison familiale rurale de Forges les Eaux.
- Audrey Piton : Responsable de la filière handicapdépendance à la FEPEM.
- José Puig : INSHEA (Institut national supérieur formation et recherche handicap et enseignements adaptés)
- Mélanie Tocqueville : Responsable de la Direction scientifique d’Iperia l’Institut.
Compétences techniques et compétences relationnelles des intervenants à domicile
Lorsque l’on cite l’accompagnement à domicile, il est souvent fait référence au métier d’auxiliaire de vie qui compte 4 niveaux de qualification dans la grille des métiers de la branche des salariés du particulier employeur. Au-delà de ces qualifications reconnues, d’autres compétences concernant le savoir-être (le bon sens, la bienveillance par exemple) apparaissent comme étant tout aussi importantes.
Ce savoir-être peut être appris ou acquis. Les avis divergent sur cette question des savoir-être appris ou acquis, sur l’existence ou non d’une vocation à exercer ce métier ou encore sur le choix des termes : s’agit-il de savoir-être ou de savoir relationnel ?
« J’aurais davantage parlé de savoir relationnel qui rend compte du fait d’entrer en relation avec une personne qui n’est jamais la même quels que soient l’heure, l’état de santé ».
Natalie Orange
Certains intervenants estiment que ce savoir-être doit s’apprendre de façon formalisée.
Par rapport au handicap, les attentes des personnes aidées sont très claires sur un point : pas de pitié, pas de misérabilisme. Il est attendu de l’intervenant un comportement professionnel et bienveillant.
Face au manque de personnel formé, il est rappelé que dans les domiciles, chaque famille, chaque personne aidée, forme son/ses intervenant(s) aux besoins de la personne accompagnée. Il y a ainsi un essaimage de pratiques acquises par les salariés auprès d’un particulier, lorsqu’il va chez un autre particulier ou dans une autre structure.
« Une nouvelle salariée qui arrive chez moi sera formée par d’autres salariées plus anciennes, elles ne démarrent jamais toutes seules, elles ont deux ou trois matins où elles sont formées par une auxiliaire de vie ».
Anne Lesage
Ce qui fait consensus, c’est la complémentarité entre les compétences techniques et les compétences relationnelles. Les deux sont considérées comme étant indispensables à un accompagnement à domicile de qualité.
« Ils doivent acquérir (les professionnels) un certain nombre de capacités, contrôler leurs émotions, analyser leur propre comportement, leurs discours. C’est une compétence qui s’apprend, qui se construit, se rationalise plutôt qu’un don, une vocation ou du savoir-être inné ».
José Puig
Les intervenants à domicile pourraient aussi devenir des facilitateurs d’accès à internet, pour permettre à la personne accompagnée de communiquer plus facilement avec sa famille, de faire des achats sur internet.
Mais la réticence des intervenants est encore aujourd’hui assez forte dans la mesure où pour eux ce n’est pas perçu comme un vrai travail. De la même façon, la réticence à se former à distance est encore très présente. La formation en présentiel est très souvent la seule occasion d’échanger entre professionnels.
Une personne qui doit être accompagnée dans un environnement social, économique, familial
Autre point à prendre en compte : la vision holistique de la personne, qui consiste à ne pas se limiter à un seul point de vue médical, pour considérer la personne dans son environnement global (familial, social…) et répondre de façon personnalisée à ses besoins.
Le partage d’expériences, la formation entre pairs
Si chaque handicap, chaque situation de perte d’autonomie est spécifique, il y a aussi des points communs, des problématiques communes entre le handicap et la vieillesse. Plusieurs idées sont proposées, par exemple la création de centres référents dans lesquels l’accompagnant pourrait être guidé pour faire évoluer ses pratiques, à enrichir ses connaissances.
L’intervenant est souvent isolé, dans un domicile dépourvu de collectif de travail. Rompre cet isolement est primordial, et cela peut se faire à travers par exemple la création de lieux permettant aux intervenants de prendre du recul sur leurs pratiques professionnelles, comme les relais assistants de vie par exemple.
Il pourrait aussi être intéressant de développer un système d’accompagnement de l’intervenant à domicile par une personne plus expérimentée, qui jouerait un rôle de « superviseur ».
Autre idée, la création d’un réseau national d’assistants de vie pourrait permettre une mise en relation, un échange de pratiques, de connaissances entre les professionnels. Ce réseau pourrait s’élargir à des bénévoles, notamment pour intervenir auprès des proches aidants en tant que relais temporaire mais aussi afin de leur ouvrir un lieu d’échanges.
Une formation adaptée aux évolutions de l’accompagnement
L’une des difficultés réside dans le manque de formation des intervenants à domicile et le manque de temps dont ils disposent auprès des personnes accompagnées. Certains interviennent au domicile de personnes en fin de vie ou de personnes atteintes de la maladie d’Alzheimer sans avoir suivi au préalable de formation spécifique sur la prise en charge des personnes atteintes de ces pathologies. Leur activité est généralement focalisée principalement sur l’hygiène et le repas.
Ils sont aussi souvent confrontés à des situations nouvelles parce qu’ils accompagnent des personnes dont l’état de santé évolue. Il est donc nécessaire qu’ils aient la possibilité de se former tout au long de leur vie professionnelle et d’échanger avec des pairs qui sont confrontés au même type de situations.
Pourquoi ne pas envisager la création d’un passeport de compétences pour chaque personne ? Dans ce passeport seraient indiquées les différentes compétences acquises par la personne, ce qui permettrait de les valoriser.
Accompagner les proches aidants
Les proches aidants sont des acteurs clés de l’accompagnement à domicile. Ils bénéficient de solutions de répit proposées par des associations telles que la Compagnie des Aidants. Celle-ci a constitué, parmi d’autres solutions pratiques, un réseau social national qui permet de mobiliser des bénévoles qui vont s’occuper de la personne en perte d’autonomie, ce qui donne à l’aidant quelques heures de répit. La pédagogie est essentielle pour permettre aux proches aidants de connaître leur statut et leurs droits.
« On fait beaucoup de pédagogie auprès des aidants parce que dans bien des cas, vous êtes aidants et vous ne le savez pas ».
Estelle Marchand
On peut imaginer qu’à l’avenir, une solidarité se crée entre les personnes âgées valides et celles en perte d’autonomie. La mairie de chaque commune pourrait comptabiliser le nombre d’heures de bénévolat effectuées auprès des personnes en perte d‘autonomie et proposer une contrepartie, en bons de transport ou une autre forme de compensation.
Employeur, un apprentissage nécessaire
La gestion d’une relation avec un salarié ne s’apprend pas du jour au lendemain, cela nécessite un apprentissage, un temps d’appropriation. Et cet apprentissage doit se faire avant la perte d’autonomie afin de savoir exprimer ses attentes. Les structures mandataires peuvent répondre pour une part à ce besoin.
« D’ici 2030, il y a aussi un enjeu du côté de la professionnalisation des employeurs ».
Leïla Boudra
Les employeurs eux-mêmes doivent être mieux informés des droits à la formation des salariés afin qu’ils incitent les intervenants à se former.
Un modèle d’aide à domicile remis en question ?
Un premier niveau de questionnement concerne la structuration de l’accompagnement : faut-il le rationaliser, changer de modèle d’organisation, de financement ?
La mise en pratique des plans d’aide pour la PCH et l’APA est très différente. Dans le cadre d’un plan d’aide APA, le nombre d’heures d’accompagnement à domicile peut être très restreint.
« Lorsqu’une personne âgée bénéficiaire de l’APA obtient 3 heures d’aide au repas par semaine, soit elle ventile ½ heure tous les jours de la semaine, soit elle choisit deux fois 1h30. Mais comment fait-elle les autres jours de la semaine ? »
Audrey Piton
Au-delà du modèle dichotomique « structure d’aide prestataire » versus « emploi direct à domicile », de nouvelles formes d’organisation sont testées : l’exemple pris est le modèle Buurtzog en Seine-Maritime. Un territoire est divisé en 10 bassins de vie. Sur chacun d’entre eux, 6 ou 7 professionnels interviennent auprès d’un groupe de personnes à accompagner, les intervenantes devant se cogérer et s’organiser. Elles ne sont pas assujetties à un nombre d’heures déterminées. Elles doivent adapter leur emploi du temps selon les besoins de la personne accompagnée et son environnement. La méthode créée en 2006 par l’entrepreneur Jos de Blok et dénommée Buurtzorg (soins de proximité en néerlandais) repose sur quatre principes : une approche holistique (qui regroupe tous les types de soins à effectuer), un principe d’autonomie des professionnelles qui travaillent en petite équipe, à une échelle locale, et qui fixent leur emploi du temps et se répartissent les tâches d’organisation (référent planning, animation de réunion…). Enfin, Buurtzorg fait le pari de l’autonomie des patients : les intervenantes construisent un réseau autour du client en lien avec les autres professionnels afin qu’il puisse gagner en autonomie.
« La première heure est faite pour prendre connaissance de tout l’écosystème de la personne, les voisins, la famille, tous les relais possibles. Ensuite, l’infirmière, qui est en charge, va organiser, par exemple, que tel jour ce soit une voisine et non pas quelqu’un qui soit payé à domicile. Ça permet notamment de réduire la facture et de permettre des accompagnements qui durent plus de temps dans la journée. »
Bernard Jouandin
Finalement, l’environnement de la personne accompagnée est essentiel à prendre en compte dans un accompagnement global, ce que fait d’ailleurs la méthode Buurtzorg en s’appuyant aussi sur un réseau, sur l’entourage autour de la personne âgée.
« Aujourd’hui c’est le mode de financement qui restreint les innovations du mode de fonctionnement. »
Audrey Piton
La lisibilité des différentes modalités de recours à une aide à domicile, de fonctionnement et des responsabilités de chacun, doit aussi s’améliorer.
La question de la tarification est prégnante. Comment améliorer la visibilité des modes de recours demain ? Comment financer précisément le besoin de la personne et responsabiliser l’ensemble des acteurs, y compris la personne aidée ?
Dans les EHPAD (établissements d’hébergement pour personnes âgées dépendantes) et les IME (instituts médico-éducatifs), il est important que se développe un contrôle qualité à la fois sur la bienveillance des intervenants, la performance, l’humanité. Il est aussi important de regarder comment des modèles alternatifs peuvent se développer en partant directement des besoins des personnes accompagnées. Il a été évoqué un modèle IME alternatif avec des parents qui souhaitent piloter l’accompagnement de leur enfant en situation de handicap tout en bénéficiant du budget initialement prévu dans le cadre d’un accompagnement dans un IME.
Il serait également intéressant de s’appuyer sur des expérimentations et/ou des bonnes pratiques qui existent, par exemple, dans d’autres pays et qui pourraient se généraliser. En Angleterre, par exemple, le programme Makaton a été mis au point par une orthophoniste britannique pour répondre aux besoins d’un public d’enfants et d’adultes souffrant de troubles d’apprentissage et de la communication qui pourrait être envisagé comme un langage universel :
« Il devrait y avoir en France un système de communication multimodal universel, en Angleterre, c’est le Makaton. L’avantage, c’est que c’est universel partout, donc vous allez à l’hôpital, si vous avez des problèmes de communication, vous avez appris ce langage qui est multimodal, il y a le son, le langage des signes et les pictogrammes, il y a toujours quelqu’un qui connaît. Vous allez à l’école, quelqu’un connaît. L’AVS connaît, le médecin généraliste connaît, tout le monde connaît ».
Aurélia Bire
Scénario 2030 : portrait robot de l’intervenant à domicile de demain
- Un homme ou une femme.
- Reconnu professionnellement ou diplômé.
- Des métiers plus attractifs avec de meilleures conditions de travail.
- Avec une valorisation financière cohérente avec ses compétences.
- Les compétences relationnelles, les soft-skills, qui seraient davantage valorisées.
- Moins d’actes techniques qui seraient pris en charge par des robots.
- Un lieu de travail dans des domiciles partagés ou mutualisés, probablement connectés pour permettre l’accès à la télé-médecine par exemple, et qui seraient adaptés aux personnes âgées (moins d’escaliers…). Des domiciles intergénérationnels.
- Une présence de l’entourage auprès des personnes en perte d’autonomie favorisée par des aides financières au déménagement.
L’intervenant serait un accompagnant de vie et de l’autonomie.

Table ronde 2 : L’impact des nouvelles technologies pour la santé et l’autonomie des personnes âgées et handicapées
Animée par Véronique Lagandré, responsable des études à l’Observatoire de l’emploi à domicile.

La table ronde n°2 s’intéresse aux incidences des nouvelles technologies sur le travail des intervenants à domicile et à la façon dont le numérique peut favoriser l’accompagnement du vieillissement à domicile. Bien qu’encore marginal, l’usage professionnel des outils numériques par les salariés à domicile se développe28Selon la Dares, la part des «aides ménagères « et «aides à domicile» qui utilisent dans leur travail des outils informatiques est passée de 4% en 2005 à 21% en 2013 : Amélie Mauroux, « Quels liens entre les usages professionnels des outils numériques et les conditions de travail ? », Dares Analyses, n°029, juin 2018.. Dans le même temps, les solutions domotiques et les aides techniques tendent à se diffuser au sein des domiciles. Elles sont parfois le socle de nouvelles formes d’accompagnement à domicile comme l’EHPAD hors les murs par exemple.
De nombreux doutes et préjugés subsistent sur le fait de savoir en quoi les compétences numériques seraient utiles dans les activités d’aide à la personne. Comment les nouvelles technologies et les compétences numériques peuvent-elles influencer le métier d’assistant de vie et l’accompagnement au domicile des personnes en perte d’autonomie ? Dans quelle mesure l’usage numérique peut-il être à la fois un vecteur de renforcement des compétences et d’accélération de la reconnaissance de ces compétences ?
Personnes présentes autour de la table ronde :
- Clotilde Berghe, chargée de mission Innovation Sociale Autonom Lab ;
- Didier Château, PDG Domus Prévention ;
- Cyril Dumont, cadre de santé supérieur en EHPAD ;
- Jean Flamand, chef de projets à France stratégie ;
- Béatrice Le Galés-Garnett, directrice de blg Consulting ;
- Morvan Le Gentil, responsable régional Bretagne FEPEM ;
- Mohammed Malki, consultant expert du bien vieillir ;
- Hervé Michel, directeur Madopa ;
- Armelle Tilly, maire-adjointe en charge de la famille, petite enfance, personnes âgées.
- Nadège Turco, directrice du Pôle Développement, Iperia L’Institut.
Nouvelles technologies au domicile : risque versus motivation
Au domicile, la plupart des technologies s’inscrivent aujourd’hui dans une logique de prévention (pour limiter les risques liés à l’incapacité, à la dépendance, à la fragilité) ou dans une logique de gestion des problèmes liés aux maladies. La logique qui prévaut à l’installation de technologies est celle de la prise en charge des personnes âgées et de la coordination des soins à domicile.
Il existe un décalage par rapport aux souhaits et aux choix exprimés par les personnes âgées quant au recours aux nouvelles technologies, décalage amplifié par le fait que beaucoup d’objets sont utilisés, voire imposés par les familles, pour se rassurer elles-mêmes. Dans ces logiques, les souhaits des personnes âgées ne sont souvent pas toujours pris en considération.
« On ne prend pas vraiment en compte les motivations des personnes âgées dans cette approche-là. Les motivations des personnes âgées sont de nature différente parce qu’être en santé, autonome, ce n’est pas simplement se soigner, ce n’est pas simplement faire attention à des risques, c’est pouvoir faire ce qu’on a envie de faire et qui nous porte au quotidien ».
Hervé Michel
Les nouveaux métiers liés aux nouvelles technologies
Les nouvelles technologies au domicile sont susceptibles de favoriser le développement de métiers relevant de la conception (innovation), des infrastructures (installation, mise en service) et de la maintenance/réparation, à l’intérieur du domicile et à l’extérieur. Il s’agit avant tout d’envisager un environnement économique favorable et propice au développement et au déploiement des nouvelles technologies (des profils qualifiés ou spécialisés en quantité suffisante).
La question de l’équité entre les territoires se pose. Il ne faut en effet pas occulter la fracture territoriale existante entre des zones avec une bonne couverture réseau et les zones blanches, fracture qui pourrait s’amplifier dans les années à venir et remettre en question l’accès aux nouvelles technologies sur certains territoires.
Concernant les métiers du domicile, la question des nouveaux métiers et des nouvelles pratiques professionnelles se pose notamment pour les activités de gestion et de fonctionnement quotidien des nouvelles technologies. La tendance pourrait être celle d’une recomposition des métiers exercés au domicile.
« La diffusion du numérique dans les services d’aide à la personne, en établissement ou à domicile, s’accompagne par la recomposition ou l’apparition de nouveaux métiers : le travail à distance, tous les gens qui sont derrière, qui reçoivent les informations, qui sont des espèces de sentinelles que ce soit la télégestion, la télémédecine, la téléassistance, des objets connectés, des capteurs ou des données. Il y a derrière des professionnels qui gèrent le système, 24 h/24, qui interviennent en cas de souci : dysfonctionnements techniques, signaux faibles ou situations à risque pour le bénéficiaire du service, protection des données personnelles (RGPD), et qui sont censés capter ces informations-là, les analyser, et prendre une décision. Les opérateurs de services peuvent selon leur taille et leurs capacités métiers, soit développer leur propre système d’information avec une équipe dédiée, soit recourir à des prestataires. Dans les deux cas, cela représente un coût croissant ».
Mohammed Malki
Plus précisément pour les intervenants exerçant au domicile, les pratiques et les identités professionnelles pourraient être affectées par les outils numériques. L’exemple de plateformes proposant des contenus médicaux à destination de différents acteurs sociaux (professionnels, aidants) est cité. Les professionnels vont devoir apprendre à s’en saisir et à les utiliser. Les missions des intervenants à domicile pourraient alors tendre davantage vers une dimension de conseil et d’accompagnement de la personne âgée ou handicapée.
« L’introduction des objets connectés à domicile ou l’interaction des professionnels avec ce type de domicile équipé en domotique, en objets connectés ou en robot, font que son identité professionnelle est questionnée, son activité est questionnée, sa relation à l’usager est questionnée. Donc ça joue beaucoup et ça va jouer du coup sur les parcours de formation. Peut-être que l’on va intégrer une dimension de conseil, d’accompagnement ».
Béatrice Le Galès-Garnett
Le cahier de liaison numérique (ou agenda partagé) entre les différents professionnels intervenant au domicile est un outil très important pour les usagers (aidants, proches de la personne âgée) mais aussi pour les professionnels : accès sécurisé aux informations, transparence au niveau des actes effectués au domicile, notification facilitée des informations notamment pour les assistants de vie parfois peu familiers avec l’écriture… Cet outil peut contribuer à faciliter les pratiques professionnelles.
« Le cahier de liaison numérisé, c’est très important. Le droit d’accès est défini à la fois en référence au cadre juridique et réglementaire (secret médical, secret professionnel) et avec le bénéficiaire du service qui choisit avec qui il partage ses informations. L’utilisation de cet outil est simple : chaque intervenant va cliquer « j’ai fait ça », « Monsieur ou Madame X me dit qu’il/elle n’a pas bien dormi hier ». J’ai fait des entretiens avec des structures de services à domicile, elles m’ont raconté les difficultés des personnels intervenant à domicile avec l’écrit (écriture, orthographe, etc.). Le cahier de liaison numérique simplifie la tâche : cliquer sur des cases ou alors laisser un message audio : «je suis intervenu, j’ai fait ça, j’ai remarqué ça, il faut prévoir de faire ça, etc.». Cette transparence et cette traçabilité, c’est important pour les proches aidants ».
Mohammed Malki
Une dynamique de changement plutôt subie
L’introduction des nouvelles technologies auprès des salariés apparait plutôt subie. Ces technologies visent souvent à rationaliser et contrôler les temps de travail, ou encore à planifier des interventions.
Elles répondent aujourd’hui davantage à des enjeux financiers et gestionnaires pour les financeurs et prescripteurs qu’aux attentes de la personne accompagnée et de son accompagnant.
Les nouvelles technologies face à la pluralité des usages
Plusieurs types de technologies existent :
- celles à destination des bénéficiaires (téléassistance ou domotique par exemple),
- celles qui sont installées pour rassurer les familles ou les proches aidants (caméra de surveillance),
- celles à destination des professionnels (télégestion via le Smartphone),
- celles à destination des organisations/entreprises et des partenaires (cahier de liaison numérique, télégestion).
La co-construction de ces nouveaux outils est essentielle afin que les besoins des différents publics soient pris en compte.
« Je pense que pour chacun de ces outils, l’impact va être très différent. L’enjeu est de questionner les besoins et usages visés pour identifier ou construire une technologie pertinente et adaptée. Pour ce faire, il convient de co-construire ces outils avec l’ensemble des acteurs pour que les contraintes et besoins, envies et freins de chacun soient pris en compte, et que l’on travaille la question des usages de manière collégiale et plurielle. »
Clotilde Berghe
Des compétences liées aux usages des nouveaux outils numériques/technologiques
Les nouvelles technologies posent à deux niveaux la question de la formation des intervenants à domicile : la formation à l’intégration des outils/technologies dans leurs pratiques professionnelles d’une part, la formation à l’accompagnement de l’usager à l’utilisation de ces outils d’autre part. Aujourd’hui, peu d’intervenants sont formés aux nouvelles technologies parce qu’ils sont dans le rejet, dans l’inquiétude ou tout simplement parce qu’ils sont très éloignés de ces outils.
« Pour qu’elles puissent elles-mêmes accompagner, voire en allant encore plus loin, devenir, pourquoi pas, conseil, prescripteur, rentrer dans cette synergie qui n’est pas encore en place, mais vers laquelle on aura besoin d’aller puisqu’étant sur place, les professionnelles peuvent très bien repérer des choses dans l’environnement, des situations à risque ou des signes que la personne est en train d’évoluer vers un autre type de vie, de pathologie, de dépendance, etc. avec des besoins de nouveaux outils. »
Béatrice Le Galès-Garnett
La prescription d’outils en tant que compétence professionnelle des intervenants ne fait toutefois pas l’unanimité. Cela semble ne pas être conforme à l’éthique professionnelle de ceux qui exercent dans la sphère privée souvent auprès de publics fragiles. Le risque de manipulation pourrait être à la fois vis-à-vis des personnes accompagnées fragilisées à qui l’on prescrirait des outils dont ils n’ont pas l’utilité, et vis-à-vis des intervenants à domicile qui deviendraient prescripteurs pour le compte d’une marque plutôt qu’une autre.
« […] surtout pas prescripteur, surtout pas parce que je pense qu’il y aurait un risque de manipulation des professionnels à domicile. Ces professionnels ont un rôle d’information, de sensibilisation sur ce qui peur exister de manière générique (non pas avec une marque) […]. Je pense qu’il faut faire vraiment attention parce qu’ils sont dans la sphère privée, dans l’intimité avec des personnes fragiles et pour certains, eux aussi fragiles ».
Clotilde Berghe
Au niveau des compétences professionnelles, trois dimensions devraient changer ces prochaines années : les outils numériques (tablette, ordinateur) devraient de plus en plus être utilisés pour interagir avec la personne accompagnée et apporter des réponses à ses besoins particuliers (par exemple installer Skype pour que la personne âgée puisse interagir avec sa famille). Par ailleurs, la montée en compétences des intervenants devrait suivre celle des diverses innovations qui ont lieu au niveau du domicile sous les différents aspects robotique, domotique et numérique qui vont s’imposer petit à petit aux assistants de vie. Enfin, l’arrivée des nouvelles technologies au domicile sera probablement synonyme de renforcement du lien entre l’intervenant au domicile et la personne accompagnée.
« L’intégration de la domotique, du numérique et de la robotique au domicile va donner beaucoup plus de temps à l’humain dans la relation entre le salarié et l’employeur ».
Nadège Turco
« [la nouvelle technologie] peut donner du temps à la relation. Ce qu’attend le résident, le patient, l’usager, c’est qu’on lui donne du temps à la relation parce que, je vous assure, même dans les EHPAD, on le voit, ça remplace tous les traitements médicaux, ça rassure ».
Cyril Dumont
Aujourd’hui, le métier d’intervenant au domicile (employé familial, assistant de vie) et les compétences associées ne sont pas assez reconnus que ce soit de la part des autres professionnels ou de l’entourage de la personne accompagnée alors que son rôle est clé, et en fait une personne ressource de l’accompagnement de la personne.
« À quel moment l’intervenante à domicile est-elle l’égale des aidants familiaux ? À quel moment dans la discussion, on l’introduit, on l’écoute ? C’est rare. Elle vient, elle repart ».
Didier Château
Il existe une différence entre le travail réel et le travail prescrit. Il s’agit avant tout de formaliser les actes quotidiens qui ne sont pas reconnus comme actes professionnels, notamment le rôle de care manager souvent joué par ces intervenants. Les outils numériques pourront contribuer à la reconnaissance de ces missions et aux compétences associées.
« La question, c’est de reconnaître tout ce que l’intervenant à domicile fait et qui n’est pas reconnu aujourd’hui, parce qu’elle/il connaît bien la personne, fait déjà de la prévention, de la médiation, répond au téléphone, rassure les aidants, organise l’intervention de l’infirmière. Elle/il fait déjà un travail qui est réel, mais qui n’est pas prescrit, qui n’est pas formalisé. Il faut déjà reconnaître ça et lui donner réellement un rôle de care manager, c’est ça tout l’enjeu. Je suis persuadé qu’une partie du diagnostic à domicile peut être faite par des assistants de vie ».
Mohammed Malki
L’employé familial peut être la première « sentinelle ». C’est lui qui va détecter le premier la perte d’autonomie. L’assistant de vie est celui qui pourrait endosser le rôle de care manager.
« La prévention, ça a été un gros mot pendant très longtemps, maintenant on arrive à commencer à la financer et faire que le salarié à domicile devienne un acteur de la prévention, c’est vraiment nouveau alors que dans les pays du Nord, c’est juste normal ».
Didier Château
« Souvent un salarié commence en tant qu’employé familial. L’employeur prenant de l’âge et, du fait de la proximité qui s’est installée au fil du temps, le professionnel va détecter les premiers signes de perte d’autonomie puis la perte d’autonomie va s’installer. Bien que le salarié reste employé familial sur le papier, il va commencer à faire autre chose que de l’entretien du cadre de vie et va plutôt rentrer dans un accompagnement de la dépendance dans sa mission quotidienne et dans les compétences qui doivent aussi suivre. C’est pourquoi, le côté sentinelle pour nous, c’est l’employé familial qui l’incarne. L’assistant de vie, pour sa part, […] est un maillon. Le terme maillon est réel, c’est vraiment celui qui crée du lien et du liant entre les différentes personnes dans le domicile de la famille aux personnels médicaux, en passant par la personne âgée, en passant par le voisin qui passe, qui vient comme ça ».
Nadège Turco
L’évolution des nouvelles technologies, leur entrée dans le domicile et l’évolution des compétences des intervenants à domicile ne doivent pas se réaliser indépendamment de la personne accompagnée : la notion de libre choix est importante. Cela amène à se poser une question essentielle et fondamentale :
« Qui est le patron ? »
Hervé Michel
Scénario 2030 : deux écosystèmes
Pour terminer, l’atelier s’est attaché à identifier deux écosystèmes possibles, deux évolutions possibles qui ne sont pas forcément compatibles.
- Un écosystème où l’usager (la personne accompagnée) est placé au centre : cela sous-entend des désaccords éventuels avec la famille, avec l’institution.
- Un écosystème où les institutionnels posent un certain nombre d’exigences et de cadres normatifs dans lesquels l’usager doit s’inscrire. Ici c’est la logique de l’outil qui va primer sur la logique de l’usager et de sa décision.
Pour ces deux modèles, la question de « qui est le patron » est essentielle : la personne âgée ? la famille ? L’institution ?
Qui est le patron ?
Table ronde 3 : Soins et accompagnement à domicile
Animée par Abdia Touahria-Gaillard, responsable de la recherche et des partenariats scientifiques à l’Observatoire de l’emploi à domicile.

La table ronde n°3 questionne les nouvelles frontières entre aide et soin à domicile.
Les personnes âgées restent en meilleure santé plus longtemps et sont confrontées à la perte d’autonomie à domicile plus tardivement que les générations précédentes. Avec l’allongement de l’espérance de vie, la durée de la dépendance s’allonge, ce qui a pour conséquence un recours accru à différents intervenants à domicile et à de nouvelles compétences (ergothérapeutes, diététiciens…). En outre, le développement de l’hospitalisation à domicile (HAD) et les expérimentations d’EHPAD hors les murs, font de plus en plus souvent entrer le monde médical et paramédical dans le domicile.
La priorité politique affichée est celle du continuum de prise en charge, d’un accompagnement global et coordonné, respectueux des projets de vie des personnes et de leurs attentes.
Personnes présentes autour de la table ronde :
- Charlotte Brierre : déléguée générale de la Fondation du Domicile ;
- Florence Gubin : médecin-coordinateur en EHPAD ;
- Dorothée Imbaud : cheffe de projet Valorisation du travail social et développement social à la DGCS ;
- Alain Libert : médecin coordinateur en EHPAD et référent gériatrie à l’Union Régionale des Médecins Libéraux de Normandie ;
- Emmanuel Loustalot : directeur du Pôle conseil en Occitanie, pilote de la mission mandataire pour APF France Handicap ;
- Michel Naiditch : médecin de santé publique, chercheur associé à l’Institut de recherche et documentation en économie de la santé (IRDES) ;
- Olivier Néel : vice-président de France Silver Eco, en charge de l’Observatoire ;
- Ingrid Voléry : professeure des Universités en Sociologie à l’Université de Lorraine ;
Une articulation complexe entre le soin et l’accompagnement à domicile
La frontière entre le soin et l’accompagnement à domicile n’est pas toujours très claire et diffère selon le point de vue adopté. L’articulation reste complexe et empirique : nous sommes face à deux systèmes qui communiquent peu ou ont du mal à communiquer, avec des modes de financement distincts, dans une organisation qui reste en silos. Les personnels de santé ne connaissent pas ou peu les autres intervenants du champ médico-social, de même que les particuliers.
Cette méconnaissance engendre un manque de reconnaissance mutuelle des métiers, des qualifications, des qualités de chacun, qui entraîne parfois des conflits de valeur chez ces professionnels et des situations de crise chez les personnes accompagnées, qui peuvent bouleverser les rôles, les identités, le droit des patients, mais aussi, parfois, être producteur d’arrangements originaux et efficaces.
À quoi s’ajoute, ou est-ce la conséquence, une désorganisation entre les différents modes de recours et une complexité pour les usagers (structures mandataires ou prestataires, auxiliaires de vie, aide à la personne…) qui ne rend pas l’articulation aisée. L’articulation nécessite aussi probablement une coordination au domicile qui n’existe pas vraiment aujourd’hui.
« le problème qui se pose ici est qu’on ne sait pas comment régler la question de la coordination, coopération, co-construction. La question de la coordination exige une forme de coopération qui facilite la co-construction de solutions efficaces, la coopération elle-même exigeant confiance et connaissance réciproque.».
Michel Naiditch
La coordination entre les soins et l’accompagnement peut être faite par différents acteurs selon les situations, la famille, un aidant, le médecin, mais ce n’est pas toujours le cas et cela pose parfois des difficultés pour la personne accompagnée. Le fait que ce rôle de coordination ne soit souvent pas formalisé ni légitimé par un des professionnels en particulier, pose problème. De même qu’une coordination non validée par les familles ou la personne elle-même est tout aussi problématique. Est-ce que demain l’assistant de vie assurera le rôle de coordinateur ? Si c’est le cas, les formations devront être adaptées.
D’ores et déjà, il existe sur certains territoires des équipes mobiles d’évaluation gériatrique, composées de diététiciens, d’ergothérapeutes, de médecins qui se déplacent au domicile des personnes afin de réaliser une évaluation globale. Ces équipes montrent que la coopération entre différents métiers est possible. Il existe également des expérimentations comme les plateformes territoriales d’appui dont la mission est de mobiliser l’ensemble des services existants pour « résoudre » les difficultés posées par les cas complexes. Leur objectif est « d’apporter un soutien pour la prise en charge des situations complexes, sans distinction ni d’âge ni de pathologie »29Ministère des Solidarités et de la Santé, Communiqué de presse 06-07-2016 sur Plateformes territoriales d’appui : un soutien pour les professionnels dans l’organisation des parcours de santé complexes., et de permettre la mise en relation entre les médecins libéraux et la MAIA (méthode d’action pour l’intégration des services d’aide et de soins dans le champ de l’autonomie) ou le CLIC (Centre local d’information et de coordination). Dans le milieu du handicap la délégation de geste de soins, permet à un aidant d’effectuer certains gestes.
« Une partie soin qui était faite par des soignants a peu à peu disparu et est réalisée par les assistants de vie que les personnes en situation de handicap ont embauchés ».
Emmanuel Loustalot
En effet, depuis une vingtaine d’années, la partie du soin comme la toilette, les soins auprès de personnes en situation de handicap qui étaient auparavant pratiqués par des soignants, sont aujourd’hui effectués par des assistants de vie. Une partie de la délégation de geste de soins a déjà eu lieu auprès des personnes en situation de handicap. De même, parfois dans le cadre de dispositifs HAD, la famille peut contribuer aux soins : notamment dans les cas où les besoins se manifestent de façon imprévue, l’aidant peut être amené à effectuer un geste de soin en l’absence de soignant.
Mieux communiquer pour mieux travailler ensemble au domicile
Une tendance pour l’avenir serait de développer la coopération pluri-professionnelle de l’auxiliaire de vie / assistant de vie au médecin traitant, ces intervenants étant accompagnés par une instance de coordination. Cette coopération peut être à géométrie variable pour prendre en compte les situations diverses. C’est de cette manière qu’il sera possible de valoriser les métiers de chacun et de permettre la reconnaissance mutuelle des différentes professions.
« Tant que le médecin, l’infirmière ou tout autre professionnel ne reconnaîtra pas l’aide à domicile comme participant à part entière de la prise en charge dans un projet de santé, la coopération ne pourra pas être effective ».
Alain Libert
Cette coopération pourra s’appuyer sur les EHPAD qui compte tenu de l’évolution actuelle vont devoir se mettre au service du domicile, proposer des hébergements ponctuels, temporaires, et offrir aussi différents services.
« L’étude menée actuellement par la DGCS sur le « travail social 2030 » s’intéresse à tous les métiers du social y compris dans les EHPAD, et ces derniers s’interrogent sur l’organisation des services en EHPAD en 2030, est ce que cela passera par un panier de services, une plateforme de services ? »
Dorothée Imbaud
Déjà aujourd’hui dans certains établissements, il existe des téléconsultations en EHPAD auprès de spécialistes. Ces téléconsultations sont un atout majeur puisque cela permet de raccourcir fortement les délais d’attente de consultation en présentiel. Cette forme de consultations pourrait à terme être proposée dans le cadre d’accueil de jour, voire auprès de personnes à domicile, qui pourraient bénéficier de certaines des prestations proposées.
« Les compétences en EHPAD pourraient, à l’avenir, se mettre au service du domicile, au service des intervenants et des aidants ».
Florence Gubin
Par ailleurs, certaines situations pourraient être prévenues en amont avant que cela ne devienne une crise, et que l’urgence de la situation impose des solutions lourdes (hospitalisation, demande de place en urgence en EHPAD…). Cela passe notamment par le dépistage de la fragilité des personnes aidées. Un dépistage qui pourrait être effectué par différents intervenants à domicile.
« Le dépistage de la fragilité est extrêmement important et est très peu connu finalement par les médecins et pourtant cela conditionne souvent la suite. S’il y a une fragilité et qu’on ne l’a pas traitée ou dépistée, très souvent on va vers la crise ».
Alain Libert
Les attentes des personnes accompagnées sont diverses
Beaucoup de dispositifs existants sont censés être au service des personnes accompagnées, avec l’objectif que les personnes elles-mêmes, y compris celles en situation de perte d’autonomie ou de handicap, puissent exprimer ce qu’elles souhaitent et participer de façon active à leur propre accompagnement. Mais il existe aussi des personnes qui ne souhaitent pas être actives.
« Certaines personnes sont très désajustées par rapport à ces politiques de l’activation perpétuelle, elles ne veulent pas être activées, mais elles se préparent à l’ultime transition existentielle ».
Ingrid Voléry
Ainsi les attentes des patients peuvent être en contradiction avec celles des soignants, de la famille. Des enjeux symboliques notamment sur le fait de mourir à domicile peuvent entrer en ligne de compte pour la famille. Un des enjeux à l’avenir sera de mettre en relation le projet de vie de la personne avec le projet de soins. On peut essayer de faire en sorte que le soin soit discret mais il doit prendre en compte les avis, les souhaits de la personne.
« La difficulté sera d’adapter le projet de vie de la personne centré sur elle et son environnement proche et son projet de soins. Le soin doit être discret sans être négligé. Le corps médical doit aussi apprendre à soigner avec bienveillance cette nouvelle génération de patients très âgés ».
Florence Gubin
Une autre question centrale est de savoir comment les professionnels peuvent travailler dans de bonnes conditions avec les aidants familiaux ou professionnels. Les conditions familiales, sociales, ne sont pas toujours favorables à cette collaboration. Dans certains cas, les personnes âgées ont aussi un ascendant vis-à-vis de l’intervenant à domicile, et peuvent vouloir user de leur capital socio-économique par exemple. Les cas de maltraitance peuvent être le fait des intervenants mais aussi des personnes âgées. L’hospitalisation à domicile (HAD) pose aussi question. Les travaux d’Ingrid Voléry sur le sujet indiquent un fait intéressant: sur les différents cas observés d’HAD, les médecins généralistes sont tantôt mis à l’écart, tantôt se tenant à distance, ce qui entraîne parfois une méfiance ou une hostilité vis-à-vis de l’HAD de la part des médecins traitants.
« Il serait intéressant que ces derniers qui connaissent bien la personne accompagnée ainsi que son contexte familial et social, puissent participer et se réapproprier les séquences d’hospitalisation à domicile en partenariat avec le médecin coordinateur de l’HAD ».
Michel Naiditch
Le modèle d’accompagnement du vieillissement et celui du handicap apparaissent bien éloignés l’un de l’autre. Entre le modèle de prestation compensatoire du handicap où la personne aidée est coordinatrice et le vieillissement au cours duquel la famille est parfois très présente et ne veut pas être dessaisie du vieillissement de leur parent, les enjeux sont différents. Deux autres tendances sont à signaler : d’un côté, un aménagement du domicile davantage pris en considération et qui va permettre de s’y maintenir plus longtemps dans de meilleures conditions matérielles, de l’autre, de nouveaux acteurs qui proposent des solutions alternatives à la dichotomie entre le domicile et l’EHPAD telles que des solutions d’habitat partagé, d’hébergements collectifs.
« Âges et Vie est un concept d’habitat partagé collectif innovant qui propose 7 logements en location à des personnes âgées en perte d’autonomie, ainsi que des espaces communs partagés et la présence d’une auxiliaire de vie qui est logée avec sa famille dans la résidence ».
Olivier Néel
Des compétences spécifiques et des besoins de formation
Les intervenants à domicile, assistant de vie / auxiliaires de vie, exercent un métier particulièrement difficile dans un environnement parfois peu serein, dans lequel les conflits entre les membres de la famille sont présents, avec des conditions de travail plutôt difficiles et de faibles niveaux de rémunération. Malgré cela, ce sont ces intervenants qui tressent la continuité du lien avec les familles.
La formation professionnelle des intervenants à domicile est importante et peut sans doute être approfondie, elle pourrait en effet s’ouvrir à de nouvelles approches. Notamment sur la dimension symbolique de certains soins, particulièrement en fin de vie. Les intervenants pourraient être formés sur la question du bien mourir à domicile. Elle peut aussi s’ouvrir davantage vers les aidants.
D’ailleurs des actions locales voient le jour, avec la mise en place d’ORA (offre de répit pour les aidants) qui va permettre à des aidants familiaux de se faire aider, de se former, de recevoir des conseils de prévention, et de mieux connaître leurs droits.
Depuis plusieurs années, une réflexion et des actions sont en cours à la DGCS sur la qualité de vie au travail des salariés dans les EHPAD, sur une revalorisation salariale de ces métiers et leur attractivité. C’est également le cas pour les métiers de l’aide au domicile. Il y a une grande diversité des profils parmi les intervenants à domicile. Si les compétences relationnelles, la sollicitude, la relation humaine, sont des qualités importantes, d’autres intervenants vont être attentifs à la question technique, aux qualités physiques que le métier demande. Les rapports au métier peuvent être divers selon les personnes et selon leurs parcours.
L’arrivée des objets techniques dans le quotidien de ces professionnels peut, s’ils sont bien utilisés, favoriser une requalification des métiers. L’objet technique n’est pas bon ou mauvais par essence, tout dépend de son utilisation.
« Les outils informatiques qui pourront être mis en place pour favoriser le fonctionnement du cercle pluri-professionnel seront incontournables ».
Alain Libert
La télésurveillance, l’agenda partagé sur une tablette devraient faciliter la communication entre les différents professionnels qui interviennent au domicile. L’utilisation de ces outils nécessitera aussi un bon apprentissage et des formations spécifiques.
Dans l’optique du décloisonnement entre l’EHPAD et le domicile, on peut imaginer qu’à l’avenir les professions soient moins cloisonnées entre les personnes exerçant en EHPAD et celles à domicile. Ainsi, des formations mixtes EHPAD-domicile pourraient se développer avec des compétences plus techniques en EHPAD et d’autres plus axées sur la relation humaine à domicile. Cela commence déjà à être le cas, via des initiatives locales dans le cadre des relais d’assistant de vie : les intervenants sont formés à un outil d’évaluation de la douleur au domicile, dont les mesures peuvent être transmises au médecin traitant.
Les questions d’éthique relatives à l’accès au dossier médical par les intervenants au domicile ne se posent pas vraiment. Le secret médical peut et doit être partagé entre les différents intervenants.
La question du financement du 5e risque est enfin une variable primordiale à prendre en compte. C’est un arbitrage qui doit être fait par la société.
Scénario 2030 : La journée type d’un intervenant à domicile en 2030
7 h 00 : Début de la journée pour l’intervenante à domicile. La personne consulte sur son téléphone ou sa tablette les alertes qu’il y a pu avoir concernant les personnes qu’elle accompagne. Ces alertes ont été déposées par les autres intervenants afin d’informer tout le cercle pluriprofessionnel du suivi.
Elle consulte aussi son planning de la journée qui lui a été transmis selon les urgences. Le planning a été construit afin qu’il n’y ait pas deux personnes à intervenir simultanément au domicile et qu’en même temps les choix des personnes d’heure de lever, de déjeuner etc. soient respectés. Le coordinateur est chargé de consolider l’agenda la veille pour le lendemain. Il s’assure aussi à distance que tout se passe bien chez les différentes personnes accompagnées.
8 h 00 : l’intervenante part faire ses consultations dans sa voiture autonome. Elle arrive chez Madame A. qui est âgée et en perte d’autonomie. Elle vient prendre le relais de l’aide-soignante de l’EHPAD de la petite ville d’à côté du domicile de Mme A. Mme A. a besoin d’une présence 24h/24h. Cette présence s’organise entre différents intervenants, certains venant de l’EHPAD. Transmission d’information entre les deux professionnelles pas uniquement sur le soin mais aussi d’éléments touchant à l’inclusion sociale de la personne accompagnée.
Le travail de l’intervenante à domicile ne se limite pas à effectuer une toilette, ou préparer le repas. Elle accompagne Mme A. dans les différents moments de sa vie. Aujourd’hui Mme A. a invité des amies à déjeuner. Il lui est difficile de préparer le déjeuner seule, mais l’intervenante à domicile va l’aider en suivant les conseils de Mme A.
10 h 30 : Départ de l’intervenante de chez Mme A. Elle doit aller animer un atelier cuisine en EHPAD atelier ouvert à la fois aux résidents mais aussi à des personnes extérieures.
14 h 00 : Réunion à distance sur la plateforme dédiée aux aides à domicile : échanges, analyse de pratiques avec ses pairs.
15 h 00 : visite à Monsieur N. qui est peu dépendant et qui depuis peu a rejoint un habitat collectif. L’intervenante vérifie que tout se passe bien pour lui, qu’il a tous ses repères, que l’adaptation se fait dans de bonnes conditions.
18 h 00 : une plateforme dématérialisée va permettre à l’intervenante de transmettre au collègue qui assurera la surveillance nocturne de Mme A. les éléments relevés lors de son passage du matin. Les informations à faire remonter au coordinateur ont été transmises à la fin de chaque visite chez des particuliers.
III. Les principales pistes de l’atelier prospectif
Cette synthèse reflète les échanges qui ont eu lieu au cours de l’atelier prospectif et met en avant ce que pourraient être les métiers et les compétences des intervenants à domicile de demain, sans préfigurer toutefois des actions concrètes qui pourront être proposées par les branches professionnelles.
Les compétences de savoir-être valorisées au même titre que les compétences techniques
Le métier d’assistant de vie compte 4 niveaux de qualification dans la grille des métiers de la branche des salariés du particulier employeur. Au-delà de ces qualifications reconnues et des compétences techniques qui en découlent, d’autres compétences concernant le savoir-être et le relationnel, apparaissent comme indispensables pour exercer ce métier que ce soit auprès de personnes âgées ou en situation de handicap. Les différents types de compétences sont très complémentaires dans ce métier et doivent être mieux valorisées.
Un accompagnement « holistique »
La pratique professionnelle des intervenants à domicile doit s’inscrire dans une vision holistique de la personne. Elle ne doit pas se limiter à un seul point de vue médical ou « domestique », mais considérer la personne dans son environnement plus global. Les attentes des personnes aidées sont à prendre en compte (respecter le libre choix) et doivent être intégrées dans cet accompagnement global. Cela suppose de mettre en place un accompagnement personnalisé et de ne pas être dans une logique de consommation de services.
Les nouvelles technologies au service de la relation humaine
L’arrivée des nouvelles technologies au domicile peut être une opportunité pour renforcer le lien avec la personne accompagnée. Le numérique et la technologie peuvent être un vecteur d’optimisation de certaines tâches et permettre un gain de temps non négligeable dans le travail de l’intervenant. Ils peuvent aussi contribuer à délester les intervenants de certaines tâches les plus répétitives pour recentrer les missions sur l’accompagnement et la relation humaine.
Pour l’intervenant au domicile, les nouveaux outils numériques constituent ainsi un enjeu au niveau de la dimension relationnelle avec la personne accompagnée.
Un rôle d’accompagnement et de conseil aux technologies
Les outils numériques (tablette, ordinateur) peuvent être utilisés comme un moyen pour interagir avec la personne aidée et lui apporter une réponse par rapport à un besoin particulier. Ainsi, les intervenants à domicile pourraient devenir, auprès de la personne aidée, des facilitateurs d’accès à internet, pour permettre par exemple à la personne accompagnée de communiquer avec sa famille, de faire des achats sur internet, etc. Si la réticence des intervenants est encore aujourd’hui assez forte, notamment parce que cette activité n’est pas perçue par eux comme faisant partie intégrante de leur travail, inclure ces missions dans des modules de formation professionnelle pourrait permettre à terme de les valoriser et les légitimer auprès des intervenants. En outre, certains professionnels moins réticents à l’usage professionnel de ces technologies pourraient intervenir en tant que « formateur-relais » de ces nouvelles pratiques auprès des plus sceptiques.
Par ailleurs, les intervenants à domicile devront s’adapter aux diverses innovations qui ont lieu au domicile que ce soit dans le domaine de la robotique, de la domotique ou du numérique. Autant d’innovations qui vont progressivement s’imposer aux intervenants à domicile. Si un certain nombre de ces outils peuvent faciliter les pratiques professionnelles, ils ne devraient pas modifier en profondeur les compétences. Les intervenants au domicile devront être avant tout formés aux nouveaux outils/technologies dans leurs pratiques professionnelles mais également être formés pour accompagner l’usager à l’utilisation de ces outils. Ainsi, le métier pourrait demain intégrer plus fortement une dimension de conseil et d’accompagnement aux technologies auprès de la personne âgée ou en situation de handicap.
Une adaptation des compétences au fur et à mesure de l’évolution des attentes et besoins des personnes accompagnées
Les assistants de vie sont confrontés dans leur travail à des situations qui évoluent : détérioration de l’état de santé de la personne accompagnée, apparition de troubles neuro-dégénératifs… Leurs missions évoluent sans qu’ils aient pu, dans la plupart des cas, bénéficier d’une formation spécifique sur la prise en charge des personnes atteintes de ces pathologies ou bénéficier de l’expérience de pairs qui ont pu être confrontés précédemment à ce type de situation. La formation professionnelle des intervenants à domicile pourrait également s’ouvrir à de nouvelles approches, notamment sur la dimension symbolique de certains soins, particulièrement en fin de vie. Les intervenants pourraient être formés à la question du bien mourir à domicile.
Des plates-formes d’échanges pour les intervenants à domicile
Face à une activité professionnelle qui s’exerce en dehors d’un collectif de travail, de façon isolée au domicile privé de l’employeur, il semble nécessaire de proposer aux intervenants des lieux d’échanges qui leur permettent de prendre du recul sur leur pratique professionnelle et échanger entre pairs.
Qu’il s’agisse d’un lieu physique ou d’un réseau dématérialisé, cet espace d’échanges pourrait en outre proposer à l’intervenant à domicile un accompagnement par une personne plus expérimentée qui aurait un rôle de superviseur.
Ce réseau pourrait être élargi aux proches aidants, comme cela est déjà le cas au sein des relais assistants de vie.
Une information partagée entre les salariés et les particuliers employeurs sur les droits et devoirs
La gestion d’une relation avec un salarié ne s’apprend pas du jour au lendemain, cela nécessite un apprentissage, un temps d’appropriation. Demain, il faut que les employeurs soient aussi bien informés et formés que leurs salariés afin qu’ils soient davantage au courant des droits à la formation et qu’ils soient ainsi moteurs dans l’accès à la formation de leurs salariés.
Les métiers et les formations décloisonnés
On peut imaginer qu’à l’avenir les professions soient moins cloisonnées entre les personnes exerçant en EHPAD et celles à domicile. Des passerelles pourraient être créées sous la forme de formations mixtes EHPAD-domicile. Les EHPAD pourraient aussi être envisagés comme un centre ressource pour tous les intervenants à domicile.
De nouvelles formes d’organisation du travail pour plus de temps passé auprès des personnes accompagnées
De nombreux intervenants à domicile soulignent la nécessité d’intégrer dans leur travail, aux côtés des tâches prescrites, un temps dédié à la relation humaine. En emploi direct, cette dimension humaine est fortement valorisée par les salariés. Elle n’est cependant pas toujours reconnue dans les missions des intervenants ou pas prise en compte dans leur temps de travail.
De nouvelles formes d’organisation sont testées en France sur certains territoires, à partir notamment d’un modèle néerlandais d’organisation des soins infirmiers : le modèle Buurtzog30La méthode créée en 2006 par l’entrepreneur Jos de Blok et dénommée Buurtzorg (soins de proximité en néerlandais) repose sur trois principes :
– une approche holistique (qui regroupe tous les types de soins à effectuer)
– l’autonomie des professionnelles qui travaillent en petite équipe, à une échelle locale, qui fixent leur emploi du temps et se répartissent les tâches d’organisation (référent planning, animation de réunion…).
-l’autonomie des patients : les intervenantes construisent un réseau autour du client en lien avec les autres professionnels afin qu’il puisse gagner en autonomie..
Ce modèle permet de s’affranchir davantage des contraintes de temps passé auprès de chaque personne. Les intervenants ne sont pas assujettis à un nombre d’heures déterminées, ils doivent adapter leur emploi du temps selon le contexte de la personne accompagnée.
Coordination et coopération entre les différents intervenants au domicile
Pour les salariés exerçant au domicile, il existe à la fois un manque de reconnaissance et une méconnaissance du métier : certaines tâches ou rôles demeurent masqués ou insuffisamment reconnus. Il existe ainsi une différence entre le travail réel et le travail prescrit. Il est donc important de formaliser les actes quotidiens qui ne sont pas reconnus comme des actes professionnels, notamment le rôle souvent joué par ces intervenants de care manager, c’est-à-dire d’interface entre la personne aidée et les autres professionnels ou les proches aidants.
Dans ce cadre, les outils numériques pourraient permettre de formaliser et d’organiser des tâches que les intervenants font, voire de mettre en lumière de nouvelles tâches qui peuvent leur être confiées. En ce sens, les outils numériques pourraient contribuer à une meilleure reconnaissance du travail des intervenants à domicile.
Ce manque de reconnaissance s’explique aussi dans certains cas, par la frontière poreuse entre le soin et l’accompagnement. L’articulation reste complexe et empirique, face à deux systèmes qui ne communiquent pas, avec des modes de financement distincts, dans une organisation qui reste en silos. Les personnels de santé ne connaissent pas ou peu les autres intervenants du champ médico-social, de même que les particuliers. Cette méconnaissance engendre un manque de reconnaissance mutuelle des métiers, des qualifications, des qualités de chacun. L’articulation nécessite aussi probablement une coordination au domicile qui n’existe pas aujourd’hui. L’intervenant au domicile pourrait demain être un professionnel sentinelle qui aurait un rôle de prévention, de coordination, ce qui suppose la mise en place d’un écosystème favorable à ce déploiement.
IV. Bibliographie
Évolution de la population des personnes âgées et des attentes
Projections démographiques et de niveau de dépendance
Projections démographiques
N. Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 ? », France, portrait social, Insee, novembre 2018.
En 2018, la France compte 13,1 millions de personnes de 65 ans ou plus, soit un habitant sur cinq. La France va vieillir d’ici à 2070 : les seniors devraient représenter à cette date 29 % de la population. Toutefois, la part des jeunes seniors (65-74 ans) devrait être quasiment stable et celle des plus âgés (75 ans ou plus) augmenterait. Le vieillissement de la population n’est pas un phénomène nouveau : le nombre de seniors double presque tous les 50 ans depuis 1920 et leur part dans la population est passée de 9 % en 1920 à 20 % en 2018. Il s’explique par la hausse de l’espérance de vie depuis la fin du XIXe siècle. Le rythme moyen du vieillissement pour les 50 prochaines années devrait être du même ordre de grandeur que celui observé sur les 50 dernières années. Alors que les garçons sont un peu plus nombreux que les filles à la naissance, ils sont minoritaires à 65 ans et seulement 23 % des personnes de 95 ans sont des hommes. Si l’écart d’espérance de vie entre femmes et hommes continue de se réduire, la pyramide des âges devrait s’équilibrer davantage d’ici à 2070, avec 39 % d’hommes à 95 ans.
À 80 ans, presque tous les seniors vivent à domicile. La vie en institution ne devient plus fréquente que la vie à domicile qu’à partir de 100 ans. À domicile, la vie seul ou en couple a progressé depuis 50 ans, tandis que la proportion de seniors vivant avec un proche (le plus souvent un enfant) a considérablement baissé.
N. Blanpain, G. Buisson, « 21 000 centenaires en 2016 en France, 270 000 en 2070 ? », Insee Première, n°1619, Insee, novembre 2016.
Avant 80 ans, la vie en maison de retraite est très rare : 97 % des septuagénaires résident en effet à domicile. Au-delà, la vie en institution commence à apparaître, mais elle est loin d’être la norme : neuf octogénaires sur dix habitent encore chez eux ou chez leurs enfants et c’est encore le cas de sept nonagénaires sur dix. À 100 ans ou plus, une personne sur deux vit à domicile tandis que l’autre moitié vit en institution.
Santé et autonomie des personnes âgées
M. Brunel, J. Latourelle, M. Zakri, « Un senior à domicile sur cinq aidé régulièrement pour les tâches du quotidien », Études et résultats, n°1103, Drees, février 2019.
En 2015, 3 millions de personnes âgées de 60 ans ou plus vivant à domicile déclarent être aidées régulièrement pour les activités de la vie quotidienne, en raison de leur âge ou d’un problème de santé, d’après l’enquête Capacités, aides et ressources des seniors (CARE) de la DREES qui interroge 15 000 personnes à domicile. Elles reçoivent le plus souvent une aide pour le ménage et les courses.
Près de la moitié des seniors aidés le sont uniquement par leur entourage, tandis que 19 % le sont uniquement par des professionnels, le tiers restant recevant une aide mixte, c’est-à-dire à la fois par des aidants professionnels et de l’entourage. Alors que les seniors les plus autonomes sont aidés en majorité uniquement par leur entourage, l’aide mixte devient prépondérante pour les plus dépendants.
Quand les seniors sont aidés par un membre de l’entourage, 87 % d’entre eux le sont au moins par le conjoint ou les enfants. Un senior aidé sur deux déclare un seul aidant. Environ une femme aidée sur cinq et presqu’un homme aidé sur deux le sont uniquement par leur conjoint. Le nombre d’aidants augmente avec le niveau de dépendance. La moitié des seniors les plus dépendants sont aidés plus de 53 heures par semaine, contre moins de 4 heures pour la moitié des plus autonomes. La moitié des seniors les plus dépendants sont aidés plus de 53 heures par semaine, contre moins de 4 heures pour la moitié des plus autonomes.
Santé 2030. Une analyse prospective de l’innovation en santé, Leem – les entreprises du médicament, 2018.
En 2030, le visage de la France sera foncièrement différent : elle devrait être peuplée de 70 millions d’habitants, dont 80 % vivront en zone urbaine.
Les plus de 65 ans représenteront un quart de la population et souffriront en moyenne de 4 à 6 pathologies. Notre système de soins devra accompagner et prendre en charge 1,4 à 1,7 million de personnes âgées dépendantes, et gérer une augmentation probable de 50 % du nombre de patients en ALD (affection longue durée) par rapport à aujourd’hui.
N. Sirven, T. Rapp, « Vieillissement, fragilité et dépenses de santé », Questions d’économie de la Santé, n° 216, Irdes, mars 2016.
Dans un contexte de vieillissement de la population et d’augmentation des dépenses de santé, la fragilité apparaît comme une notion intéressant tant les professionnels de santé que les politiques de régulation des conséquences du vieillissement. Elle est définie comme une diminution de la résistance de la personne face au stress qui augmente sa vulnérabilité et l’expose à un risque d’accidents, comme les chutes, et d’évolution vers la dépendance. Jusqu’à présent, une partie de l’augmentation des dépenses de santé était souvent attribuée à un effet mécanique de l’âge en l’absence de la prise en compte de la notion de fragilité dans les analyses multidimensionnelles.
Cet effet ne masque-t-il pas des situations individuelles différentes ? La fragilité peut-elle révéler ces différences ? À partir des données de l’Enquête santé et protection sociale (ESPS) appariée aux données de l’Assurance maladie, nous testons ici l’hypothèse selon laquelle la fragilité est un des déterminants des dépenses de santé individuelles des personnes âgées. L’analyse montre ainsi qu’en 2012, le montant moyen des dépenses de santé ambulatoires des personnes âgées de 65 ans et plus augmente avec le niveau de fragilité.
N. Watts et al. « Health and climate change: policy responses to protect public health », The Lancet, vol 386, novembre 2015, pp. 1861-1914.
Le réchauffement climatique a un impact sur la santé des personnes fragiles en occident.
D. Roy, C. Marbot, « L’allocation personnalisée d’autonomie à l’horizon 2040 », Insee Analyses, n°11, Insee, septembre 2013.
La population française devrait connaître, dans les décennies à venir, un vieillissement important : 31 % de la population aurait plus de 60 ans en 2040, contre 23 % aujourd’hui.
La définition de la dépendance repose ici sur la grille AGGIR : en fonction des difficultés de la personne à réaliser les activités du quotidien, les personnes sont classées en GIR 6 à 1, les groupes 4 à 1 bénéficiant de l’APA.
L’effet du vieillissement de la population pourrait être atténué par d’autres facteurs, comme le progrès médical. C’est pourquoi trois hypothèses quant à l’évolution du pourcentage de personnes âgées touchées par la dépendance (la prévalence) ont été envisagées (voir sources et méthodes).
Les projections réalisées permettent d’anticiper un accroissement modéré du nombre de personnes dépendantes jusqu’aux années 2025-2030, et plus rapide quand les cohortes du « baby-boom » arrivent aux âges de la dépendance (80 ans et plus).
En 2040, la France compterait ainsi 2 millions de bénéficiaires de l’APA dans l’hypothèse centrale, contre 1,7 et 2,2 millions selon les hypothèses optimistes et pessimiste, contre 1,2 million aujourd’hui.
N. Sirven, « Fragilité et prévention de la perte d’autonomie. Une approche en économie de la santé », Questions d’économie de la Santé, n° 184, Irdes, février 2013.
Dans un contexte global de vieillissement de la population, une meilleure connaissance des mécanismes conduisant à la perte d’autonomie constitue un objectif majeur, notamment pour mettre en œuvre des politiques de prévention efficaces. Le concept de « fragilité », élaboré initialement en géronto-gériatrie et désignant un état précurseur de la dépendance fonctionnelle, apparaît à ce titre comme un outil intéressant. Si plusieurs approches coexistent, le modèle de Fried, reposant sur cinq critères d’ordre physiologique – fatigue, diminution de l’appétit, faiblesse musculaire, ralentissement de la vitesse de marche, sédentarité – semble le plus opérationnel pour mesurer la fragilité et cibler des populations suffisamment en amont de la dépendance.
En économie de la santé, l’approche retenue ici de la perte d’autonomie s’intéresse particulièrement aux causes et conséquences économiques et sociales du processus de fragilisation des personnes âgées, et aborde des enjeux tant en termes de protection sociale que d’efficacité du système de soins.
J.-M. Charpin, C. Tlili, Perspectives démographiques et financières de la dépendance, rapport du groupe n°2 sur la prise en charge de la dépendance, Paris, La Documentation française, 2011.
Cette étude se penche sur l’évolution des caractéristiques des personnes dépendantes :
La population des dépendants serait plus âgée et toujours largement féminine dans le futur. La part des femmes, qui est de 74 % en 2010 serait ainsi de 71 %, dans l’hypothèse intermédiaire, en 2060. Par ailleurs, du fait du vieillissement de la population et des hypothèses de recul relatif des taux de dépendance à âge donné retenus par le groupe 2, l’âge moyen des dépendants augmente dans tous les scénarios. Il passerait ainsi de 84 ans en 2010 à plus de 88 ans en 2060, dans l’hypothèse intermédiaire.
Sous l’hypothèse d’une stabilité de la durée de vie en dépendance lourde dans tous les scénarios, la répartition entre dépendance lourde et modérée évoluerait peu. Les travaux de la Direction de la recherche, des études, de l’évaluation et des statistiques (DREES) retiennent l’hypothèse d’une stabilité de la durée de vie en dépendance lourde sur la période des projections (GIR 1 et 2) et la différence entre les scénarios porte uniquement sur la dépendance modérée (GIR 3 et 4).
Les environnements familiaux changeraient peu. Ils sont en effet soumis à des facteurs contraires. Du fait de l’augmentation de l’espérance de vie, les dépendants ont, à âge donné, plus de chance d’avoir un enfant ou un conjoint survivant, mais l’âge moyen des dépendants tend à s’élever et la probabilité d’avoir un aidant survivant décroît avec l’âge. Ces effets combinés conduisent à une hausse du pourcentage de femmes dépendantes avec conjoint (de 16 à 20 %) entre 2010 et 2050 et à une baisse de la part d’hommes dépendants avec conjointe sur la période (de 54 à 51 %).
L’entrée en institution évolue avec le niveau de dépendance
A. Carrère, C.-L. Dubost, « État de santé et dépendance des seniors », France, portrait social, Insee, novembre 2018.
La majorité des personnes âgées de 65 ans ou plus vivent jusqu’à un âge avancé à leur domicile. En 2015, moins de 2 % des 65-74 ans résident en institution, cette part augmentant avec l’âge pour atteindre 21 % parmi les 85 ans ou plus. Près des deux tiers des personnes résidant en institution sont ainsi âgées de 85 ans ou plus.
L’entrée en institution s’explique en grande partie par la perte d’autonomie et la dégradation de l’état de santé, ne permettant plus le maintien à domicile.
S. Boneschi, M. Zakri, « La durée de perception de l’allocation personnalisée d’autonomie – Des profils de bénéficiaires très différents », Les Dossiers de la Drees, n°29, Drees, octobre 2018.
L’étude expose les déterminants de la durée de perception de l’APA, à domicile et en établissement.
M. Brunel, A. Carrère, « Les personnes âgées dépendantes vivant à domicile en 2015. Premiers résultats de l’enquête CARE « ménages », Études et Résultats, n°1029, Drees, septembre 2017.
En 2015, 4 % à 10 % des personnes âgées de 60 ans ou plus vivant à domicile sont dépendantes au sens du groupe iso-ressources (GIR), selon que l’on retienne une définition restreinte ou large. Parmi les personnes âgées vivant à domicile, les femmes sont, à âge égal, plus fréquemment en perte d’autonomie que les hommes. Les écarts de prévalence entre les femmes et les hommes peuvent aller jusqu’à 6 points de pourcentage pour la tranche d’âge des 75 ans ou plus.
Enfin, les seniors vivant à domicile sont moins en perte d’autonomie (- 3 points de pourcentage) qu’en 2008, alors même que la proportion de résidents en institution, davantage confrontés à des pertes d’autonomie, a baissé au cours de la période.
Les différentes lois concernant la prise en charge de la dépendance (loi du 20 juillet 2001 et loi du 28 décembre 2015) ont amélioré la visibilité, la prise en charge et la disponibilité des dispositifs d’aides de la perte d’autonomie : aides techniques et aménagements du logement, services d’aide à domicile et aide de l’entourage.
Ces améliorations ont permis de maintenir plus longtemps à domicile des individus en situation de perte d’autonomie. L’âge d’entrée en institution est ainsi de 85 ans et 2 mois en 2015 […] contre 82 ans en 1994.
L. Calvet, N. Pradines, « État de santé et dépendance des personnes âgées en institution ou à domicile », Études et Résultats, n°988, Drees, décembre 2016.
Après 75 ans, une personne sur douze vit en institution. L’entrée dans un établissement pour personnes âgées est souvent liée à des problèmes médicaux, en particulier ceux entraînant une perte d’autonomie.
G. Bouvier, L. Lincot et C. Rebiscoul, « Vivre à domicile ou en institution : effets d’âge, de santé mais aussi d’entourage familial », France, portrait social, Insee Références, INSEE, 2011.
En 2009, un peu plus de 600 000 personnes sont hébergées en établissements pour adultes handicapés, en établissements psychiatriques ou en établissements pour personnes âgées ou dépendantes. Ces personnes sont en plus mauvaise santé que les personnes du même âge vivant chez elles. Mais il est probable que leur état de santé ne soit pas le seul facteur qui explique leur hébergement en institution : ces personnes ont aussi plus souvent besoin d’aides techniques, qu’il s’agisse de prothèses, d’appareils destinés à faciliter la mobilité, ou d’aides aux soins et traitements, et semblent parfois socialement ou familialement relativement isolées. Entre 60 et 80 ans, chez les hommes notamment, cet isolement semble autant jouer sur le fait de vivre en institution que l’état de santé.
Les cas d’Alzheimer ou maladies apparentées
Une prévalence en augmentation ?
N. Graradji, « Alzheimer : mythes et vérités », Actualités sociales hebdomadaires n°3096, 1er février 2019.
La réflexion collective en cours sur la manière de faire évoluer l’organisation sanitaire et médico-sociale pour faire face au vieillissement de la population – en particulier à l’horizon 2030 – comprend le défi du vieillissement cognitif. Mais sur le « dossier Alzheimer », les avis divergent, faute de visibilité sur l’évolution du nombre de personnes concernées.
L’article met en perspective les trois ouvrages suivant :
Alzheimer ensemble : trois chantiers pour 2030, Fondation Médéric Alzheimer, 2018.
Comme de nombreux pays, la France connaît une révolution de la longévité. Les plus de 75 ans – 6 millions en 2018 – pourraient être 8,5 millions en 2030 et 10 millions en 2040. Quant aux plus de 85 ans – 2 millions en 2018 – ils pourraient être 3 millions en 2030 et 4 millions en 2040.
Beaucoup de ces personnes conserveront jusqu’à la fin de leur vie des capacités cognitives intactes. D’autres vont développer des troubles de l’attention, de la mémoire, de l’orientation… Dans certains cas, ces troubles évolueront vers ce que les médecins appellent un syndrome démentiel ou un trouble neurocognitif majeur.
La maladie d’Alzheimer et les maladies apparentées sont une composante fréquente de ces syndromes démentiels. Elles toucheraient actuellement 1,1 million de personnes : 4 % des septuagénaires, 20 % des octogénaires et 40 % des nonagénaires. Compte tenu de l’allongement de l’espérance de vie et de l’arrivée à l’âge de la retraite des générations issues du baby-boom, 1,75 million de personnes pourraient être concernées en 2030.
Selon les auteurs, trois constats s’imposent : nous allons devoir vivre durablement avec la maladie d’Alzheimer et les syndromes démentiels ; les besoins vont considérablement augmenter dans les prochaines années ; la perspective de découvrir à court terme des traitements médicaux est incertaine.
La fondation identifie les trois axes à développer durant la prochaine décennie : « organiser la prévention », « améliorer l’accompagnement » et « bâtir une société inclusive ».
E. Favereau, O. Saint-Jean, Alzheimer, le grand leurre, éditions Michalon, 2018.
Et si la maladie d’Alzheimer, devenue maladie du siècle, était un leurre ?
Interne dans les services de gériatrie dans les années 80, le professeur Olivier Saint-Jean a vécu un double phénomène : il a vu la médecine soigner enfin les vieux et, parallèlement, la maladie d’Alzheimer remplacer progressivement les démences séniles, faute d’une réflexion scientifique sur le vieillissement.
On n’était plus vieux, on était malade ; on ne perdait plus la tête, on avait l’Alzheimer.
Des médicaments pour l’Alzheimer sont ainsi apparus. Ils se sont révélés non seulement inutiles, mais dangereux, voire meurtriers. Qu’importe : il fallait des médicaments pour que le modèle médical s’impose comme celui de la prise en charge de la vieillesse. Bien plus qu’une réalité médicale, la maladie d’Alzheimer est en réalité une construction sociale pour décrire la vieillesse.
Olivier Saint-Jean et Éric Favereau revisitent les quarante dernières années, avec ses errances, ses mensonges, mais aussi ses avancées, et montrent que la vieillesse n’est surtout pas une maladie ; que le déclin cognitif fait partie de la vie.
Poids de la maladie d’Alzheimer et maladies apparentées (MAMA), In Le soutien à l’autonomie des personnes âgées à l’horizon 2030. Conseil de l’âge. Tome I du rapport : État des lieux, HCFEA, 2018, pages 68 à 78.
La maladie d’Alzheimer fait partie des maladies neurodégénératives d’évolution progressive. Les causes précises de la maladie ne sont pas identifiées, mais les travaux de recherche sur le sujet permettent de mieux en connaître les mécanismes biologiques. En termes d’incidence, de prévalence, de caractéristiques sociodémographiques, de prise en charge… la maladie d’Alzheimer et les maladies apparentées sont encore mal connues. La France ne dispose pas aujourd’hui d’un système de surveillance épidémiologique opérationnel des MAMA.
Maladie d’Alzheimer et démences apparentées, Bulletin épidémiologique hebdomadaire n°28-29, 20 septembre 2016.
Sur les difficultés à estimer le nombre de malades.
La prise en charge des MAMA
M.-A. Castel-Tallet et al., Activités auprès des aidants et des personnes malades dans les dispositifs de prise en charge et d’accompagnement de la maladie d’Alzheimer, La Lettre de l’Observatoire des dispositifs de prise en charge et d’accompagnement de la maladie d’Alzheimer, n°52, Fondation Médéric Alzheimer, octobre 2018.
Parce que la recherche d’un traitement curatif contre la maladie d’Alzheimer n’aboutira probablement pas avant au moins dix ans, la Fondation Médéric Alzheimer est convaincue qu’il faut placer nos espoirs – et nos efforts – dans les interventions psychosociales. Le livre-plaidoyer Alzheimer Ensemble qu’elle vient de dévoiler l’illustre pleinement.
Depuis les années 2000, les interventions et activités psychosociales sont devenues, en France, un élément central de la prise en charge de la maladie d’Alzheimer. Cependant, elles sont encore en cours de structuration et restent inégalement appropriées par les différents dispositifs de prise en charge et d’accompagnement. Pour contribuer à une meilleure connaissance de ces activités, la Fondation Médéric Alzheimer a mené une enquête auprès de 14 400 structures : quelles sont les interventions les plus souvent proposées aux personnes malades et aux aidants ? Comment les différents établissements et services s’approprient-ils ces interventions ? Quelles sont les évolutions entre 2010 et 2017 ?
Deux enseignements principaux se dégagent. D’abord, les interventions psychosociales ont connu un essor considérable depuis 2010, en particulier dans les EHPAD et les USLD (unités de soins de longue durée) : 98 % réalisent désormais des interventions en direction des personnes malades, alors qu’ils n’étaient que 72 % en 2010. Ensuite, certaines activités comme la musicothérapie et les cycles de formation ont un développement plus limité, alors que leur efficacité est reconnue. Il convient donc de poursuivre les efforts pour développer et systématiser ces interventions.
M. Muller, « 728 000 résidents en établissements d’hébergement pour personnes âgées en 2015 », Études et Résultats, n°1015, Drees, juillet 2017.
En France, fin 2015, 728 000 personnes fréquentent un établissement d’hébergement pour personnes âgées ou y vivent, soit 10 % des personnes âgées de 75 ans ou plus et un tiers de celles âgées de 90 ans ou plus. Les personnes accueillies en 2015 sont plus dépendantes qu’en 2011 : plus de huit sur dix sont classées en GIR 1 à 4 et 93 % des résidents n’étant pas hébergés en logement-foyer ont besoin d’une aide à la toilette. Enfin, parmi les résidents, près de 260 000 souffrent d’une maladie neurodégénérative.
La perception des aidants professionnels
D. Fontaine, M.-A. Castel-Tallet, Aide à domicile et maladie d’Alzheimer, La Lettre de l’Observatoire des dispositifs de prise en charge et d’accompagnement de la maladie d’Alzheimer, n°25, Fondation Médéric Alzheimer, décembre 2012.
Aucune maladie n’est aimable. Il en est des redoutables, parmi lesquelles, la maladie d’Alzheimer est sans doute la plus terrible, parce qu’elle finit, dans son avancée, à « casser » les relations humaines nouées tout au long de la vie. Les services d’aide à domicile (SAAD), chargés de faciliter la vie quotidienne du malade et d’optimiser son bien-être, interviennent dans des conditions complexes. Ces services, parfois isolés, parfois heureusement associés à un service de soins infirmiers à domicile (SSIAD) n’ont pas connaissance de la pathologie de la personne aidée. Cependant, les intervenants sont à la fois les témoins des premiers déficits cognitifs, de la dégradation de l’état de la personne. Comme les membres de l’environnement ou de la famille, les professionnels du domicile peuvent être dans le déni, ou adopter une attitude fataliste, considérant inéluctable une sénilité « classique ». Au contraire, ils peuvent être des acteurs de sensibilisation et d’alerte. L’on comprend alors combien est indispensable une formation de ces intervenants, intelligente et ciblée.
L’intérêt de cette enquête, menée par notre Fondation, est de faire apparaître les réalités méconnues de l’intervention au domicile, intervention solitaire de l’aidant professionnel « visitant » un lieu de travail à chaque fois singulier, où vivent une ou des personnes aux problématiques et pathologies différentes. L’on pourra lire dans l’analyse des questions ouvertes, combien l’accompagnement, dans les domiciles des auxiliaires de vie, encadrants, et directeurs, pose de nombreuses questions sur le plan de l’éthique. Comment rester dans la bien-traitance, préserver le respect dû à la personne, quand sont en cause l’hygiène, la santé, la sécurité, sans que l’on puisse imposer des réponses normées, tant sont complexes et individuelles les situations quotidiennes. C’est aussi l’honneur de ce métier que d’avoir constamment la « conscience » interrogée sur la bonne conduite à tenir face à ce malade pour lequel nous avons la mission de lui assurer l’accompagnement dans son domicile le plus confortable possible, serein et parfois heureux.
Les pratiques et les perceptions des aidants professionnels dans la prise en charge à domicile des patients atteints de la maladie d’Alzheimer. Rapport de l’étude quantitative sur les aidants professionnels (AQAP), INPES, Ifop, novembre 2010.
L’Inpes a souhaité réaliser une étude qualitative pour approfondir certains résultats quantitatifs et mesurer, à un stade intermédiaire de l’expérimentation, les effets des nouveaux dispositifs de prise en charge à domicile sur les pratiques et les perceptions des aidants professionnels.
Un chapitre est consacré au vécu et aux pratiques des aidants professionnels, la nécessité d’un savoir-faire spécifique (relationnel, simulation de la mémoire…), la relation avec les aidants, mais aussi la diversité des pratiques.
S. Pin, J. Bodard, « L’accompagnement de la maladie d’Alzheimer au domicile : perceptions et pratiques des professionnels du soin et de l’aide », Évolutions, n° 22, INPES, septembre 2010.
À des fins exploratoires, une enquête a été réalisée par téléphone auprès de 1 213 professionnels d’aide ou de soins à domicile : elle explore leurs perceptions, opinions et pratiques à l’égard de la maladie d’Alzheimer.
Certaines spécificités de la maladie d’Alzheimer compliquent a priori son accompagnement par les professionnels concernés, dans le secteur sanitaire et médico-social : l’anosognosie, les troubles du comportement et de l’humeur et leur variabilité dans le temps rendent la prise en charge d’une personne malade d’Alzheimer imprévisible. À des stades plus avancés, les troubles de la communication limitent les échanges avec les professionnels.
Par ailleurs, plus que dans d’autres maladies chroniques, l’aidant familial occupe une place privilégiée dans l’accompagnement des malades atteints de la maladie d’Alzheimer : il devient, au fur et à mesure que la maladie évolue, l’interlocuteur principal des professionnels concernés et peut exprimer également des besoins d’accompagnement ou de prise en charge spécifiques liés ou non à l’aide apportée à leur proche malade.
Les aides à domicile présentent un niveau de formation plus faible que les autres catégories professionnelles, mais déclarent aussi moins de difficultés, ce qui s’explique sans doute par le niveau de dépendance des bénéficiaires.
Les aspirations des papy boomer
L’approche économique
Évolutions et perspectives des retraites en France. Rapport annuel du COR – Juin 2018, COR, 2018.
Le niveau de vie des retraités est actuellement supérieur à celui du reste de la population. Mais cet écart commence désormais à se réduire. Il devrait même s’inverser en défaveur des retraités dans les prochaines décennies.
F. Gleizes, S. Grobon, L. Rioux, « Niveau de vie et patrimoine des seniors : la progression au fil des générations semble s’interrompre pour les générations de seniors les plus récentes », France, portrait social, novembre 2018.
Par le passé, le niveau de patrimoine des seniors observé à un âge donné a progressé au fil des générations grâce à la conjoncture économique favorable et à l’augmentation des prix de l’immobilier. Toutefois, cette tendance semble s’interrompre pour la génération 1946-1950. À 65-69 ans, les ménages dont la personne de référence est née entre 1946 et 1950 ont le même montant moyen de patrimoine que les ménages dont la personne de référence est née entre 1941 et 1945.
J. Guedj, L. Broussy, A. Kuhn Lafont, Les personnes âgées en 2030. Etat de santé, démographie, revenus, territoires, modes de vie : portrait robot de la génération qui vient, Matières Grises, 2018.
La massification [du nombre de personnes âgées] s’appliquera à toutes les tranches de revenus et de niveaux de vie. Selon ces auteurs, le patrimoine mobilier et immobilier sera concentré chez les seniors, les rendant plus solvables que le reste de la population.
G. Malochet, « Le vieillissement démographique : quelles promesses économiques ? », Gérontologie et société, n° 145, 2013, pages 119 à 127.
Le vieillissement démographique est porteur de promesses économiques. Cet article cherche à en donner quelques illustrations originales tirées d’expériences étrangères. Il ne s’agit pas de dresser un nouveau bilan des perspectives offertes au développement des services à la personne, mais plutôt de montrer, exemples à l’appui, comment l’avancée en âge peut emporter avec elle une dynamique économique positive.
Une génération plus autonome ?
J. Guedj, L. Broussy, A. Kuhn Lafont, Les personnes âgées en 2030. Etat de santé, démographie, revenus, territoires, modes de vie : portrait robot de la génération qui vient, Matières Grises, 2018.
A travers sa première étude intitulée « Les personnes âgées en 2030 : portrait-robot de la génération qui vient », le Think Tank Matières Grises a voulu se concentrer sur ce que sera, demain, la nature des besoins de la population âgée. Un état des lieux indispensable au moment où s’ouvre un nouveau grand débat public sur le financement de la perte d’autonomie.
C. Gucher, « Pouvoir de l’usage et citoyenneté dans un contexte de compensation de la dépendance : les enjeux des conflits d’expertise », Gérontologie et société, n°143, 2012, pages 95 à 110.
La dépendance apparaît généralement comme incompatible avec l’expression de l’autonomie du sujet et plus encore avec une possible prise de pouvoir du bénéficiaire d’aides.
Cependant tant dans le secteur sanitaire que social, la rénovation des politiques publiques engagée depuis plus de 20 ans, a fait émerger un socle de droits de l’usager qui appelle la transformation des pratiques professionnelles pour une reconnaissance d’un usager acteur et citoyen. Nous nous proposons d’analyser ici dans le cadre du dispositif de l’allocation personnalisée d’autonomie (APA) les obstacles à l’avènement de ce statut et nous intéresserons aux conflits d’expertise savante et profane.
M. Levasseur, « Concordance entre besoins et interventions de participation des aînés recevant des services d’aide à domicile. Constats et défis d’une étude de cas réalisée au Québec » , Gérontologie et société, n°143, 2012, pages 111 à 131.
Une étude canadienne récente (2011-2012) a permis d’explorer la concordance entre les besoins et les interventions de participation d’aînés en perte d’autonomie recevant des services d’aide à domicile. Les besoins non satisfaits concernent principalement les activités sociales (responsabilités, relations interpersonnelles, vie communautaire et loisirs) et certaines activités courantes (condition corporelle, habitation, déplacements). Plusieurs constats permettent d’expliquer cette non-concordance qui limite la participation et l’empowerment des aînés fragilisés.
J.-P. Viriot-Durandal, Le pouvoir gris. Sociologie des groupes de pression des retraités, PUF, 2003.
Comment s’organise et se construit l’action collective des groupes de pression regroupant les retraités ? Le sujet explosif des retraites se résoudra par des décisions gouvernementales et des votes parlementaires influencés par l’intervention organisée et déterminée des retraités, considérés encore de nos jours comme des acteurs périphériques, mais dont le poids ne cesse d’augmenter.
Cet ouvrage examine l’engagement dans la société des personnes âgées et pour cela examine comment les nouvelles formes de retraite s’inscrivent dans les mutations sociologiques contemporaines et l’hypothèse d’une nouvelle génération de retraités correspondant à celle du baby-boom.
J.-P. Viriot-Durandal, G. Guthleben, « Le pouvoir d’être vieux », Gérontologie et société, n°102, 2002, pages 237 à 252.
La notion d’empowerment est ici appréhendée dans une approche de l’évolution historique de l’intervention de l’État et des structures collectives sur le champ gérontologique.
L’article propose de revisiter l’articulation entre les sociétés modernes et le vieillissement à travers la notion d’empowerment. Les retraités en tant que personne ou en tant que groupe social rencontrent aux différentes étapes de leur existence des injonctions sociales fortes qui balisent leurs statuts et leurs rôles sociaux. A travers des systèmes de prescriptions formelles (notamment juridique) et informelles se développe un mode de relation particulier aux personnes vieillissantes. La culture des âges qui façonne cet ordonnancement imprègne tous les compartiments de la vie en société qu’il s’agisse du champ social, médical, économique et politique. C’est précisément ce mode de relation [qui est interrogé] à travers un concept transversal dans lequel le pouvoir d’agir sur soi, sur son groupe social et plus largement sur son environnement, est remis au centre d’une éthique démocratique de la relation aux aînés.
Les aspirations de la population vis-à-vis de son vieillissement
Les seniors aujourd’hui en Europe. Se sentir utile pour bien vieillir. Ipsos, Fondation Korian, 2018.
Les résultats 2018, bien qu’en recul, restent positifs et traduisent l’état d’esprit des seniors d’aujourd’hui : ils souhaitent continuer à être acteurs de leur vie, à se sentir utiles. Pour eux, le moteur de l’utilité c’est avant tout l’indépendance et l’ouverture au monde grâce aux nouvelles technologies.
E. Alberola et al., Note de synthèse. Une autre maison de retraite est possible, CREDOC, septembre 2018.
Le moment où la perte d’autonomie et l’accroissement de la dépendance sont tels que l’on envisage l’entrée dans une structure d’accueil pour personnes âgées est un moment délicat et souvent douloureux pour les personnes concernées comme pour leurs proches. Qui prend l’initiative d’en parler et quand ? Comment la décision est-elle prise et par qui exactement ? Comment s’imagine-t-on la vie dans une telle structure quand on commence à l’envisager ? Prend-on le temps de s’y préparer ? Quel souvenir en garde-t-on quand on a connu quelqu’un qui y a vécu ? Que voudrait-on y changer pour améliorer la vie quotidienne de celles et ceux qui y résident ? Telles sont quelques-unes des questions auxquelles cette enquête, réalisée par le Crédoc pour Terra Nova, AG2R LA MONDIALE et le groupe Caisse des Dépôts, répond.
Comment les français se voient ils vieillir ? Enquête Ifop / Adhap Services, 2017.
Enquête nationale silver économie. Attentes de consommation des seniors et leurs aidants, AFNOR, décembre 2014.
S. Grobon, « Les ménages aisés envisageraient plus souvent de déléguer la prise en charge de leur proche parent dépendant », Dossiers Solidarité Santé, n°57, Drees, Décembre 2014.
Si l’un de leurs proches parents devenait dépendant, huit enquêtés sur dix souhaiteraient le maintenir à domicile. Mais cette opinion très majoritaire masque des différences selon que l’enquêté appartient aux personnes les plus aisées (les 20 % les plus riches) ou aux personnes aux revenus les plus faibles (les 20 % les moins riches). En effet, parmi les plus aisés, 23 % des enquêtés envisageraient un placement de leur proche dépendant en établissement, alors qu’ils ne seraient que 14 % parmi les moins aisés. Plus largement, parmi les plus aisées, six personnes sur dix envisageraient de déléguer la prise en charge de leur proche, soit en ayant recours à une institution, soit en finançant des aides à domicile, alors que parmi les moins aisées, trois personnes sur dix envisageraient ces solutions.
A. Franco, Vivre chez soi. Autonomie, inclusion et projet de vie, Rapport pour le Secrétariat d’État en charge des Aînés, juin 2010.
Ce rapport fait suite à une mission confiée par la secrétaire d’État aux aînés sur le « Vivre chez soi » à M. Alain Franco. Le rapporteur formule 18 mesures qui s’articulent autour de trois axes : améliorer le cadre de vie des aînés, faciliter l’accès aux technologies et services du « Vivre chez soi » et enfin accompagner la modernisation des services à la personne.
Celles-ci concernent l’État et ses partenaires publics (collectivités, agences, etc.), mais aussi des acteurs privés (opérateurs télécoms, fournisseurs de solutions domotiques, mutuelles ou bailleurs sociaux, etc.), et supposeront pour certaines d’entre elles un travail réglementaire interministériel et européen.
Weber A., « Dépendance des personnes âgées et handicap : les opinions des Français entre 2000 et 2005 », Étude et résultats, n°491, Drees, 2006.
La famille a encore une bonne place dans la prise en charge. L’hébergement en institution est encore largement envisageable. Ce baromètre comporte également un volet sur la prise en charge du handicap.
Les proches aidants
Les proches aidants : une question sociétale. Accompagner pour préserver la santé, Association française des aidants, 2016.
La santé des aidants est une thématique peu abordée et pourtant d’une importance primordiale. En effet, la santé de la personne malade passe souvent au premier plan et les aidants par surinvestissement et manque de temps mettent à l’écart leur propre santé. De plus, les aidants regrettent que les professionnels ne s’intéressent pas davantage à leur santé.
L. Trabut, J. Gaymu, « Habiter seul ou avec des proches après 85 ans en France : de fortes disparités selon les départements », Population et Sociétés, n°539, INED, Décembre 2016.
Au cours des dernières décennies, l’autonomie résidentielle des personnes très âgées s’est accrue. Elles vieillissent de plus en plus fréquemment chez elles, seules ou en couple, au lieu de cohabiter avec d’autres membres de la famille.
Le soutien des aidants non professionnels Une recommandation à destination des professionnels du secteur social et médico-social pour soutenir les aidants de personnes âgées, adultes handicapées ou souffrant de maladie chronique vivant à domicile, Ansem, 2014.
Les recommandations proposent des orientations et des pistes d’action aux professionnels de structures sociales et médico-sociales pour accompagner ou soutenir les aidants non professionnels des personnes âgées dépendantes, des personnes adultes handicapées et/ou des personnes adultes atteintes de maladies chroniques vivant à domicile.
V. Buthion, C. Godé, « Les proches-aidants, quels rôles dans la coordination du parcours de soins des personnes malades ? », Journal de gestion et d’économie médicales, n° 2014/7-8 (Vol. 32), 2014, pages 501 à 519.
La coordination des différentes tâches à accomplir au sein des équipes évoque une question fondatrice des théories du management et une préoccupation majeure pour le milieu médical. Dans ce domaine, la coordination est avant tout abordée comme une affaire de structures et de professionnels construisant des habitudes de travail devenant des « réflexes » au fil du temps. Pour autant, de nombreuses situations nécessitent une approche plus dynamique de la coordination, celle qui est « en train de se faire » et peut bousculer protocoles et structures. Il est intéressant d’adopter cette approche, dite « en pratique », de la coordination pour examiner la posture des proches, spécifique par rapport à celles des patients traités par les professionnels. Les proches représentent le tissu principal du soutien des personnes atteintes d’une maladie. Appelés « proches-aidants », ils sont conduits à devenir assistants de vie, soignants dans certaines circonstances particulières et/ou gardiens vigilants des signes de détérioration. Leur participation est indispensable à la coordination des parcours de soins des personnes malades. Leur rôle est pourtant peu étudié sous l’angle de la coordination « en pratique ». Au moyen des résultats d’une étude menée sur les soins de supports en cancérologie, cet article interroge les pratiques de coordination développées par les proches-aidants dans le parcours de soins des personnes malades. Intégrer les proches dans leur caractère ambivalent, à la fois acteurs aidants, mais également personnes touchées par les conséquences de la dégradation de la santé de leurs proches, est une étape fondamentale à un parcours de soins.
C. Bonnet, E. Cambois, C. Cases et al., « La dépendance : aujourd’hui l’affaire des femmes, demain davantage celle des hommes ? », Population et Sociétés, n°483, INED, Novembre 2011.
L’avancée en âge s’accompagne d’une augmentation des risques de perte d’autonomie, avec pour corollaire l’accroissement des situations de dépendance, nécessitant une aide. Du fait de leur surnombre, parce qu’elles vivent plus longtemps que les hommes et sont plus souvent qu’eux en situation de dépendance aux grands âges, les femmes sont aujourd’hui les principales bénéficiaires de l’aide à domicile. Elles sont également les principales pourvoyeuses d’aide au sein de la famille : ce sont essentiellement elles qui se mobilisent pour aider leurs parents et conjoint. Dans les décennies à venir, la population âgée va s’accroître et les hommes y seront plus nombreux parmi les dépendants et les aidants potentiels. Observera-t-on alors un rééquilibrage des rôles familiaux, et de quel type ? Le développement de l’aide professionnelle à domicile ? Une prise en charge individuelle ou collective de ces coûts ?
J. Gaymu, Équipe FELICIE, « Comment les personnes dépendantes seront-elles entourées en 2030 ? Projections européennes », Population et Sociétés, n°444, INED, avril 2008.
La population de personnes dépendantes âgées de 75 ans ou plus devrait augmenter de plus de 70% en Europe d’ici 2030 dans les conditions de santé d’aujourd’hui. Dans le même temps, la part dans cette population des personnes sans conjoint ni enfant devrait diminuer au profit des personnes ayant au moins un parent (enfant ou conjoint) pouvant éventuellement les aider. Les situations resteront contrastées entre les hommes et les femmes en situation d’incapacité, les chances pour les premiers d’avoir un conjoint auprès d’eux étant bien plus élevées que pour elles. La croissance de la part des personnes dépendantes très âgées, la masculinisation des aidants conjugaux et la survie plus fréquente de couples dont les deux membres seront dépendants feront grossir la population demandeuse d’une aide d’ordre professionnel.
Dans la majorité des cas, le surplus de population souffrant d’incapacités dans les trois décennies à venir sera composé de personnes ayant potentiellement des aidants familiaux. Toutefois, l’incertitude reste de mise sur leur mobilisation réelle (rapports de genre : plus d’aidants potentiels masculins).
J. Gaymu, C. Delbès, S. Springer, « Les femmes vieillissent seules, les hommes vieillissent à deux. Un bilan européen », Population et Sociétés, n° 419, janvier 2006.
En Europe, le mode de vie des personnes âgées de plus de 75 ans évolue depuis plusieurs décennies. Elles vivent de plus en plus fréquemment chez elles, en couple ou seules, au lieu de cohabiter avec des membres de leur famille. Mais les différences restent marquées entre le Nord et le Sud de l’Europe, et selon que l’on est un homme ou une femme, comme en témoigne une étude européenne inédite qui compare la situation dans neuf pays de l’Union.
Les intervenants professionnels
V. Lagandré et al., L’accompagnement des personnes âgées à domicile, Le Baromètre des emplois de la famille, n°27, Observatoire des emplois de la famille, 2019.
La vie à domicile demeure le mode de vie le plus répandu en France parmi les seniors, y compris aux âges les plus avancés. Parmi eux, nombreux sont ceux qui font le choix d’être accompagnés par un intervenant professionnel pour les aider dans l’entretien de leur domicile ou les accompagner dans les actes essentiels de la vie quotidienne. En 2017, plus d’un million de personnes âgées de 60 ans et plus sont particuliers employeurs d’un(e) employé(e) familial(e) ou d’un(e) assistant(e) de vie. Parmi elles, 4 particuliers employeurs sur 10 connaissent une situation de fragilité ou de perte d’autonomie.
Au travers du bilan des 10 dernières années, ce baromètre dresse un état des lieux de l’emploi à domicile auprès des personnes âgées, qu’elles soient en perte d’autonomie ou non. Alors que le nombre de particuliers employeurs progresse, les bénéficiaires de l’APA à domicile sont de moins en moins nombreux à recourir à l’emploi à domicile. Parallèlement d’autres formes d’aides moins visibles se développent : les aidants familiaux sont aujourd’hui plus de 4 millions en France à apporter une aide à des proches âgés.
V. Lagandré, M. Le Berre, Le vieillissement de la population. Une estimation des particuliers employeurs âgés et des besoins d’emplois à domicile à l’horizon 2040, Le Baromètre des emplois de la famille n°25, Observatoire des emplois de la famille, septembre 2018.
En constante progression depuis 25 ans, le vieillissement de la population n’est pas homogène sur le territoire français. Ce phénomène interroge la capacité des territoires à répondre aux besoins d’accompagnement à domicile qui vont s’accroître. Quels sont les départements dans lesquels la part des personnes âgées de 80 ans et plus va le plus progresser d’ici à 2040 ? Combien d’emplois à domicile faudra-t-il créer pour répondre à ces besoins croissants d’accompagnement à domicile ? Alors qu’aujourd’hui, 1,1 million de personnes âgées sont particuliers employeurs, combien seront-elles demain ?
C. Bedel, A. Touahria-Gaillard, M. Tocqueville, Étude sur les assistantes de vie formées au module « Aidant familial auprès d’un parent âgé » de la Branche professionnelle des salariés du particulier employeur, Observatoire des emplois de la famille, IPERIA L’Institut, Avril 2016.
L’ambition de ce travail est de mieux comprendre les difficultés spécifiques rencontrées par les assistantes de vie. Cette enquête a mis au jour des profils variés de salariées formées : qu’elles soient aidantes à titre personnel, qu’elles se projettent dans ce rôle ou bien qu’elles souhaitent mieux comprendre les problématiques des aidants de leurs employeurs, toutes ont souligné les grandes difficultés du rôle d’aidant familial et leurs besoins en formation. Les bénéfices de la formation professionnelle sur les plans psychologique et organisationnel ont occupé une large part des propos recueillis auprès des enquêtées, rencontrées sur deux territoires : les Hauts-de-France et la région Provence-Alpes-Côte d’Azur.
J.-F. Colin et al., Les métiers en 2022. Rapport du groupe Prospective des métiers et qualification, France Stratégie, Dares, avril 2015.
Ce rapport, Les métiers en 2022, montre que 800 000 postes par an seraient à pourvoir à l’horizon 2022. L’emploi continuerait de connaître une relative polarisation, avec une forte progression de l’emploi dans les métiers très qualifiés (principalement les métiers de cadres), une diminution du poids des ouvriers et employés qualifiés et une relative stabilité du poids des ouvriers et employés peu qualifiés, les créations d’emploi dans les métiers peu qualifiés d’aide à la personne et autres métiers de services (employés de l’hôtellerie-restauration, agents de gardiennage et de sécurité) compensant les destructions d’emplois d’ouvriers non ou peu qualifiés.
E. Meuret-Campfort, La qualité de l’aide au domicile des particuliers employeurs âgés, Observatoire des emplois de la famille, 2015.
La présente étude propose une réflexion sur ce que recouvre, pour les employeur.e.s âgé.e.s et leurs salarié.e.s, la notion de qualité de l’accompagnement au domicile privé.
À partir d’une enquête menée par entretiens auprès de particuliers employeurs âgés plus ou moins dépendants et d’assistant.e.s de vie, nous mettrons en exergue les critères de qualité qui se dégagent des discours des différents acteurs de cette relation de travail, et les conditions dans lesquelles la qualité de l’aide peut être garantie. Dans une première partie, nous reviendrons sur les principales recherches effectuées sur la qualité de l’aide au domicile des personnes âgées dépendantes afin de préciser la valeur ajoutée de notre étude. Une deuxième partie sera consacrée à la présentation de l’étude, sa problématique, sa méthodologie et la population enquêtée. En revenant sur les attentes des personnes âgées vis-à-vis de l’aide reçue et sur la manière dont elles apprennent à devenir employeur, nous verrons, dans la troisième partie, que la qualité est étroitement liée à la personnalisation de l’aide reçue, c’est-à-dire à la façon dont les assistant.e.s de vie répondent aux besoins des personnes âgées. La vulnérabilité de ces dernières, bien souvent passée sous silence, et le caractère évolutif de la perte d’autonomie, nécessitent une adaptation et une évolution de l’aide apportée, qui n’est pas automatiquement gage de précarité pour les salarié.e.s mais qui peut au contraire, dans certains cas, être source de valorisation au travail. Notre étude donnera à voir des relations de travail qui interrogent les relations hiérarchiques « classiques ». Enfin, dans la dernière partie du rapport, nous reviendrons sur le rôle central de deux acteurs dans la production de la qualité au sein du domicile : les structures mandataires et les proches aidants.
R. Marquier, « Les activités des aides à domicile en 2008 », Études et résultats, n°741, Drees, octobre 2010.
L’enquête menée en 2008 auprès des aides à domicile permet d’étudier la nature de leurs activités. Elle est complétée par l’évolution de l’activité perçue depuis deux ou trois ans.
Les aides à domicile constatent des changements dans leur activité : elles sont ainsi 42 % à déclarer que le nombre de personnes dont elles s’occupent a augmenté (13 % déclarant l’inverse), 40 % à dire de même pour la fréquence des interventions chez les personnes (contre 9 %) et 34 % que la durée des interventions a augmenté (contre 13 %).
68 % des aides à domicile déclarant avoir remarqué des changements perceptibles dans l’activité ajoutent que ceux-ci sont en partie dus au fait que les personnes aidées ont un état de santé qui s’est dégradé ou sont plus dépendantes qu’auparavent.
54 % des aides à domicile déclarent que la nature de leur activité à changé. Pour 40 % d’entre elles, elles ne s’occupent plus du même type de personnes. 52 % des aides ayant perçu des changements déclarent avoir acquis des compétences nouvelles. Elles se sont spécialisées.
Pour 48 % d’entre elles, le degré d’exigence des personnes aidées et de leur famille a augmenté.
L’évolution des politiques sociales
L’évolution du regard sur la perte d’autonomie et sa prise en charge
C. Capuano, F. Weber, « La tierce personne : une figure introuvable ? L’Incohérence des politiques françaises de l’invalidité et de la perte d’autonomie (1905-2015) », Revue d’histoire de la protection sociale, n°8, 2015, pages 106 à 130.
Retracer l’histoire des politiques des incapacités au travail (invalidité) et au quotidien (perte d’autonomie) en France depuis 1905 montre les hésitations du législateur entre un régime causaliste (où les prestations dépendent des causes des incapacités) et un régime finaliste (où elles dépendent des besoins). La barrière des 60 ans instaurée à partir de 1997 entre les personnes qui dépendent d’une aide humaine pour vivre au quotidien, selon leur âge ou la date d’apparition de leurs incapacités, mêle une logique de revenus (liés à l’invalidité avant 60 ans et à la retraite après 60 ans) à la question de la tierce personne, dont la figure émerge pour de simples raisons de réduction des coûts pour la collectivité. L’article invite à dépasser les questions budgétaires et la nouvelle conceptualisation des droits des personnes handicapées en termes de droits de l’homme pour mieux appréhender les conséquences de ces politiques sur les personnes avec incapacités elles-mêmes et sur leur famille, mais aussi sur certains professionnels de l’aide quotidienne.
J.-C. Henrard, « Des politiques vieillesse ségrégatives à une prestation universelle d’aide à l’autonomie », Gérontologie et société, n°145, 2013, pages 179 à 189.
La création d’un nouveau droit social universel de compensation de la perte d’autonomie avec un système de prestations médicosociales au long cours est aujourd’hui nécessaire pour corriger 50 ans de politique vieillesse d’action sociale qui ont abouti à un enfermement des personnes âgées de 60 ans et plus ayant perdu leur autonomie dans un dispositif ségrégatif peu efficace et injuste par rapport aux personnes handicapées âgées de moins de 60 ans.
Le domicile
E. Llobet, M. Petit, Les enjeux du vieillissement de la population. Ehpad hors les murs et domicile connecté, Generacio, Mixing Generations, 2018.
Ce rapport a pour objectif d’apporter une vision globale des enjeux liés aux thèmes de « l’Ehpad hors les murs » et du « domicile connecté », en allant au-delà des chiffres et des statistiques actuellement partagés par les acteurs grâce à l’apport d’une vision sociologique et territoriale.
L. Mauro, « Dix ans d’hospitalisation à domicile (2006-2016) – Un essor important, en deux temps », Les Dossiers de la Drees, n°23, Drees, 2017.
En 2016, 313 établissements coordonnent des prises en charge d’hospitalisation à domicile (HAD), contre 170 en 2006. En dix ans, l’activité réalisée a plus que doublé (passant de 1,9 million à 4,9 millions de journées), tout comme les capacités de prise en charge : le nombre de patients pouvant être hospitalisés à domicile simultanément est passé de 6 900 à 16 300. Le taux de recours national a également augmenté et s’établit à 20 patients par jour pour 100 000 habitants en 2016 (8 en 2006).
En France, l’HAD s’est développée d’abord par une augmentation du nombre d’établissements jusqu’en 2011. Le nombre d’établissements se stabilise ensuite et la croissance passe alors par l’augmentation régulière des capacités et de l’activité des établissements déjà installés.
L’HAD reste dominée par les secteurs privé à but non lucratif et public, mais la place du secteur privé à but lucratif progresse nettement : il concentre 15 % de l’activité en 2016, contre 4 % dix ans plus tôt. Les prises en charge en HAD se modifient aussi avec le temps. Les soins liés aux pansements complexes (plaies cicatrisant mal, ulcères variqueux, escarres, etc.) deviennent peu à peu le principal motif de prise en charge, devant les soins palliatifs. L’âge moyen des patients augmente et les durées de séjours s’allongent. En dix ans, la part de l’HAD dans l’hospitalisation complète de court et moyen séjour a plus que doublé, passant de 2 % à 5 %.
B. Ennuyer, Repenser le maintien à domicile. Enjeux, acteurs, organisation, Dunod, 2014.
Depuis 1962 et le rapport Laroque, le maintien à domicile est l’objectif prioritaire de la « politique de la vieillesse » puisqu’il correspond au souhait de la majorité des personnes âgées concernées. Pourtant, comme la Cour des comptes l’a mis en évidence en 2005, aucune politique publique cohérente n’a véritablement été mise en place en France.
Ce livre définit et retrace les politiques du maintien à domicile, pointe leurs limites, fait un point sur la situation actuelle. Il propose des pistes prospectives dans lesquelles il met en garde contre une approche irréfléchie des nouvelles technologies à domicile.
Une société inclusive
Principes de la société inclusive
Démarche prospective du conseil de la CNSA. Chapitre 1 : Pour une société inclusive, ouverte à tous, CNSA, 2018.
Le Conseil de la CNSA a défini les principes d’une société inclusive, ouverte à tous et identifié des repères caractéristiques d’une réponse adaptée à tous les citoyens quels que soient leur âge, leur handicap ou leur état de santé. Ces repères ont vocation à nourrir chaque étape de la transformation vers une société inclusive, ouverte à tous.
Une société inclusive reconnait toutes ses composantes. La personne y est centrale.
Dans une société inclusive, le lieu où la personne élit domicile, « le chez-soi » détermine sa capacité à vivre au cœur de la société.
Dans une société inclusive, c’est la société qui s’adapte aux singularités de la personne, à ses différences en aménageant et en faisant évoluer son environnement pour faciliter les accès géographique, physique et financier à tous les citoyens.
Une société inclusive l’est sur tout le territoire. Les spécificités et les déterminants historiques, géographiques, démographiques (…) des territoires sont pris en compte dans la construction des politiques de protection sociale. À l’instar de la démarche « une réponse accompagnée pour tous », elles ne peuvent se concevoir sans l’implication des parties prenantes territoriales qui construisent et adaptent, en continu, les réponses aux aspirations et aux attentes des personnes âgées et en situation de handicap.
Une société inclusive lutte contre les stigmatisations, les discriminations.
Une société inclusive anticipe, construit et adapte, à partir de l’existant, les modèles pertinents pour demain.
Libre choix et prise de risque
C. Piguet et al. « Vivre et vieillir à domicile, entre risques vitaux et menaces existentielles », Habiter chez soi jusqu’au bout de sa vie, Gérontologie et société, n°152, 2017, pages 93 à 106.
Vivre seule avec d’importantes limites fonctionnelles amène la personne âgée à s’organiser – pratiquement et mentalement – pour se ménager une vie quotidienne en accord avec ses souhaits. Les efforts sont continus, autant pour juguler la douleur physique que pour faire face à la solitude et à la finitude. Cet article s’appuie sur 20 entretiens menés avec des personnes de plus de 80 ans domiciliées dans le canton de Vaud (Suisse) et bénéficiant des services d’aide et de soins à domicile. Les situations concrètes donnent à voir ce que l’« habiter et vieillir » seule à domicile suppose de ressources fonctionnelles et d’astuces, de stratégies pratiques et de raisonnements intimes. En filigrane, les récits évoquent la solitude et l’intégration de la finitude.
Les considérations développées sont abordées sous deux angles : la vie qui se déploie entre ses « quatre murs », et habiter son environnement « hors de ses murs ». Nous posons une distinction entre risques vitaux et menaces existentielles, et observons que la prévention des premiers est subordonnée au souci de maintenir à l’écart les secondes.
La démarche d’enquête inspirée de l’« entretien d’explicitation » ouvre des perspectives de renouvellement du regard pour les soins et l’aide à domicile.
D. Argoud, « Les politiques du libre choix : vers la fin du politique ? », Gérontologie et société, n°131, 2010, pages 53 à 61.
Dans l’ensemble des pays européens, les politiques publiques ont intégré l’idée du libre choix pour l’usager. Cette orientation est considérée comme un progrès notamment dans les pays où l’offre était très monolithique. Néanmoins les politiques du libre choix peuvent être interprétées comme un retrait du politique dont la responsabilité se limite aujourd’hui à développer et diversifier les équipements et services pour personnes âgées.
Guide de l’habitat inclusif pour les personnes handicapées et les personnes âgées, CNSA, 2017.
Plus de 200 personnes ont participé à la première journée nationale de l’« habitat inclusif » pour échanger autour de leur(s) expérience(s). La Direction générale de la cohésion sociale, la Direction de l’habitat, de l’urbanisme et des paysages et la CNSA y ont diffusé un guide d’aide au montage de projets.
La secrétaire d’État chargée des Personnes handicapées, Sophie Cluzel, a ouvert cette première journée nationale en rappelant que le développement de l’habitat inclusif était l’un des objectifs de la feuille de route que le gouvernement lui avait confiés.
L’habitat inclusif pour les personnes en situation de handicap : modalités de mise en commun de la prestation de compensation du handicap, DGCS, 2016.
Le ministère des Affaires sociales a publié une note sur la prestation de compensation du handicap. Elle rappelle que la PCH peut être mise en commun par plusieurs allocataires. Cette mutualisation facilite le montage de projets d’habitat partagé.
Les conséquences des politiques publiques pour les personnes en situation de handicap
Les politiques du handicap
P. Mouiller, Repenser le financement du handicap pour accompagner la société inclusive, Sénat, 2018.
Le rapport montre qu’on est passé d’une logique de création de places à une nouvelle approche inclusive. Il prône de mettre fin aux cloisonnements engendrés par la coupure enfants/adultes car cette frontière serait un puissant frein à l’évolution vers la recomposition de l’offre. Sur la question du vieillissement, la frontière des 60 ans est interrogée et le rapport préconise de réfléchir à un modèle de foyer d’accueil spécifique pour les personnes handicapées vieillissantes. Il explique longuement comment il est possible de construire des parcours individualisés centrés sur les besoins. Pour favoriser ce virage inclusif, il faut aller vers une mutualisation de la PCH.
M. Bresson, « L’intervention à domicile dans le champ du handicap : déclin de l’institution ou nouveaux arrangements institutionnels ? », In I. Puech, A. Touahria-Gaillard, L’accompagnement du handicap à domicile. Enjeux moraux, sociaux et politiques, PUG, 2018, pages 25-40.
L’article fait un récit historique des politiques de désinstitutionnalisation jusqu’à l’affirmation d’une politique du handicap inclusive, dans les années 2000. L’auteure souligne que l’institution « vient à domicile » et rend nécessaire une coordination entre les différents acteurs du domicile.
Les populations de personnes handicapées
S. Bressé, I. Puech, Qui sont les particuliers employeurs en perte d’autonomie et leurs salariés ?, Observatoire des emplois de la famille, 2011.
L’emploi entre particuliers apporte une réponse adaptée aux besoins spécifiques des personnes en perte d’autonomie qui souhaitent vieillir à domicile, accompagnées par un salarié qu’elles ont choisi. C’est ce que montre l’étude publiée par la FEPEM, avec le soutien financier de la CNSA et de la DGCS.
En France, la place de l’emploi direct dans le champ de l’accompagnement à domicile des personnes dépendantes fait l’objet d’une vive opposition idéologique. Frappé d’illégitimité ou simplement nié, ce modèle d’emploi fait l’objet de peu d’études scientifiques, alors que plus de 1,1 million de personnes âgées sont particuliers employeurs.
C’est la raison pour laquelle l’Observatoire des emplois de la famille s’est lancé, en 2011, dans une étude quantitative visant à mieux identifier qui sont les particuliers employeurs en perte d’autonomie et leurs salariés.
Cette étude repose d’une part, sur l’exploitation statistique des données administratives de l’Agence Centrale des Organismes de Sécurité Sociale (ACOSS) relatives aux particuliers employeurs ; et d’autre part, sur l’enquête menée en 2008 par la Direction de la recherche, des études, de l’évaluation et des statistiques (DREES), auprès d’un échantillon représentatif d’intervenantes au domicile de personnes fragilisées.
L’analyse croisée de ces deux populations est inédite. Elle interroge la place et la spécificité de l’emploi direct dans l’activité d’aide au domicile des personnes dépendantes.
H.-J. Stiker, Les Métamorphoses du handicap de 1970 à nos jours, PUG, 2009.
À la manière dont on parle de la question sociale, il est légitime de parler de la question du handicap, tant elle comporte d’enjeux fondamentaux pour les individus et la société. La traversée des quarante dernières années le montre en abondance dés lors qu’on ne se contente pas de suivre les événements, qu’ils soient législatifs, institutionnels, médiatiques ou juridiques, à leur seul plan factuel.
En analysant la condition des personnes handicapées, et en s’attardant sur certaines affaires qui ont remué l’opinion publique, on rejoint les grands problèmes humains de la souffrance, de la reconnaissance mutuelle, du respect, de la lutte pour la vie épanouie, du droit à la solidarité, de l’expression de la sexualité. En scrutant les batailles théoriques, la notion de handicap se révèle complexe et riche, et finit par devenir un paradigme social général, à discuter. Des horizons nouveaux s’ouvrent grâce aux mouvements des personnes handicapées qui se sont levées pour prendre la parole en leur nom propre.
Le développement des technologies, comme l’influence des instances européennes, invitent à penser des rôles et des statuts inédits. Le parcours proposé, de l’avant 1975 à l’après 2005, deux références législatives importantes, constitue une sorte d’histoire contemporaine anthropologique qui met à jour les métamorphoses, c’est-à-dire les changements d’aspects et de caractères, d’une réalité qui renvoie au défi d’être singulier avec les autres.
Les handicaps lourds
J.-P. Marty, V. Resch, « La population lourdement handicapée à domicile dans le département du HautRhin : besoins et attentes », Notes et documents n° 57, CREAI Alsace, 2000, pages 1 à 7.
Il s’agit du résumé d’une étude destinée à repérer les besoins non couverts des adultes handicapés lourds à domicile et de réfléchir à des solutions nouvelles ou complémentaires.
Les personnes handicapées vieillissantes à domicile
H. Blanchard, B. Mortier, « Personnes handicapées vieillissantes : pistes pour dépasser un impensable », Le Sociographe, n° 52, 2015, pages 85 à 94.
Il y a 10 ans paraissait la loi du 11 février 2005 pour l’égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées. Notamment parce qu’il semble impossible de déconstruire les représentations sociales que l’on se fait de la personne handicapée, de la personne âgée, de la personne handicapée vieillissante, on mesure aujourd’hui que l’action publique ne leur accorde pas une pleine et entière reconnaissance.
Il y a quelque indignité à laisser pour compte cette catégorie de population, un large chantier est ouvert pour y remédier, le rapport Gohet (2013) est un juste préalable à cette dynamique. Changer les représentations pour changer les formations des soignants et des travailleurs sociaux et faire évoluer les pratiques, voilà ce que, pour le moment, nous ne parvenons pas à penser.
P. Gohet, L’avancée en âge des personnes handicapées. Contribution à la réflexion. IGAS, 2013.
Ces documents résultent des travaux du groupe installé par les ministres chargées des personnes handicapées et des personnes âgées en 2013.
Ils constituent un outil de travail pour la mise en place rapide d’une politique globale, concrète et concertée, ainsi que pour la réalisation d’un processus de sensibilisation du public et de mobilisation des acteurs concernés.
L’handiparentalité
B. Coppin, « Être parent et en situation de handicap : des idées reçues à quelques réalités », Reliance, n° 26, 2007, pages 88 à 96.
Cet article, issu d’une recherche conduite en 2004 auprès de 683 familles dont l’un au moins des parents est porteur d’une déficience intellectuelle, apporte des éléments de connaissance susceptibles d’aider les familles et les professionnels à accompagner, le cas échéant, ces parents. Les données recueillies suggèrent assez fortement que ces personnes ont construit des familles et développé des pratiques de parentalité proches des pratiques ordinaires. Les familles de parents avec une déficience intellectuelle ne diffèrent pas qualitativement du lot commun.
B. Azéma, N. Martinez, « Les personnes handicapées vieillissantes : espérances de vie et de santé ; qualité de vie. Une revue de la littérature », Revue française des affaires sociales 2005/2, pages 295 à 333.
Les personnes en situation de handicap, quelle qu’en soit l’origine, présentent aujourd’hui un accroissement très significatif de leurs espérances de vie. Cette nouvelle longévité s’inscrit dans le contexte d’un allongement généralisé de l’espérance de vie des populations des pays développés. Elle est le fruit des politiques sanitaires et sociales volontaristes, du changement des représentations sociales du handicap. Cet article reprend les données d’espérance de vie (déclinées par type de handicap) ainsi que quelques données de morbidité et de mortalité de problématiques spécifiques (trisomie 21, femmes handicapées, cancer et santé mentale…). D’autres aspects sont également abordés telle la problématique d’un vieillissement précoce ou spécifique autour de la question des travailleurs handicapés vieillissants. De fait, hormis pour certains contextes particuliers tels la trisomie 21, les affections génétiques ou les handicaps moteurs lourds, le vieillissement des personnes handicapées apparaît superposable à celui de la population générale. Les personnes handicapées vieillissantes à leur domicile, hors aides institutionnelles, soulèvent des problèmes complexes. Cette nouvelle longévité accentue la visibilité des personnes en situation de handicap. Elle conduit à un véritable changement de paradigme dans les représentations sociales, les pratiques professionnelles et les politiques sanitaires et sociales.
Les enfants en situation de handicap
C. Desjeux, « L’accompagnement des enfants et adolescents en situation de handicap par les Services d’aide et d’accompagnement à domicile (saad) en France : une réalité inexplorée », Vie sociale, n°17, 2017, pages 81 à 93.
Cet article montre que les saad sont souvent méconnus, oubliés ou financièrement peu accessibles pour l’accompagnement des personnes en situation de handicap, encore plus lorsqu’il s’agit d’accompagner des enfants ou adolescents en situation de handicap. Que l’on soit un acteur du sanitaire ou du médico-social, les services d’aide et d’accompagnement à domicile sont l’une des chevilles ouvrières de nos politiques publiques. Le maintien à domicile, le retour à domicile, l’accessibilité à la citoyenneté, le repérage de la fragilité, etc. sont autant de situations où les intervenants du domicile sont en première ligne pour accompagner, alerter, soutenir et/ou pallier les manques de ressources sur certains territoires.
L. Debrach et al., Les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap, ORS et CREAI Limousin, 2015.
L’Agence Régionale de Santé du Limousin a souhaité faire le point sur les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap et étudier les répercussions du handicap sur leur vie professionnelle, familiale et sociale ainsi que sur leurs relations de couple. Elle a confié à l’Observatoire Régional de la Santé (ORS) et au Centre Régional d’Etudes, d’Actions et d’Information en faveur des personnes en situation de vulnérabilité́ (CREAI) le soin de conduire une étude répondant à cette problématique.
B. Trémaud, A. Weill, L’aide à la personne destinée aux enfants et adolescents en situation de handicap et à leurs parents, Handéo, 2014.
Mal informés, mal traités, fatigués de mener des combats incessants pour faire valoir leurs droits et ceux de leurs enfants à vivre dans la société à égalité avec les autres familles et les autres enfants, les parents veulent être enfin entendus. C’est l’enseignement de cette enquête qui confirme le désarroi et souvent la colère des parents d’enfants handicapés.
Les parents font face à des obstacles majeurs sur leur parcours et celui de leurs enfants, notamment dans l’accès à la PCH.
L’accompagnement
A. Touahria-Gaillard, Expériences vécues de particuliers employeurs en situation de handicap, Observatoire des emplois de la famille, 2015.
Cette enquête qualitative se propose de saisir les expériences vécues des particuliers employeurs et de leurs salariés pour mieux comprendre ces relations et ces enjeux spécifiques.
Le premier temps de l’étude s’attachera à comprendre la construction des politiques sociales et à montrer dans quelle mesure ces politiques induisent des expériences vécues du handicap différenciées selon les territoires. Dans un deuxième temps, nous nous intéresserons aux formes, aux contenus et conséquences de la « carrière» de particulier employeur en incapacité motrice majeure, en réduisant la focale sur les méthodes de recrutement, la question de la formation, de la bonne distance à adopter entre employeurs et salariés et en envisageant les coûts induits par l’emploi direct.
Nous conclurons sur les enjeux et les incidences individuelles et sociales de l’emploi direct au domicile de l’employeur.
H.-J. Stiker, J. Puig, O. Huet, Handicap et accompagnement. Nouvelles attentes, nouvelles pratiques, Dunod, 2014.
« Qu’est-ce qu’accompagner une personne en situation de handicap ? » Question hantée et comme saturée par cette autre question : « Qu’est-ce que bien accompagner une personne en situation de handicap ? » Question plus éthique que technique.
Le bon accompagnement ne peut être que celui jugé tel par les intéressés, seuls légitimes pour finalement décider de ce qui peut ou non être appelé accompagnement. Le bon accompagnement, n’est-il pas, au fond et simplement, l’accompagnement tout court ? Car s’il n’est pas par nature bon il disparaît pour laisser place à un autre type de relation reléguant la personne en situation de handicap dans un statut d’objet pris en charge.
Articulé selon trois axes, l’ouvrage :
- explore le champ de l’accompagnement, repère les logiques qui sous-tendent les discours sur l’accompagnement et explique la fortune récente de cette terminologie ;
- propose, après avoir approfondi quelques notions clefs, des déclinaisons ordonnées de ce que signifie être compagnon sans confondre cette relation avec une multitude d’autres ;
- pose la question de l’enseignement de l’accompagnement car l’accompagnement des personnes en situation de handicap est non seulement un contenu d’enseignement mais d’abord et avant tout un art à transmettre.
J.-S. Eideliman, S. Gojard, « La vie à domicile des personnes handicapées ou dépendantes : du besoin d’aide aux arrangements pratiques », Retraite et société, n°53, 2008, pages 89 à 111.
La question du maintien à domicile de personnes handicapées ou dépendantes est ici abordée à partir d’une analyse secondaire de l’enquête « Handicap – Incapacités- Dépendance » menée par l’Insee en 1999 auprès de personnes vivant en domicile ordinaire. Nous cherchons à comprendre les conditions d’une mobilisation familiale et le recours à des professionnels de l’aide.
Pour l’ensemble des personnes confrontées à d’importantes difficultés quotidiennes, quatre formes d’arrangements pratiques émergent, selon le type d’incapacités et la place dans la structure familiale : l’autonomie domestique – situation où l’absence d’aidants déclarés peut s’interpréter comme le résultat d’une réorganisation interne au ménage –, l’aménagement – situation où l’ancienneté des incapacités permet de se passer d’aide humaine –, la dépendance – situation où les personnes âgées ne restent à domicile qu’avec le recours à des aidants professionnels – et le handicap – situation où des personnes bénéficiant d’une reconnaissance officielle de leur handicap sont prises en charge par leur famille. Alors que les deux derniers types d’arrangements correspondent peu ou prou aux cibles des politiques sociales de la vieillesse et du handicap, les deux premiers désignent des situations où les individus ne déclarent pas d’aide humaine ; leur interprétation suppose d’avoir repensé les notions de besoin d’aide et d’aidants.
La co-construction des réponses à l’autonomie
Rencontres scientifiques de la CNSA 21 novembre 2018, « mieux mobiliser les savoirs des personnes en situation de handicap et leurs proches », CNSA, 2018.
Réunissant des intervenants aux profils variés (chercheurs, professionnels, personnes en situation de handicap…), les cinquièmes rencontres scientifiques de la CNSA, organisées les 17 et 18 octobre, portaient sur la mobilisation des savoirs expérientiels au profit de l’accompagnement des personnes et des politiques.
D. Voilmy, « Les living labs et la conception participative : l’exemple d’ActivAgeing » In Les gérontechnologies, mythe ou réalité ?, Retraite et société, n°75, Décembre 2016, CNAV (Caisse nationale d’assurance vieillesse), pp 125-136.
Le living Lab ou laboratoire vivant est un concept créé pour soutenir le processus de développement de nouvelles technologies centrées sur l’utilisateur. Il fonctionne avec des expérimentations en conditions réelles qui impliquent les usagers. Ainsi, sont impliqués dans l’équipe projet, dès la phase de démarrage, les techniciens et les concepteurs, mais aussi l’utilisateur final et les experts de son quotidien (sociologue, soignant, ergothérapeute…). Tous participent à la conception, la réalisation, l’expérimentation, la résolution des problèmes.
« Le gérontopole d’Auvergne Rhône-Alpes et son living Lab », In Recherche sur le vieillissement, n° 14, Octobre 2018.
Fondé en 2012 par la Ville de Saint-Étienne, le CHU de Saint-Étienne, l’Université Jean Monnet, la Mutualité française Loire Haute-Loire et la Caisse autonome nationale de Sécurité sociale des Mines, le Gérontopôle Auvergne Rhône-Alpes (AURA) est tout à la fois un projet de territoire, de développement économique et social, et un pôle d’excellence en matière médicale et de recherche scientifique.
Les transformations liées aux nouvelles technologies
L’introduction des NTIC dans le travail
S. Benhamou, L. Janin, Intelligence artificielle et travail, France stratégie, 2018.
Ce rapport tente un éclairage des débats suscité par les transformations du travail par le développement de l’intelligence artificielle – entendue comme l’ensemble des technologies visant à réaliser par l’informatique des tâches cognitives traditionnellement effectuées par l’humain – en étudiant ses applications dans trois secteurs : transport, bancaire et santé.
L’analyse porte entre autres sur la transformation des tâches et des qualifications dans ces secteurs et notamment appliqué dans le domaine médical : le traitement des tâches répétitives ou élémentaires, qui par ailleurs peut pousser à une plus grande spécialisation, et l’assistance à la prise de décision.
A. Mauroux, « Quels liens entre les usages professionnels des outils numériques et les conditions de travail ? », Dares Analyses n°029, juin 2018.
En constante progression depuis la fin des années 1990, l’usage des outils informatiques, messageries et réseaux continue de se généraliser dans le quotidien d’une majorité de salariés, s’accompagnant de modifications notables sur leurs conditions de travail.
« La digitalisation des services à la personne. Une opportunité pour les associations de l’aide et des soins à domicile ? » Note d’actualité européenne, Chorum, juin 2017.
Cette note permet de faire un point synthétique sur l’intégration des nouvelles technologies dans le secteur de l’emploi à domicile : leur rôle dans le maintien à domicile et l’inclusion sociale des personnes en perte d’autonomie. La réflexion est toutefois très axée sur l’application aux services prestataires et ne peut être appliquée à l’emploi direct pour une large part.
Les NTIC au service des personnes âgées
M. Lie, K. Brittai, « Technologie et confiance. Le point de vue des personnes âgées sur un système de télésurveillance à domicile », In Les gérontechnologies, mythe ou réalité ?, Retraite et société, n°75, CNAV (Caisse nationale d’assurance vieillesse), 2016, pages 49 à 72.
L’étude du système de télésurveillance à domicile postule que la sécurité est liée à la notion de confiance : et examine pour cela le sentiment de sécurité de la personne âgée en général, puis, grâce aux relations avec les proches et les personnes de confiance (« le système SHeL nécessitant la participation des membres de la famille ») et acceptent que les membres de leur famille aient accès aux informations concernant leurs déplacements chez eux, ou bien restreignent cette intrusion dans leur intimité. Enfin, il étudie la relation de confiance avec les institutions et les sociétés privées.
« Robots émotionnels pour les personnes souffrant de maladie d’Alzheimer en institution », NPG Neurologie – Psychiatrie – Gériatrie, volume 14, Issue 82, août 2014, pages 194-200.
Le développement de robots à destination des personnes âgées est en plein essor, en particulier les robots de réhabilitation et les robots « sociaux » et « compagnons ». Cette revue de littérature, se focalise sur les robots compagnons, conçus pour interagir avec les humains à plusieurs niveaux.
Les études ont montré l’utilité de ces robots dans la prise en charge des personnes âgées atteintes d’une démence. Ces robots améliorent la communication, l’interaction sociale, le bien-être et diminuent les troubles du comportement. Les indications, les limites et les aspects éthiques sont discutés dans l’utilisation de ces robots au sein d’une prise en charge globale des personnes atteintes d’une démence.
Aspects éthiques : Des auteurs se sont demandés si les robots ne faisaient que compléter l’action des professionnels dans la prise en charge des personnes ou les remplaçaient auprès d’elles. Les robots émotionnels pourraient progressivement prendre en charge les personnes à la place des professionnels entraînant une réduction voire une disparition des contacts sociaux des personnes prises en charge. Les auteurs recommandent que ces robots soient utilisés dans le cadre d’une prise en charge globale.
J.-P. Collos, C. Delomier, « Usage et non-usage des objets communicants dans le cadre du maintien à domicile. La relation des personnes âgées avec les TIC », In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 41 à 55.
Les objets intégrant des TIC proposent de suppléer les déficiences des personnes âgées dépendantes maintenues à domicile, de les aider dans leur quotidien, de sécuriser leur environnement, d’informer et de rassurer leur entourage. La recherche « usage et non-usage des objets communicants » tente de comprendre les rapports que les personnes âgées entretiennent avec les objets qui les entourent, plus particulièrement avec les objets dits communicants. Le présent article aborde certains des points traités dans cette recherche : la nature de l’objet communicant pour les personnes âgées, l’importance du lien social dans le rapport de l’individu à l’objet et la relation de l’individu à l’objet à partir des expressions objet chaud et objet froid.
C. Gusher, Technologies du « bien vieillir et du lien social » : questions d’acceptabilité, enjeux de sens et de continuité de l’existence – la canne et le brise-vitre, In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 27 à 39.
Le développement des « technologies de la santé et de l’autonomie à domicile » s’inscrit dans une volonté politique d’apporter aux systèmes d’aide et de soins existants des compléments technologiques, susceptibles de favoriser le « vivre chez soi », conformément aux attentes des personnes âgées. Cependant l’acceptation et l’appropriation de ces technologies par les vieilles personnes font encore problème. Cet article se propose d’analyser les enjeux et les conditions de l’acceptabilité des NT au regard des « épreuves » de la vieillesse.
B. Quentin, Le géronmonde technologique est-il vraiment accueillant ? In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 171 à 182.
Les gérontechnologies ne doivent pas être envisagées trop naïvement. Elles peuvent certes apporter une aide précieuse tant aux personnes âgées qu’aux aidants à domicile. Mais elles peuvent aussi tendre à enfermer les personnes âgées dans un monde à part, un « géronmonde » fait sur mesure. L’article vise à exhiber des sous-entendus masqués et part d’usages technologiques concrets pour montrer l’ambivalence de ce phénomène de notre temps.
L. Ben-Ahmed, Quelles valeurs pour s’orienter dans les questions éthiques des gérontechnologies ?, In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 183-193.
Afin de se doter des outils nécessaires permettant d’aborder les questions éthiques que posent les gérontechnologies, il est nécessaire de s’interroger sur leur valeur. La notion de valeur va dans un premier temps se déployer comme le résultat d’une évaluation concernant l’efficacité de l’outil technologique dans un contexte particulier. Ce contexte en s’étendant du particulier au domaine politique et social va déplacer la question de la valeur. De l’évaluation de l’efficacité technologique, nous allons passer aux principes éthiques qui sous-tendent l’utilisation des gérontechnologies. La voie du care va alors s’imposer comme une solution permettant de définir la valeur des technologies pour l’autonomie.
P. Dreyer, A. Saint Laurent, Nouvelles technologies et sécurité dans l’habitat, In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 57 à 62.
Pour faire face aux grandes évolutions démographiques, le plan d’action des fédérations Agirc et Arrco 2009-2013 se déploie dans trois grandes orientations, communes à toutes les institutions de retraite complémentaires (IRC). La première concerne le développement de la prévention. La seconde travaille à prolonger l’autonomie des personnes âgées et handicapées au domicile. La dernière accompagne la perte d’autonomie au sein des structures collectives. C’est dans le cadre de la seconde orientation que la direction de l’action sociale a conduit une étude sécurité habitat où les nouvelles technologiques ont toute leur place. Bilan contrasté et instructif de la compréhension des besoins par les différents acteurs.
E. Rumeau, V. Chirié, Autonom@dom. Bouquet de services d’aides humaines et techniques pour la santé à domicile et l’autonomie, In Technologies et avancée en âge, Gérontologie et société n°141, 2012, pages 129 à 145.
Autonom@Dom est le démonstrateur d’un bouquet de services d’aides humaines et techniques pour la santé à domicile et l’autonomie en réponse à l’appel à projets. Santé n° 2. Cette plateforme intégrée, sanitaire et médico-sociale, fonctionnant 24h/24 et 7j/7, se propose de défragmenter et de décloisonner l’organisation et les offres sanitaires et médico-sociales afin de réduire les ruptures dans les parcours de soin et de santé des personnes en perte d’autonomie et/ou porteuses de pathologies chroniques. Autonom@Dom devra, par une évaluation pluridisciplinaire, répondre à quatre questions : quels optima d’organisation et d’offres ? Permet-il d’éviter des hospitalisations inutiles ? Favorise-t-il le retour rapide et/ou le maintien à domicile ? Quelles évolutions sont nécessaires dans l’allocation des ressources de santé pour créer un modèle économique pérenne ?
Maintien à domicile des personnes fragiles, Rapport d’étonnement de l’atelier, IHEST, 2011-2012.
La question posée dans l’atelier maintien à domicile des personnes fragiles, était celle du « cinquième risque » : la dépendance. Et de l’apport des technologies notamment numériques dans l’accompagnement et la diminution de la perte d’autonomie.
A. Brugière, « Des technologies qui infantilisent et isolent ou des technologies créatrices de lien ? », Gérontologie et société, 2011/3 (vol. 34 / n° 138), pages 181 à 193.
Nous savons déjà que nous vivrons plus longtemps, et dans un monde encore plus connecté. Mais avons-nous vraiment réfléchi aux interférences entre ces deux tendances ? Il ne s’agit pas seulement de santé, de dépendance ou de maintien à domicile, mais aussi d’expérimenter d’autres formes d’activités, de relations, de services, de jeux, de projets collectifs qui s’adressent aux seniors comme aux autres, dans une société où cinq générations cohabiteront. Les réseaux numériques collaboratifs ont la capacité de devenir des médiateurs de reliance sociale.
Pour amandine Brugière, le développement de réseaux numériques va de pair avec un « retour à la proximité », les interactions numériques alimentant les relations réelles, et inversement.
V. Gimbert, Les technologies pour l’autonomie : de nouvelles opportunités pour gérer la dépendance ?, Note de veille n°158, Centre d’analyse stratégique, 2009.
Les technologies pour l’autonomie apportent des aides techniques d’ordre médical et social aux personnes en perte d’autonomie, aux professionnels de santé et aux aidants. D’un point de vue macroéconomique, elles ouvrent potentiellement des perspectives de marché. Un recours accru à ces technologies pourrait constituer une réponse pertinente au problème de prise en charge de la dépendance, à condition que cet usage soit raisonné et respectueux des règles d’éthique. Ces outils devraient pour cela être intégrés aux pratiques de travail des professionnels et être conçus d’emblée pour un usage grand public, ce qui permettrait plus généralement d’envisager des réponses globales aux enjeux du vieillissement.
Annexes
Annexe 1 : Fiches repères – Préparation de l’atelier participatif du 25 mars 2019
FICHE-REPÈRE 1 : L’accompagnement à domicile des personnes âgées et en perte d’autonomie
En 2018, 13,1 millions de personnes sont âgées de 65 ans ou plus en France, soit près de 20 % de la population. En 2070, cette part devrait passer à 29 % selon le scenario central des projections de population de l’Insee. Le vieillissement de la population devrait être particulièrement rapide jusqu’en 2040, année où toutes les générations du baby boom nées entre 1946 et 1974 auront dépassé l’âge de 65 ans31Nathalie Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 ? », Insee, France portrait social. Édition 2018, pp. 11-24. . Ce sont les plus âgés des seniors qui devraient contribuer le plus fortement au vieillissement démographique : la part des 75-84 ans devrait s’accroître à partir de 2021 et celle des 85 ans et plus à partir de 203132Blanpain, op. cit. Les personnes âgées de 85 ans et plus représenteront 2,6 millions de personnes en 2030 et 3,9 millions en 2040, contre 2,1 millions en 2018.
Ces évolutions démographiques devraient se traduire par une croissance des besoins d’accompagnement des personnes âgées, sur lesquelles il convient de s’interroger au regard des défis posés par le vieillissement de la population à domicile.
La vie à domicile représente le mode de vie le plus répandu en France parmi les seniors, y compris aux âges les plus avancés. Elle concerne 96 % des personnes de moins de 80 ans et les trois quarts des nonagénaires. Seuls les centenaires vivent majoritairement en institution33Blanpain, op. cit.
À l’avenir, plusieurs facteurs démographiques et socioéconomiques devraient contribuer à favoriser un peu plus le maintien à domicile : le recul du veuvage lié à la progression de l’espérance de vie et à la réduction des écarts entre hommes et femmes (en 2070, elle pourrait atteindre 93 ans pour les femmes et 90 ans pour les hommes contre respectivement 85 et 79 ans aujourd’hui) – la vie de couple favorise en effet le maintien à domicile ; des pensions de retraite et un patrimoine plus élevés qui permettront, lorsqu’un problème de santé survient ou quand la situation de perte d’autonomie s’installe, de faciliter le recours à une aide professionnelle extérieure ou à des aides techniques ; un désir accru d’indépendance comme l’illustre par exemple le recul des situations de cohabitation des parents âgés avec leurs enfants.
À domicile, les seniors vivent plus longtemps sans incapacité. La perte d’autonomie survient de plus en plus tardivement et les durées moyennes des situations de perte d’autonomie sont de plus en plus nombreuses. Aussi, le maintien à domicile pose-t-il à la fois des défis en termes de prévention (comment retarder le plus possible l’arrivée de la perte d’autonomie? comment repérer les premiers signes de fragilité ?) mais aussi en termes d’accompagnement de situations de dépendance dont les degrés et les formes se révèlent hétérogènes et de plus en plus souvent progressives.
Selon l’enquête Care, parmi les seniors vivant à domicile :
- 43 % déclarent au moins une affection de longue durée en 2015 contre 36 % en 2008
- 1 sur 5 se sent fortement limité dans ses activités habituelles
- 63 % déclarent des affections relatives aux os et aux articulations
- 43 % souffrent de maladies ou problèmes cardiovasculaires
- 65 % ont une maladie chronique34Mathieu Brunel, Julie Latourelle, Malika Zakri, « Un senior à domicile sur cinq aidé régulièrement pour les tâches du quotidien », Études et résultats, n°1103, DREES, février 2019..
D’ici 2030, 1,75 million de personnes seront atteintes de la maladie d’Alzheimer ou d’une maladie apparentée soit une progression de + 75 % par rapport à 2015. Selon l’association France Alzheimer et maladies apparentées, 60 % des malades vivraient à domicile contre 40 % en institution35HCFEA, Le soutien à l’autonomie des personnes âgées à l’horizon 2030, Tomes 1 et 2, rapport adopté le 7 novembre 2018..
Une grande partie des seniors bénéficient d’aides dans leur quotidien. Selon la DREES, en 2015, 3 millions de personnes âgées de 60 ans et plus (soit 21 % de cette tranche d’âge) déclarent être aidées régulièrement pour les tâches du quotidien en raison de leur âge ou d’un problème de santé.
Près de la moitié d’entre elles bénéficie uniquement de l’aide de leur entourage, un tiers s’appuie sur une aide mixte (aide combinée des aidants professionnels et de l’entourage) et 19 % sont accompagnés exclusivement par des intervenants professionnels. Sans surprise, la proportion de seniors aidés augmente avec l’âge et la dépendance, en particulier l’aide mixte qui illustre à la fois le rôle prépondérant des proches aidants (dont le potentiel démographique devrait progresser à l’horizon 2030) mais aussi l’impossibilité de maintenir à domicile les plus dépendants lorsque l’accompagnement ne repose que sur les proches.
L’accompagnement à domicile des personnes handicapées vieillissantes
Le chiffrage du nombre de personnes handicapées varie beaucoup selon la définition que l’on retient. C’est en particulier le cas pour les personnes handicapées âgées. Dans les données françaises, il est ainsi difficile de distinguer les personnes âgées handicapées (au sens d’un handicap différent des limitations engendrées par le vieillissement) des personnes âgées dépendantes. On peut essayer d’approcher le nombre de personnes handicapées vieillissantes avec les prestations liées au handicap mais celles-ci sous estiment le phénomène :
- 150 000 bénéficiaires âgés de 60 ans et plus de l’AAH fin 201736L. Dauphin, A. Levieil, « Le nombre des bénéficiaires de l’allocation aux adultes handicapés a doublé depuis 1990 », Études et Résultats, n° 1 087, DREES, octobre 2018.. Cette allocation a pour but de garantir un minimum de ressources aux personnes handicapées. L’AAH est beaucoup moins souvent versée une fois l’âge minimum légal de départ à la retraite passée.
- 86 250 bénéficiaires de l’ACTP et de la PCH sont âgés de 60 ans et plus en 201637Données DREES, Enquête sociale 2016., prestations qui financent très souvent de l’aide à domicile. Pour rappel, les personnes devenues handicapées à partir de 60 ans ne peuvent pas faire appel à la PCH mais peuvent demander l’APA, une allocation non spécifiquement ciblée sur les publics handicapés.
Ces chiffres semblent particulièrement modestes en comparaison du nombre de personnes handicapées dans la population âgée de 20 à 59 ans : 2,4 millions de personnes de cette classe d’âge disposeraient d’une reconnaissance administrative au titre du handicap en 2008-2009. Au total, 4,6 millions de personnes âgées de 20 à 59 ans auraient une des trois formes de handicap suivantes : reconnaissance administrative, limitation fonctionnelle, sentiment de handicap38« Les chiffres de l’autonomie 2018 », CNSA..
Il n’existe pas d’estimations de la part des personnes handicapées vivant à domicile. Mais plus des deux tiers des aides versées aux personnes handicapées par les Conseils départementaux sont des aides favorisant le maintien à domicile39S. Abdouni, « Fin 2017, les départements ont attribué 2 millions de prestations d’aide sociale aux personnes âgées ou handicapées », Études et Résultats, n°1 091, DREES, octobre 2018..
S’il n’existe pas d’estimations du nombre de personnes âgées vieillissantes à l’avenir, plusieurs éléments amènent à penser qu’elles devraient être plus nombreuses, en lien avec le vieillissement général de la population. Cela dépendra notamment des pathologies et des niveaux de déficience.
Une espérance de vie qui progresse rapidement, mais très inégale selon les handicaps
L’espérance de vie des personnes en situation de handicap se rapproche de plus en plus de celle de la population générale et parfois assez rapidement grâce à la protocolisation des soins, à l’amélioration du niveau technique des équipes, à la meilleure prise en compte des comorbidités, …40B. Azéma, N. Martinez, « Les personnes handicapées vieillissantes : espérances de vie et de santé ; qualité de vie. Une revue de littérature », RFAS, 2005/2, pp. 295 à 333.. Le QI jouerait un rôle important, tant pour les populations handicapées que pour celles ne l’étant pas41L.J. Whalley, I.J. Deary, « Longitudinal cohort study of childhood IQ and survival up to age 76 », British Medicine Journal, 322, , avril 2001, pp. 1455-1459..
L’espérance de vie des personnes trisomiques resterait plus faible que pour d’autres déficiences intellectuelles en raison de problèmes associés qui apparaitraient plus souvent chez les personnes atteintes de trisomie 21 (pathologies cardiaques, troubles psychiatriques surajoutés, désordres thyroïdiens et endocriniens, obésité, …)42B. Azéma, N. Martinez, ibid.. Pour les personnes avec une incapacité motrice, le niveau d’autonomie et la nature de l’atteinte sont des variables aussi importantes43B. Azéma, N. Martinez, ibid.. Les personnes polyhandicapées et les personnes présentant de graves liaisons médullaires auraient une espérance de vie particulièrement altérée en raison de l’importance de leurs déficiences44B. Azéma, N. Martinez, ibid.. L’âge moyen au décès des personnes polyhandicapées dans les établissements médico-sociaux français était de 38,5 ans en 200145N. Dutheil, “Les personnes polyhandicapées prises en charge par les établissements médico-sociaux”, Études et Résultats, n°391, DREES, avril 2005.. Enfin, l’espérance de vie à 15 ans des personnes handicapées psychiques serait quant à elle de 49 ans pour les hommes et de 59 ans pour les femmes en France en 201446M. Coldefy, Coralie Gandré, « Personnes suivies pour des troubles psychotiques sévères : une espérance de vie fortement réduite et une mortalité prématurée quadruplée », Questions d’économie de la santé, n°237, IRDES, septembre 2018.. La désinstitutionalisation pourrait avoir un effet négatif sur leur risque de mortalité (violence urbaine, négligence corporelle et sanitaire, retard ou non-accès aux soins et à la prévention)47B. Azéma, N. Martinez, ibid..
Le nombre de personnes handicapées âgées pourrait ainsi augmenter fortement du fait de l’avancée en âge de nombreuses personnes handicapées mais aussi en raison d’une durée de vie plus longue une fois ces personnes âgées. Ce phénomène de vieillissement des personnes en situation de handicap pourrait aussi être renforcé par le fait que les symptômes du vieillissement surviennent plus précocement que pour le reste de la population, au moins pour certains handicaps48B. Azéma, N. Martinez, ibid..
Globalement, le nombre de personnes âgées en situation de handicap vivant à domicile devrait augmenter à l’avenir, du fait de l’augmentation du nombre de personnes handicapées âgées. Cette hausse pourrait aussi être renforcée en cas de mouvement de fond en faveur de la désinstitutionalisation des personnes handicapées.
Ces évolutions soulèvent plusieurs questions qu’il conviendra de soulever lors de l’atelier du 25 mars. Comment absorber d’un point de vue quantitatif la croissance des besoins d’accompagnement à domicile des personnes autonomes et des seniors fragilisés ou fortement dépendants alors même que le secteur de l’emploi à domicile et celui de l’aide à domicile rencontrent des difficultés de recrutement importantes ? Comment les salariés à domicile qui accompagnent aujourd’hui des personnes âgées peuvent-ils contribuer à réduire la prévalence des maladies chroniques, à retarder la survenue d’incapacités et à maintenir le lien social ? Comment les enjeux de prévention de la perte d’autonomie, de coordination entre les acteurs de la prise en charge de la dépendance à domicile et de transformation des domiciles (TIC, habitats inclusifs…) peuvent-ils modifier les missions, le contenu du travail et donc les compétences des salariés à domicile ? Quels nouveaux métiers du grand âge pourront demain répondre aux attentes des personnes âgées et en perte d’autonomie ?
FICHE-REPÈRE 2 : Hétérogénéité des situations au domicile des personnes âgées et en situation de handicap
Sexe, âge et espérance de vie49N. Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 », Insee, France, portrait social. Édition 2018, pp.11-24
- 1 habitant sur 5 est âgé de 65 ans ou plus (13,1 millions) en 2018.
- 3 % sont âgés de 85 ans ou plus.
- Des femmes plus nombreuses aux âges les plus élevés.
- Une espérance de vie en augmentation.
- Une augmentation des personnes âgées en 2040, un poids des plus âgés plus important.
En 2018, 57 % de femmes sont âgées de 65 ans et plus. Leur proportion augmente avec l’avancée en âge. L’évolution est à l’équilibrage progressif entre les hommes et les femmes. En 2070, seulement 61 % des personnes de 95 ans seraient des femmes contre 77 % en 2018.
Ce rééquilibrage femme-homme pourrait permettre à davantage de seniors d’être en couple à un âge donné. Ce n’est pas sans conséquence sur les conditions de vie des seniors : la vie en couple favorise notamment le maintien des personnes âgées à leur domicile.
Actuellement l’espérance de vie est de 85 ans pour les femmes et de 79 ans pour les hommes, elle atteindra 93 ans pour les femmes et 90 ans pour les hommes en 2070.
L’origine géographique50N. Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 », Insee, France, portrait social. Édition 2018, pp.11-24. Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015.
- La part des seniors est très élevée dans le Massif central et les départements du Sud.
- 7 % des effectifs retraités vivent des communes rurales isolées, soit 933 000 retraités.
La part des seniors dans la population varie presque du simple au triple selon les départements.
Leur part est très élevée dans le Massif central et dans le Sud alors qu’elle est parmi les plus faibles en Île-de-France. Un quart des retraités (contre 22 % de la population) vivent dans une commune rurale. Ils sont surreprésentés dans les communes rurales isolées (hors influence des pôles), ce qui représente plus de 933 000 retraités, soit 7 % des effectifs retraités. La configuration territoriale de 2018 changera peu en 2050 sauf pour la Martinique et la Guadeloupe qui connaîtront un vieillissement accru.
Les revenus et les niveaux de vie51Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015. F. Arnaud, G. Solard, Les retraités et les retraites-Édition 2018, Drees, mai 2018
- Un retraité sur deux perçoit une pension de retraite inférieure à 1 300 euros brut par mois.
- Un quart des retraités perçoivent une pension inférieure à 800 euros brut par mois.
- Des montants de retraites moins élevés pour les femmes.
- Un niveau de vie médian qui s’élève à 1 770 euros par mois pour les retraités.
- Un taux de pauvreté de 7,9 % parmi les seniors.
En 2013, le montant mensuel brut moyen de la pension totale de retraite est de 1 884 euros pour les hommes et de 1 314 euros pour les femmes pour les retraités résidant en France52Il s’agit de la pension totale : pension de droit direct + de droit dérivé + majoration de pension pour trois enfants..
Près d’un retraité sur deux perçoit un montant brut de pension totale (y compris réversions éventuelles) inférieurs à 1 300 euros par mois. En outre, près d’un quart d’entre eux perçoit un montant brut inférieur à 800 euros par mois (environ 10 % moins de 300 euros par mois) et un autre quart environ un montant brut supérieur à 2 000 euros par mois (environ 10 % plus de 2 700 euros par mois).
En 2013, le taux de pauvreté des retraités est estimé à 7,9 %, chiffre stable depuis 1996 (le taux de pauvreté de l’ensemble de la population s’élevant à 14 %).
Les conditions de logement des retraités53Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015
- Le parc de logements français est très faiblement adapté à l’avancée en âge (6 % de logements sont adaptés),
- Les taux de recours aux logements adaptés sont plus élevés pour les personnes de GIR 1 et 2.
- Les ménages retraités occupent plus souvent des maisons individuelles de taille plus importante que les ménages non retraités.
La réussite du maintien à domicile d’une personne en perte d’autonomie passe par une multitude de facteurs : l’accès à des services d’aides à domicile, le réseau des aidants (notamment familiaux), le bénéfice d’aides techniques (cannes, appareils auditifs, etc.) ou l’adaptation du logement personnel, qui vise à soutenir la personne et à faciliter l’intervention des aidants à domicile.
Dans son ensemble, le parc de logements français est très faiblement adapté (en-deçà de la moyenne de l’Union européenne) : en 2006, 6 % de logements adaptés à l’avancée en âge sur l’ensemble du parc. En 2008, quand plus de 40 % des plus de 85 ans ont eu recours à des aides aux déplacements, 14 % seulement ont installé des éléments de soutien chez eux54M. Bérardier, « Vieillir chez soi : usages et besoins des aides techniques et des aménagements du logement », Études et résultats, n°823, Drees, décembre 2012..
L’adaptation du logement dépend de la perte d’autonomie et du vieillissement. Les taux de recours aux adaptations sont beaucoup plus importants pour les personnes aux GIR les plus faibles (les moins autonomes).
Les ménages retraités occupent plus souvent des maisons individuelles que les ménages non retraités : la taille moyenne du logement pour les retraités propriétaires est de 108 m2 contre 66 m2 pour les retraités locataires.
L’état de santé55A. Carrère et C-L. Dubost, « État de santé et dépendance des seniors », Insee, France, portrait social. Édition 2018, pp.71-88.
- La tendance générale est à l’amélioration de l’état de santé des seniors.
- Un senior sur quatre à domicile a consommé des médicaments psychotropes dans l’année.
- La santé mentale se dégrade avec la sensation d’être fortement limité physiquement et des relations sociales peu fréquentes.
- Un sentiment de bonne santé mentale pour certaines CSP.
- 2,2 millions le nombre de personnes âgées de 60 ans et plus vivant à domicile en situation de fragilité 1.
- 1,3 millions de personnes âgées dépendantes (bénéficiaires de l’APA, soit 8 % de la population française.
La question de l’évolution de l’état de santé et de la dépendance après 65 ans est déterminante pour comprendre les situations et conditions de vie des seniors aujourd’hui et y apporter les réponses adéquates
Entre 2008 et 2015, la santé déclarée par les 65 ans ou plus vivant à domicile s’est améliorée, et ce pour toutes les tranches d’âge. L’espérance de vie à 65 ans sans incapacité a augmenté ces dix dernières années, mais à un rythme plus faible que l’espérance de vie à 65 ans, de 1,3 an pour les hommes et de 0,9 pour les femmes.
Un senior sur quatre à domicile a consommé des médicaments psychotropes dans l’année. À domicile, la consommation de psychotropes est presque deux fois plus fréquente parmi les femmes. La santé mentale se dégrade avec la sensation d’être fortement limité physiquement et des relations sociales peu fréquentes. Le fait d’être employé ou ouvrier plutôt que profession intermédiaire est associé à une moins bonne santé mentale.
La notion de fragilité se définit comme une réduction multisystémique des réserves fonctionnelles limitant la capacité de l’organisme à répondre à un stress, même mineur. Il est estimé à 2,2 millions le nombre de personnes âgées de 60 ans et plus vivant à domicile en situation de fragilité56HCFEA, « Le soutien à l’autonomie des personnes âgées à l’horizon 2030 », rapport adopté le 7 novembre 2018.. La fragilité se repère à 5 signes : la perte de poids involontaire, l’épuisement ressenti, la baisse de la force musculaire, la vitesse de marche ralentie, la sédentarité. Un individu est généralement qualifié de « pré-fragile » s’il est caractérisé par une ou deux de ces dimensions, et de « fragile » s’il est caractérisé par au moins trois de ces dimensions.
Pour les personnes handicapées57P. Gohet, L’avancée en âge des personnes handicapées. Contribution à la réflexion, IGAS, Rapport, octobre 2013., l’avancée en âge se traduit le plus souvent par les deux caractéristiques suivantes : la survenue de nouvelles déficiences liées à l’âge proprement dit et provoquant de nouveaux handicaps comme la surdité, la cécité, la réduction de la mobilité, la dépression…., ainsi qu’un possible accroissement des déficiences antérieures. Souvent, le vieillissement survient plus précocement que pour le reste de la population.
Les activités des seniors58S. Grobon, T. Renaud, « Les activités des seniors : de moins en moins diversifiées passé 75 ans » Insee, France, portrait social. Édition 2018, pp. 89-102. ou les différentes manières de vivre le vieillissement
- Les deux tiers du temps de loisirs se déroulent au domicile.
- Un temps de loisirs essentiellement consacré à la télévision et à la sieste.
- Les occupations passives (repos et télévision) augmentent avec l’âge mais la sociabilité se maintient.
- Huit grandes catégories de journée de seniors nettement différenciées selon le genre, l’âge et le niveau social.
- Avant 75 ans, les seniors les plus aisés regardent moins souvent la télévision (-48 minutes) et ont des activités plus variés que les plus modestes.
L’exclusion numérique des personnes âgées59Les petits frères des Pauvres, L’exclusion numérique des personnes âgées, Fondation des petits frères des Pauvres, septembre 2018.
- 27 % des 60 ans et plus n’utilisent jamais internet.
- L’exclusion numérique est aussi territoriale.
- La précarité numérique est un facteur aggravant d’exclusion numérique.
- Un apprentissage du numérique par la «débrouille» ou grâce aux solidarités familiales.
Plus d’un quart des personnes âgées de 60 ans et plus, toujours en situation d’exclusion numérique. Une exclusion qui touche particulièrement les plus de 80 ans et les personnes les plus précaires. Le numérique est vecteur de lien social pour 2/3 des internautes de 60 ans et plus. L’exclusion numérique est également territoriale : la Normandie avec 40 % de personnes âgées de 60 ans et plus en situation d’exclusion numérique, 36 % dans les Hauts-de-France contre 21 % en Île-de-France.
L’isolement des personnes âgées
L’Observatoire de la Fondation de France estime pour l’année 2016 à 5 millions le nombre de personnes en situation objective d’isolement, c’est-à-dire ne rencontrant jamais physiquement ou de manière très épisodique (quelques fois dans l’année ou moins souvent) un membre de la famille, un ami, un voisin, un collègue de travail ou d’activités associatives. Dans son rapport de 2014, la Fondation de France pointait la surreprésentation des personnes isolées chez les personnes de 75 ans et plus, qui représentent 27 % des personnes de cette classe d’âge, contre 10 % sur l’ensemble de la population. La proportion de personnes en situation d’isolement est plus élevée dans les villes.
Point sur le cumul emploi et retraite60L. Flamand, C. Gilles, A. Trannoy, « Qui travaille après 65 ans ? » Insee, France, portrait social. Édition 2018, pp. 25-38.
- 5 % des 65-74 ans en emploi, un pourcentage en forte croissance depuis 10 ans.
- 70 % d’entre eux cumulent emploi et retraite.
- Quatre profils types de personnes en emploi.
La part des personnes âgées de 65 à 74 ans qui sont en emploi est en forte croissance depuis 10 ans, même si elle ne représente encore que 5 % de cette classe d’âge. En comparaison avec les inactifs du même âge, les actifs occupés entre 65 et 74 ans sont plus souvent des hommes, en bonne santé, plus diplômés et résidant dans l’agglomération parisienne. Les cadres salariés, mais aussi les indépendants et les agriculteurs sont surreprésentés dans ce groupe.
Parmi les 65-74 ans en emploi, 70 % perçoivent également une pension de retraite ; ceux qui n’en perçoivent pas en parallèle sont plus souvent immigrés, de sexe féminin, en bonne santé et résidant dans une agglomération parisienne. L’emploi de ces noncumulants se distingue principalement par une durée de travail plus importante : 78 % sont à temps complet (contre 32 % pour ceux qui perçoivent une pension de retraite).
Quatre profils types de personnes en emploi après 65 ans se dégagent : les employées peu diplômées à temps partiel (exerçant le plus souvent dans le secteur d’activité des services, des travaux domestiques et de l’aide sociale), les très diplômés et très qualifiés urbains, les commerçants et enfin les agriculteurs âgés.
Au final, les personnes âgées et en situation de handicap ne constituent pas une population homogène, trois grands groupes d’éléments sont à prendre en compte :
- Les composantes sociodémographiques de la population accompagnée sont plurielles en termes d’âge (ou de génération), de sexe, de nationalité, de lieu de vie (zone géographique, type de logement), de situation conjugale, de cohabitation ou d’isolement (couple, veuvage, formes de cohabitation spécifiques…) et de situation par rapport aux soutiens relationnels de proximité (liens familiaux, amicaux, de voisinage).
- La population âgée et en situation de handicap présente également des différences au niveau des modes de vie et des aspirations diverses. Les modes de vie dépendent notamment du niveau de revenu, de la CSP d’origine voire des parcours professionnels antérieurs, de l’accès aux services de proximité. Les aspirations et les besoins renvoient plus globalement au niveau d’intégration à la vie citoyenne et posent de nombreuses questions comme l’accès et les différents usages face au numérique : par exemple pour assurer les démarches administratives ou faciliter les démarches de la vie courante.
Une aspiration est toutefois commune aux personnes accompagnées : celle de bien vieillir au domicile (« la qualité de vie au domicile »). La question des nouvelles technologies pour préserver un vieillissement de qualité est cruciale et renvoie notamment au « logement connecté ». La question des nouvelles technologies intègre plusieurs dimensions à prendre en compte : sont-elles destinées à faciliter le vieillissement de la personne accompagnée ou à faciliter l’accompagnement (proche aidant, intervenant au domicile) ?
- L’état de santé des personnes accompagnées varie également fortement en fonction des situations : des personnes âgées autonomes ou dépendantes en passant par celles qui sont en situation de fragilité ou de handicap, l’étendue des situations au domicile est relativement large.
Face à ces différentes formes de vieillissement au domicile et aux différentes manières de vivre le vieillissement au domicile (adapté à l’hétérogénéité des personnes âgées et en situation de handicap, à l’hétérogénéité de leurs mode de vie et aspirations et de l’état de santé), plusieurs questions sont soulevées. Quelles difficultés observées dans l’exercice professionnel au quotidien ? L’accompagnement à domicile face aux différentes formes de vieillissement demain : vers une spécialisation ou une polyvalence des intervenants à domicile ? Sous quelles formes ? Quels paramètres à intégrer (en termes de formation professionnelle, ancienneté dans le métier, trajectoire professionnelle dans le métier etc.) ? Une formation spécifique pour accompagner les populations âgées les plus précaires, les plus fragiles et les plus isolées ? L’accompagnement à domicile face la prévention : quelles pratiques aujourd’hui ? Quels outils demain ? Quelles nouvelles compétences à intégrer ? Quid de la dimension relationnelle : quelle place aujourd’hui pour cette compétence ?
FICHE-REPÈRE 3 Attentes et besoins des personnes âgées ou en situation de handicap en matière d’accompagnement à domicile
Identifier les besoins et les attentes par public
Les besoins et attentes des personnes âgées
LES BESOINS
Déterminer les besoins des personnes âgées et/ou dépendantes nécessite plusieurs étapes :
- « évaluer la prévalence des déficiences au sein d’une population.
- passer des déficiences à l’expression d’un besoin d’aide et de soins, puis à l’expression d’une demande, laquelle rencontre une offre de prestations qui déterminera le niveau de consommation effective.
- Prévenir la perte d’autonomie »61HCFEA, « Le soutien à l’autonomie des personnes âgées à l’horizon 2030 », Tome 2, synthèse, 2018, p. 4..
LES ATTENTES
Une des premières attentes concerne le système de soins pour les personnes âgées. « Réussir la prise en charge sanitaire des personnes âgées à l’horizon 2030 suppose de partir des services à rendre à la population. Pour la majorité de ces personnes, rester à domicile le plus longtemps possible constitue un service attendu fondamental. Il suppose de donner la priorité à une réponse de proximité renforcée et structurée, afin de garantir la permanence et la même accessibilité et continuité des soins à domicile et en institution. Il suppose aussi d’assurer la qualité et la sécurité de ces soins. »
Les besoins et les attentes des adultes en situation de handicap
Jean-Philippe Marty et Véronique Resch ont mené une enquête dans le département du Haut-Rhin sur les besoins et les attentes des personnes « lourdement handicapées à domicile » (2000).
Les résultats montrent que les actes du quotidien requérant le plus d’aide sont : la gestion des démarches administratives (68,9 %), les travaux ménagers (56,2 %), la préparation des repas (49,4 %), l’utilisation des moyens de transport (49,4 %). Les catégories entraînant le plus de dépendances sont les activités sociales (68,2 %), la communication, l’orientation (52,7 %).
LES BESOINS
Les besoins d’aides sont différents selon le type d’incapacité :
- Les personnes polyhandicapées ont besoin d’un accompagnement dans les activités de la vie quotidienne.
- Les personnes atteintes de déficience intellectuelle ont davantage besoin d’un accompagnement social, d’aide pour les travaux ménagers et pour la préparation des repas.
- Les personnes avec un trouble psychique grave ont besoin d’aide pour les activités sociales.
- Les personnes atteintes de déficience visuelle ont des besoins d’aide au niveau des activités sociales et domestiques et au niveau des déplacements62Centre ressources recherches appliquées et handicap, « L’aide humaine à domicile des personnes en situation de handicap. Prospection et analyse documentaire autour de travaux de recherche sur la demande, les besoins et les attentes des personnes en situation de handicap, l’offre proposée et les liens entre les différents types d’aides », Paris, 2014. Consultable en ligne, p. 30..
On note donc de multiples types de besoins63Centre ressources recherches appliquées et handicap, op.cit., p. 17. :
- Mise en œuvre de l’autonomie des personnes entendue comme la possibilité des personnes à exprimer leurs besoins et leurs attentes et à avoir la possibilité de formuler et de mettre en acte leur projet de vie.
- L’entretien du cadre de vie.
- Le maintien des relations et des liens sociaux.
- L’adaptation de l’environnement par des aménagements et des technologies.
- Besoin de soutien et d’information pour comprendre sa pathologie (évolution d’une maladie rare par exemple, etc.).
- Besoin de coordination des différents secteurs (hôpital, services d’aides à domicile)64Centre ressources recherches appliquées et handicap, op.cit., p. 37..
- La mise en œuvre de sa citoyenneté et respect de son autonomie décisionnelle.
LES ATTENTES
Les personnes accompagnées souhaitent être centrales dans toutes les décisions qui les concernent. En même temps, le partenariat entre tous les professionnels qui les accompagnent doit être réel. Les personnes expriment également des attentes en matière de personnel qualifié65Centre ressources recherches appliquées et handicap, op.cit., p. 38. et de prise en compte de leur expertise.
Les besoins et les attentes des parents d’enfants en situation de handicap
LES PARENTS D’ENFANTS EN SITUATION DE HANDICAP
Les parents d’enfants en situation de handicap font état de besoins spécifiques relatifs à l’exercice de leur fonction parentale : respect de ses choix parentaux en matière d’éducation, familiarisation avec les institutions (un maquis, un labyrinthe), accompagnement à domicile des pathologies chroniques (HAD), besoin de répit66Elias et Murphy, 2012 cité par Centre ressources recherches appliquées et handicap, 2014, p. 24.. Ils font également état de l’ampleur de leurs besoins personnels parfois négligés : préserver sa santé physique, mentale, leurs besoins de répit, de préserver une vie sociale et professionnelle, protéger leur vie sentimentale et leur relation de couple67Debrach et alii, « Les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap », ORS et CREAI Limousin, 2015, p. 3. et préserver du temps pour leurs autres enfants.
LES BESOINS DE LEURS ENFANTS68Cf Les réponses au questionnaire Handéo juillet 2014.
- Accompagnement dans les activités extérieures (non-scolaires) car leurs enfants ont des besoins spécifiques.
- Accompagnement dans les apprentissages ou une aide aux devoirs.
- Besoin d’adaptation du matériel à domicile pour les apprentissages (clavier d’ordinateur, programmes informatiques, audiothèque).
- Les difficultés scolaires de l’enfant peuvent être majorées au domicile par des difficultés de comportement ou relationnelles avec les parents.
LES ATTENTES DES PARENTS D’ENFANTS EN SITUATION DE HANDICAP
- Pouvoir avoir confiance pour déléguer l’accompagnement de leur enfant
- Reconnaître leur légitimité et leurs expériences
- Améliorer l’information sur69Debrach et alii, « Les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap », ORS et CREAI Limousin, 2015, p. 8. : les différents accompagnements et prises en charge existant (établissements et services, prise en charge libérale), les aides à domicile, les droits des aidants familiaux et aux prestations, les centres de ressources (en particulier pour les handicaps rares).
- Améliorer l’accompagnement des différentes démarches administratives.
- Développer une offre d’accompagnement immatérielle par la mise en place de groupes de pairs (groupe de parents, de mères, de pères, de fratries) pour répondre au besoin d’échange et d’écoute, et par une offre d’accompagnement individuelle psychologique
- Répertorier, rassembler, rendre visible ces savoirs faire et savoir être. À partir de ces éléments épars, les organiser pour en proposer un métier, une fonction, un statut qui nécessiteraient la mise en place de formations spécifiques où les parents pourraient être associés en tant que formateurs, experts.
Les invariants de l’accompagnement
Les pages qui précèdent inventorient des publics et leurs besoins. Malgré leurs apparentes différences et le fait que les réponses ne sont pas toujours « standardisables », même au sein d’un même public, il existe des aspirations communes et des invariants.
Une recherche de qualité de vie
L’Organisation Mondiale de la Santé définissait en 1994 la qualité de la vie comme « la perception qu’a un individu de sa place dans l’existence, dans le contexte de la culture et du système de valeurs dans lesquels il vit, en relation avec ses objectifs, ses attentes, ses normes et ses inquiétudes. Il s’agit d’un large champ conceptuel, englobant de manière complexe la santé physique de la personne, son état psychologique, son niveau d’indépendance, ses relations sociales, ses croyances personnelles et sa relation avec les spécificités de son environnement ». La recherche en gérontologie (Leplège, 2001, Rejeski & Mihalko, 2001) a pu structurer l’approche de la qualité de vie en quatre dimensions :
- L’état physique, qui recouvre l’autonomie et les capacités physiques ; mais aussi les sensations somatiques, comprenant les symptômes, les conséquences des traumatismes ou des procédures thérapeutiques, les douleurs, etc.
- L’état psychologique, incluant les émotions, l’anxiété, la dépression…
- Le statut social, qui fait référence aux relations sociales et au rapport à l’environnement familial, amical ou professionnel.
- Le bien-être matériel, de moins en moins strictement corrélé au pouvoir d’achat70Franco Alain, « Vivre chez soi ». Rapport à Mme Nora Berra, Secrétaire d’État en charge des Aînés, Juin 2010, p.30..
La recherche d’un lien social inclusif71Taquet Adrien, Serres Jean-François, « Plus simple la vie », rapport au Premier ministre, à la secrétaire d’État chargée des Personnes handicapées et au ministre de l’Action et des Comptes publics, mai 2018, p. 138.
L’inclusion sociale dépasse la notion de compensation du handicap, il s’agit d’une logique d’investissement social dont l’objectif est de développer les capacités des individus et donc leur autonomie. Dans cette perspective, l’idée est de changer de regard sur le handicap : ne pas considérer la déficience d’une personne au regard de ce que serait une situation optimale, mais bien plutôt d’essayer de développer les capacités d’une personne pour lui permettre d’atteindre le plus haut degré possible d’autonomie quelles que soient ses caractéristiques.
Des besoins en formation
« Les préconisations consacrées à la formation des intervenants à domicile visent à promouvoir la qualification des professionnels. L’accent est mis sur les compétences techniques spécifiques à acquérir en termes de professionnalisation et sur les qualités relationnelles. Il s’agit aussi de revaloriser le statut des intervenants en reconnaissant des compétences et des responsabilités.72Centre ressources recherches appliquées et handicap, op.cit., p. 51 -52. »
« Des formations pour manipuler les dispositifs techniques sont recommandées pour améliorer les compétences des aidants familiaux.73Ibid. »
Dialogue et co-construction de l’accompagnement
« Les connaissances issues de la littérature soulignent l’importance de la relation interpersonnelle dans la définition de la qualité de l’accompagnement professionnel. Les termes de ces relations ainsi que leur dimension éthique (« bonne distance » ; le toucher) peuvent faire l’objet de discussions.74Ibid. »
« Des recommandations insistent sur la nécessaire collaboration entre les différents partenaires engagés dans le travail d’accompagnement : personnes handicapées, professionnels et souvent proches aidants.75Ibid. »
L’implication des proches aidants
« Les besoins en aide humaine et l’investissement des proches aidants au travail d’accompagnement ont des répercussions sur l’organisation familiale et sur la qualité de vie de chacun des membres de la famille. Cet investissement entraîne des besoins particuliers communément définis dans la littérature comme des besoins en informations, en solutions de répit et en soutien.76Ibid. »
Pour conclure, accompagner les publics fragiles ou non-autonomes implique d’être attentifs à leurs besoins et attentes mais également à « l’expression de ces attentes et l’éventuelle discordance entre souhaits exprimés et besoins réels (en particulier pour ce qui concerne le handicap mental et psychique)77Centre ressources recherches appliquées et handicap, op.cit., p.6. » Demain au domicile quelles seront les conséquences sur le contenu de l’accompagnement, sur celui des compétences ? Dans quel domicile vivront les personnes concernées ? Dans quelles nouvelles formes d’habitat ? Assisterons-nous à de nouvelles formes de travail émotionnel ? Et dans ces perspectives comment prévenir la perte d’autonomie des publics dépendants et les risques professionnels du salarié ?
Annexe 2 : Déroulé de l’atelier prospectif
ATELIER PROSPECTIF EMPLOI À DOMICILE
« Accompagner demain le vieillissement et le handicap à domicile :
quelles attentes, quels métiers, quelles compétences ? »
Le 25 mars 2019 de 13h30 à 17h30
79 rue de Monceau, 75008 Paris
Dans le cadre du Plan d’investissement dans les compétences 2018-2022 lancé par l’État, les partenaires sociaux des branches des assistants maternels et des salariés du particulier employeur ont été sélectionnés pour porter des projets d’outillage innovants afin de développer une gestion prévisionnelle des emplois et des compétences adaptée aux besoins des particuliers employeurs.
La réalisation de ces projets a été confiée à Iperia, l’Observatoire de l’emploi à domicile et le Groupe de protection sociale Ircem.
L’un des axes porte sur le développement d’une analyse prospective des métiers et des compétences du secteur des particuliers employeurs et de l’emploi à domicile. Dans ce cadre, l’Observatoire de l’emploi à domicile organise un atelier prospectif visant à échanger et à débattre sur les tendances lourdes qui modifient ou vont modifier le contenu du travail et les compétences des intervenants au domicile des personnes vieillissantes, en perte d’autonomie et en situation de handicap.
Alors qu’en 2018, 13,1 millions de personnes sont âgées de 65 ans ou plus en France (soit 20 % de la population), en 2070, cette part devrait passer à 29 % selon le scenario central des projections de population de l’Insee78Nathalie Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 ? », Insee, France, portrait social. Édition 2018, pp. 11-24.. La plupart des seniors vivent à domicile, y compris aux âges les plus avancés. Ce mode de vie concerne 96 % des personnes de moins de 80 ans et les trois quarts des nonagénaires. Une grande partie d’entre eux sont aidés par un proche et/ou un intervenant rémunéré79Pour une quantification des personnes âgées particuliers employeurs : Lagandré et alii, » L’accompagnement des personnes âgées à domicile », Baromètre des emplois de la famille, n°27, Observatoire des emplois de la famille, janvier 2019.. Selon la DREES, 3 millions de personnes de 60 ans et plus (soit 21 % de cette tranche d’âge) déclarent être aidées régulièrement pour les tâches du quotidien en raison de leur âge ou d’un problème de santé. Près de la moitié d’entre elles bénéficie uniquement de l’aide de leur entourage, un tiers s’appuie sur une aide mixte (aide combinée des aidants professionnels et de l’entourage) et 19 % sont accompagnés exclusivement par des intervenants professionnels80Mathieu Brunel, Julie Latourelle, Malika Zakri, « Un senior à domicile sur cinq aidé régulièrement pour les tâches du quotidien », Études et résultats, n°1103, DREES, février 2019..
À l’avenir, plusieurs facteurs démographiques et socioéconomiques devraient contribuer à développer un peu plus le maintien à domicile : le recul du veuvage lié à la progression de l’espérance de vie et à la réduction des écarts entre hommes et femmes (la vie de couple favorise en effet le maintien à domicile) ; des pensions de retraite et un patrimoine plus élevés qui permettront, lorsqu’un problème de santé survient ou quand la situation de perte d’autonomie s’installe, de faciliter le recours à une aide professionnelle extérieure ou à des aides techniques ; un désir accru d’indépendance comme l’illustrent par exemple le recul des situations de cohabitation des parents âgés avec leurs enfants ou le développement d’habitats partagés.
Ces évolutions démographiques devraient se traduire par une croissance importante des besoins d’accompagnement à domicile des personnes âgées81Les exercices de prospective des métiers et des qualifications, menés conjointement par le Centre d’analyse stratégique et la Dares montrent que les métiers de soins et d’aide aux personnes fragiles figurent parmi les métiers bénéficiant des plus importants volumes de créations d’emplois à l’horizon 2020. alors même que le secteur de l’emploi à domicile rencontre des difficultés de recrutement importantes, liées notamment à la dévalorisation sociale et au manque d’attractivité des métiers du care.
Les salariés à domicile n’ont-ils pas un rôle à jouer tant sur le plan de la prévention de la perte d’autonomie que sur celui de l’accompagnement de situations de dépendance qui se transforment82Les populations concernées par une déficience évoluent. Par exemple, alors que les handicaps liés à la maladie tendent à diminuer, les situations de polyhandicap avec déficience sévère augmentent, parallèlement à l’augmentation de l’espérance de vie des personnes handicapées : Henri-Jacques Stiker Les métamorphoses du handicap de 1970 à nos jours, PUG, 2009. et qui sont de plus en plus souvent progressives83D’ici 2030, 1,75 million de personnes seront atteintes de la maladie d’Alzheimer ou d’une maladie apparentée soit une progression de + 75 % par rapport à 2015. Selon l’association France Alzheimer et maladies apparentées, 60 % des malades vivraient à domicile contre 40 % en institution : HCFEA, Le soutien à l’autonomie des personnes âgées à l’horizon 2030, Tomes 1 et 2, rapport adopté le 7 novembre 2018. ?
Comment les salariés à domicile peuvent-ils repérer les premiers signes de fragilité et contribuer à réduire la prévalence des maladies chroniques des personnes qu’ils accompagnent à domicile ? Comment peuvent-ils concourir à retarder la survenue d’incapacités ?
Comment dans une société qui se veut de plus en plus « inclusive », les salariés à domicile peuvent-ils favoriser le maintien du lien social auprès des personnes fragilisées par l’âge ou le handicap ?
Dans quelle mesure les nouvelles technologies peuvent-elles enrichir le contenu du travail des salariés à domicile ?
Comment l’arrivée au domicile de compétences de soins (hospitalisation à domicile, EHPAD hors les murs…) peut-elle modifier les missions et le contenu du travail des salariés à domicile ?
Finalement, quels nouveaux métiers pourront demain répondre aux attentes des personnes âgées et en perte d’autonomie ?
Ces questions transversales seront abordées au cours de trois tables rondes thématiques qui se dérouleront en parallèle, et qui réuniront chacune une dizaine d’experts issus d’horizons divers (formation professionnelle, champ médical, milieu de la recherche, représentants associatifs, acteurs de la société civile…).
DÉROULÉ
13h30-14h : Accueil café
14h-14h20 : Introduction de l’atelier prospectif
Présentation par Isabelle Puech, directrice de l’Observatoire de l’emploi à domicile, du contrat d’études prospectives porté par les branches Salariés et Assistants maternels du particulier employeur.
Lancement de l’après-midi par Marie Caron, facilitatrice visuelle.
14h30-16h20 : Trois tables rondes thématiques en parallèle
Table ronde 1 : L’évolution des attentes des personnes âgées et handicapées à domicile
Animée par Stéphanie Queval, chargée d’études senior à l’Observatoire de l’emploi à domicile.
La table ronde n°1 met en discussion les incidences sur les métiers liés à l’accompagnement du vieillissement à domicile, de l’évolution des attentes des personnes âgées et handicapées et de leurs proches à l’égard des intervenants à domicile. Ces attentes sont plurielles du fait de la grande hétérogénéité des caractéristiques sociodémographiques des personnes vivant à domicile, de leur état de santé, de leurs aspirations, de leur niveau de vie… Au-delà de ces différences, quel pourrait être le profil-type du salarié à domicile qui accompagnera à l’horizon 2030 les personnes âgées à domicile ? Comment évoluera le contenu de son travail, notamment sur les plans organisationnel et émotionnel ? Quelles seront les compétences attendues ? Dans quels types de domiciles et au sein de quelles configurations d’aide travaillera-t-il ?
Table ronde 2 : L’impact des nouvelles technologies pour la santé et l’autonomie des personnes âgées et handicapées
Animée par Véronique Lagandré, responsable des études à l’Observatoire de l’emploi à domicile.
La table ronde n°2 s’intéresse aux incidences des nouvelles technologies sur le travail des intervenants à domicile et à la façon dont le numérique peut favoriser l’accompagnement du vieillissement à domicile. Bien qu’encore marginal, l’usage professionnel des outils numériques par les salariés à domicile se développe84Selon la Dares, la part des «aides ménagères « et «aides à domicile» qui utilisent dans leur travail des outils informatiques est passée de 4% en 2005 à 21% en 2013 : Amélie Mauroux, « Quels liens entre les usages professionnels des outils numériques et les conditions de travail ? », Dares Analyses, n°029, juin 2018.. Dans le même temps, les solutions domotiques et les aides techniques tendent à se diffuser au sein des domiciles. Elles sont parfois le socle de nouvelles formes d’accompagnement à domicile comme l’EHPAD hors les murs par exemple.
De nombreux doutes et préjugés subsistent sur le fait de savoir en quoi les compétences numériques seraient utiles dans les activités d’aide à la personne. Comment les nouvelles technologies et les compétences numériques peuvent-elles influencer le métier d’assistant de vie et l’accompagnement au domicile des personnes en perte d’autonomie ? Dans quelle mesure l’usage numérique peut-il être à la fois un vecteur de renforcement des compétences et d’accélération de la reconnaissance de ces compétences ?
Table-ronde 3 : Soins et accompagnement à domicile
Animée par Abdia Touahria-Gaillard, responsable de la recherche et des partenariats scientifiques à l’Observatoire de l’emploi à domicile.
La table-ronde n°3 questionne les nouvelles frontières entre aide et soin à domicile.
Les personnes âgées restent en meilleure santé plus longtemps et sont confrontées à la perte d’autonomie à domicile plus tardivement que les générations précédentes. Avec l’allongement de l’espérance de vie, la durée de la dépendance s’allonge, ce qui a pour conséquence un recours accru à différents intervenants à domicile et à de nouvelles compétences (ergothérapeutes, diététiciens…). En outre, le développement de l’hospitalisation à domicile (HAD) et les expérimentations d’EHPAD hors les murs, font de plus en plus souvent entrer le monde médical et paramédical dans le domicile. La priorité politique affichée est celle du continuum de prise en charge, d’un accompagnement global et coordonné, respectueux des projets de vie des personnes et de leurs attentes85Institut Silver Life, Personnes âgées et dépendantes : 17 propositions pour une prise en charge globale coordonnée et plus efficiente, juillet 2015..
Quelles sont les conséquences sur l’accompagnement à domicile de l’arrivée en son sein de nouveaux équipements et services médicosociaux ? Comment évoluera l’accompagnement à domicile face à une tendance qui s’apparente, sous certains aspects, à une forme d’institutionnalisation du domicile ? Quels seront demain le contenu de l’activité, le rôle et la place des salariés à domicile dans ces nouvelles configurations d’aide ?
16 h 30- 17 h : Restitution collective des tables rondes 10 mn par table ronde
17 h – 17 h 05 : Clôture de l’après-midi par Isabelle Puech, directrice de l’Observatoire de l’emploi à domicile
17 h 05 – 17 h 30 : Collation
Annexe 3 : Liste des participants à l’atelier prospectif


- 1Les branches concernées sont celles des « salariés du particulier employeur » et « assistants maternels du particulier employeur ».
- 2« Les métiers en 2022. Résultats et enseignements. », rapport d’étape du groupe Prospective des métiers et qualifications, France Stratégie et Dares, juillet 2014.
- 3Dans le cadre de ce travail, par « assistant(e)s maternel(le)s », nous désignerons les assistant(e)s maternel(le)s en exercice et non les assistant(e)s maternel(le)s agréé(e)s. En 2016, 28 % des assistant(e)s maternel(le)s agréé(e)s n’ont pas exercés.
- 4Les données pour 2040 ne sont pas disponibles.
- 5V. Lagandré, M. Le Berre, « Vieillissement de la population : une estimation des particuliers employeurs âgés et des besoins d’emplois à domicile à l’horizon 2040 », Baromètre des emplois de la famille, Observatoire de l’emploi à domicile
- 6Pour plus d’informations sur les projections OMPHALE 2017, se reporter à l’encadré « Omphale 2017 ».
- 7Pour plus de détails sur la méthode de projections, voir l’encadré « Méthodes de projection ».
- 8Pour plus d’informations sur les projections OMPHALE 2017, se reporter à l’encadré « Omphale 2017 ».
- 9« La Lettre ONAPE », La Lettre de l’Observatoire national de la petite enfance, CNAF (Caisse nationale des allocations familiales), novembre 2019.
- 10Hors Mayotte.
- 11A. Carrère, C-L. Dubost, « État de santé et dépendance des séniors », in « France, portrait social – édition 2018 », Insee Références, novembre 2018.
- 12Pour en savoir plus sur la méthode employée pour estimer les besoins d’accompagnement à domicile, voir l’encadré « Méthodes de projection ».
- 13Voir l’encadré « Omphale 2017 ».
- 14D. Blanchet, F. Le Gallo, « Baby-boom et allongement de la durée de vie : quelles contributions au vieillissement ? », Insee Analyses, n°12, septembre 2013.
- 15M. Brunet et A. Carrère, « La perte d’autonomie des personnes âgées à domicile – Quelles disparités entre départements ? », Les dossiers de la Drees, n°34, avril 2019.
- 16Projections de population 2013-2050 pour les départements et les régions, Insee. https://www.insee.fr/fr/statistiques/2859843#consulter.
- 17Espérance de vie à divers âges en 2018, Insee. https://www.insee.fr/fr/statistiques/2416631.
- 18Selon les chiffres de l’Ircem.
- 19Lhommeau ; C.Michel, « Changer de métier : quelles personnes et quels emplois sont concernés ? », Dares analyses, n°49, Dares, novembre 2018. Entre 2010 et 2015, ce sont 22 % personnes en emploi qui ont changé de métier.
- 20Soit près de 40 900 salarié(e)s travaillant auprès de particuliers employeurs. Source : Ircem.
- 21Cf. les travaux réalisés dans l’axe 1 intitulé « Évolution de l’emploi : quels enjeux en termes de ressources humaines pour le secteur des particuliers employeurs et de l’emploi à domicile à l’horizon 2030 et 2040 ? » du projet de gestion des emplois et des compétences mis en œuvre par les branches des « salariés du particulier employeur » et « assistants maternels du particulier employeur ».
- 22Ircem : groupe de protection sociale des emplois de la famille.
- 23Pour en savoir davantage sur la sélection des quatre profils interrogés et les thématiques abordées au cours des entretiens, cf. encart méthodologique.
- 24Ces éléments ont également été mis en avant dans une précédente étude menée par la FEPEM et IPERIA l’Institut : C. Bédel, A. Touahria-Gaillard, M. Tocqueville, Étude sur les assistantes de vie formées au module de formation « Aidant familial auprès d’un parent âgé » de la branche professionnelle des salariés du particulier employeur, FEPEM-IPERIA l’Institut, avril 2016.
- 25C. Bédel, A. Touahria-Gaillard, M. Tocqueville, ibid.
- 26Priscilla n’a pas souhaité évoquer sa situation antérieure à 2006.
- 27Le chiffrage du nombre de personnes handicapées varie beaucoup selon la définition que l’on retient : de 150 000 bénéficiaires âgés de 60 ans et plus de l’AAH fin 2017, plus 86 250 bénéficiaires de l’ACTP et de la PCH âgés de 60 ans et plus en 2016 (données administratives), ce qui semble peu par rapport à d’autres estimations parmi les personnes âgées de 20 à 59 ans où sont comptabilisées 4,6 millions de personnes qui auraient une des trois formes de handicap suivantes : reconnaissance administrative, limitation fonctionnelle, sentiment de handicap (Source : « Les chiffre de l’autonomie 2018 », CNSA).
- 28Selon la Dares, la part des «aides ménagères « et «aides à domicile» qui utilisent dans leur travail des outils informatiques est passée de 4% en 2005 à 21% en 2013 : Amélie Mauroux, « Quels liens entre les usages professionnels des outils numériques et les conditions de travail ? », Dares Analyses, n°029, juin 2018.
- 29Ministère des Solidarités et de la Santé, Communiqué de presse 06-07-2016 sur Plateformes territoriales d’appui : un soutien pour les professionnels dans l’organisation des parcours de santé complexes.
- 30La méthode créée en 2006 par l’entrepreneur Jos de Blok et dénommée Buurtzorg (soins de proximité en néerlandais) repose sur trois principes :
– une approche holistique (qui regroupe tous les types de soins à effectuer)
– l’autonomie des professionnelles qui travaillent en petite équipe, à une échelle locale, qui fixent leur emploi du temps et se répartissent les tâches d’organisation (référent planning, animation de réunion…).
-l’autonomie des patients : les intervenantes construisent un réseau autour du client en lien avec les autres professionnels afin qu’il puisse gagner en autonomie. - 31Nathalie Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 ? », Insee, France portrait social. Édition 2018, pp. 11-24.
- 32Blanpain, op. cit
- 33Blanpain, op. cit
- 34Mathieu Brunel, Julie Latourelle, Malika Zakri, « Un senior à domicile sur cinq aidé régulièrement pour les tâches du quotidien », Études et résultats, n°1103, DREES, février 2019.
- 35HCFEA, Le soutien à l’autonomie des personnes âgées à l’horizon 2030, Tomes 1 et 2, rapport adopté le 7 novembre 2018.
- 36L. Dauphin, A. Levieil, « Le nombre des bénéficiaires de l’allocation aux adultes handicapés a doublé depuis 1990 », Études et Résultats, n° 1 087, DREES, octobre 2018.
- 37Données DREES, Enquête sociale 2016.
- 38« Les chiffres de l’autonomie 2018 », CNSA.
- 39S. Abdouni, « Fin 2017, les départements ont attribué 2 millions de prestations d’aide sociale aux personnes âgées ou handicapées », Études et Résultats, n°1 091, DREES, octobre 2018.
- 40B. Azéma, N. Martinez, « Les personnes handicapées vieillissantes : espérances de vie et de santé ; qualité de vie. Une revue de littérature », RFAS, 2005/2, pp. 295 à 333.
- 41L.J. Whalley, I.J. Deary, « Longitudinal cohort study of childhood IQ and survival up to age 76 », British Medicine Journal, 322, , avril 2001, pp. 1455-1459.
- 42B. Azéma, N. Martinez, ibid.
- 43B. Azéma, N. Martinez, ibid.
- 44B. Azéma, N. Martinez, ibid.
- 45N. Dutheil, “Les personnes polyhandicapées prises en charge par les établissements médico-sociaux”, Études et Résultats, n°391, DREES, avril 2005.
- 46M. Coldefy, Coralie Gandré, « Personnes suivies pour des troubles psychotiques sévères : une espérance de vie fortement réduite et une mortalité prématurée quadruplée », Questions d’économie de la santé, n°237, IRDES, septembre 2018.
- 47B. Azéma, N. Martinez, ibid.
- 48B. Azéma, N. Martinez, ibid.
- 49N. Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 », Insee, France, portrait social. Édition 2018, pp.11-24
- 50N. Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 », Insee, France, portrait social. Édition 2018, pp.11-24. Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015.
- 51Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015. F. Arnaud, G. Solard, Les retraités et les retraites-Édition 2018, Drees, mai 2018
- 52Il s’agit de la pension totale : pension de droit direct + de droit dérivé + majoration de pension pour trois enfants.
- 53Conseil d’orientation des retraites, « Les retraités : un état de lieux de leur situation en France », rapport adopté le 16 décembre 2015
- 54M. Bérardier, « Vieillir chez soi : usages et besoins des aides techniques et des aménagements du logement », Études et résultats, n°823, Drees, décembre 2012.
- 55A. Carrère et C-L. Dubost, « État de santé et dépendance des seniors », Insee, France, portrait social. Édition 2018, pp.71-88.
- 56HCFEA, « Le soutien à l’autonomie des personnes âgées à l’horizon 2030 », rapport adopté le 7 novembre 2018.
- 57P. Gohet, L’avancée en âge des personnes handicapées. Contribution à la réflexion, IGAS, Rapport, octobre 2013.
- 58S. Grobon, T. Renaud, « Les activités des seniors : de moins en moins diversifiées passé 75 ans » Insee, France, portrait social. Édition 2018, pp. 89-102.
- 59Les petits frères des Pauvres, L’exclusion numérique des personnes âgées, Fondation des petits frères des Pauvres, septembre 2018.
- 60L. Flamand, C. Gilles, A. Trannoy, « Qui travaille après 65 ans ? » Insee, France, portrait social. Édition 2018, pp. 25-38.
- 61HCFEA, « Le soutien à l’autonomie des personnes âgées à l’horizon 2030 », Tome 2, synthèse, 2018, p. 4.
- 62Centre ressources recherches appliquées et handicap, « L’aide humaine à domicile des personnes en situation de handicap. Prospection et analyse documentaire autour de travaux de recherche sur la demande, les besoins et les attentes des personnes en situation de handicap, l’offre proposée et les liens entre les différents types d’aides », Paris, 2014. Consultable en ligne, p. 30.
- 63Centre ressources recherches appliquées et handicap, op.cit., p. 17.
- 64Centre ressources recherches appliquées et handicap, op.cit., p. 37.
- 65Centre ressources recherches appliquées et handicap, op.cit., p. 38.
- 66Elias et Murphy, 2012 cité par Centre ressources recherches appliquées et handicap, 2014, p. 24.
- 67Debrach et alii, « Les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap », ORS et CREAI Limousin, 2015, p. 3.
- 68Cf Les réponses au questionnaire Handéo juillet 2014.
- 69Debrach et alii, « Les besoins en accompagnement des parents d’enfant(s) porteur(s) de handicap », ORS et CREAI Limousin, 2015, p. 8.
- 70Franco Alain, « Vivre chez soi ». Rapport à Mme Nora Berra, Secrétaire d’État en charge des Aînés, Juin 2010, p.30.
- 71Taquet Adrien, Serres Jean-François, « Plus simple la vie », rapport au Premier ministre, à la secrétaire d’État chargée des Personnes handicapées et au ministre de l’Action et des Comptes publics, mai 2018, p. 138.
- 72Centre ressources recherches appliquées et handicap, op.cit., p. 51 -52.
- 73Ibid.
- 74Ibid.
- 75Ibid.
- 76Ibid.
- 77Centre ressources recherches appliquées et handicap, op.cit., p.6.
- 78Nathalie Blanpain, « De 2,8 millions de seniors en 1870 en France à 21,9 millions en 2070 ? », Insee, France, portrait social. Édition 2018, pp. 11-24.
- 79Pour une quantification des personnes âgées particuliers employeurs : Lagandré et alii, » L’accompagnement des personnes âgées à domicile », Baromètre des emplois de la famille, n°27, Observatoire des emplois de la famille, janvier 2019.
- 80Mathieu Brunel, Julie Latourelle, Malika Zakri, « Un senior à domicile sur cinq aidé régulièrement pour les tâches du quotidien », Études et résultats, n°1103, DREES, février 2019.
- 81Les exercices de prospective des métiers et des qualifications, menés conjointement par le Centre d’analyse stratégique et la Dares montrent que les métiers de soins et d’aide aux personnes fragiles figurent parmi les métiers bénéficiant des plus importants volumes de créations d’emplois à l’horizon 2020.
- 82Les populations concernées par une déficience évoluent. Par exemple, alors que les handicaps liés à la maladie tendent à diminuer, les situations de polyhandicap avec déficience sévère augmentent, parallèlement à l’augmentation de l’espérance de vie des personnes handicapées : Henri-Jacques Stiker Les métamorphoses du handicap de 1970 à nos jours, PUG, 2009.
- 83D’ici 2030, 1,75 million de personnes seront atteintes de la maladie d’Alzheimer ou d’une maladie apparentée soit une progression de + 75 % par rapport à 2015. Selon l’association France Alzheimer et maladies apparentées, 60 % des malades vivraient à domicile contre 40 % en institution : HCFEA, Le soutien à l’autonomie des personnes âgées à l’horizon 2030, Tomes 1 et 2, rapport adopté le 7 novembre 2018.
- 84Selon la Dares, la part des «aides ménagères « et «aides à domicile» qui utilisent dans leur travail des outils informatiques est passée de 4% en 2005 à 21% en 2013 : Amélie Mauroux, « Quels liens entre les usages professionnels des outils numériques et les conditions de travail ? », Dares Analyses, n°029, juin 2018.
- 85Institut Silver Life, Personnes âgées et dépendantes : 17 propositions pour une prise en charge globale coordonnée et plus efficiente, juillet 2015.




